Порок развития желудка ребенку
Аномалии развития желудка – врожденные патологии желудка, связанные с нарушением внутриутробной закладки органа. Проявляются признаками непроходимости ЖКТ, развивающейся сразу после рождения или спустя 2-4 недели жизни. Также характерны диспепсические расстройства, симптомы сдавления желудка, редко – признаки воспаления. Аномалии развития желудка диагностируются рентгенологически и эндоскопически. Дополнительно назначается комплекс общих анализов (кровь, кал). Лечение хирургическое. Проводится резекция дивертикулов или части желудка, пластика органов ЖКТ, пилоротомия и т. д.
Общие сведения
Аномалии развития желудка – редкая патология, составляющая незначительную долю в общей структуре пороков ЖКТ. Распространенность значительно варьирует в зависимости от нозологии. Так, атрезия желудка встречается у 1 ребенка из 100 000, частота врожденного пилоростеноза составляет 1-3 случая на 1 000 новорожденных, при этом в 5 раз чаще диагностируется у мальчиков. Аномалии развития желудка в настоящее время остаются актуальной проблемой педиатрии. Состояние после многих операций является показанием для оформления группы инвалидности сроком на 1 год с последующим пересмотром. Абсолютно всем пациентам показано диспансерное наблюдение в течение многих лет. Часто требуется длительная медикаментозная поддержка моторной и секреторной функции желудка.
Аномалии развития желудка
Причины и симптомы аномалий развития желудка
Желудок формируется из общей кишечной трубки на 4-10 неделе внутриутробного развития. Любые неблагоприятные факторы, воздействующие на плод в этот период, могут нарушить правильную закладку органов и тканей желудочно-кишечного тракта. Аномалии развития желудка провоцируются возбудителями внутриутробных инфекций (герпес, краснуха, микоплазма и др.). Хромосомные синдромы также приводят к развитию пороков, чаще множественных. Тератогенным действием на плод обладают алкоголь, наркотики, радиация, лекарственные препараты, в частности, антибиотики тетрациклинового ряда.
В случае тяжелых пороков симптомы проявляются с рождения. Например, атрезия пилорического отдела желудка становится причиной непроходимости ЖКТ в первые сутки. Для заболевания характерна обильная рвота и скудный стул с примесью желчи. Раннее возникновение симптоматики отмечается при агастрии и агенезии желудка, однако такие грубые аномалии развития желудка встречаются крайне редко. Врожденный стеноз привратника приводит к замедлению прохождения пищи в кишечник, вследствие чего желудок растягивается. Уже со 2-4 недели жизни заболевание проявляется упорной рвотой фонтаном и снижением веса, поскольку питательные вещества по большей части усваиваются в тонком кишечнике.
Избыточно развитая слизистая оболочка желудка (болезнь Менетрие) – один из наиболее часто встречающихся пороков. Клинически может не проявляться, обнаруживается на рентгенограмме или во время эндоскопии. Если гиперпластические процессы затрагивают всю внутреннюю поверхность органа, могут отмечаться симптомы диспепсии. К аномалиям развития желудка относятся также врожденные дивертикулы желудка, которые представляют собой добавочные полости. Редко встречается полное удвоение желудка. Заболевание сопровождается клинической симптоматикой, если полость значительных размеров начинает сдавливать основной желудок, либо в случае воспаления дивертикула – дивертикулита. Пациенты могут отмечать боли, тошноту, рвоту и т. д.
Диагностика и лечение аномалий развития желудка
Основу диагностики составляют инструментальные методы и рентгенография. Рентгенологическое обследование позволяет обнаружить удвоенный желудок или заподозрить наличие дивертикула. Также на снимке, особенно с контрастированием, можно увидеть признаки болезни Менетрие, врожденного пилоростеноза и других аномалий развития желудка. Для уточнения диагноза часто требуется проведение фиброгастроскопии. Исследование позволяет визуально оценить состояние и окраску слизистой оболочки органа. В частности, при помощи эндоскопии можно дифференцировать болезнь Менетрие и язвенную болезнь желудка.
Обзорная рентгенография ОБП необходима для оценки положения желудка по отношению к другим органам, его размеров и локализации в брюшной полости. Заподозрить хромосомные синдромы педиатр может при наличии сочетанных пороков. В этом случае необходим тщательный сбор семейного анамнеза и проведение генетического обследования, в частности, кариотипирования. Воспалительные и инфекционные процессы исключаются на основании результатов анализа крови. Исследование кала при аномалиях развития желудка проводится для оценки состояния поджелудочной железы и желчного пузыря, выявления других возможных причин кишечной непроходимости, рвоты и т. п.
Лечение оперативное. При обнаружении врожденного дивертикула проводится его резекция. При добавочной полости больших размеров возможно ее удаление с частичной резекцией желудка. Восстановление функции обычно происходит в течение месяца. Врожденный пилоростеноз является показанием для пилоротомии. Тактика ведения пациентов с грубыми аномалиями развития желудка определяется индивидуально. Планируется объем резекции, пластика органов ЖКТ, наложение временной энтеростомы и другие манипуляции с целью сохранения жизни ребенка. Болезнь Менетрие часто не требует оперативного вмешательства, показано динамическое наблюдение.
Прогноз и профилактика аномалий развития желудка
Прогноз чаще благоприятный. Исключение составляют случаи сочетанных пороков при хромосомных синдромах и наличие грубых аномалий развития желудка (агастрия, агенезия и др.), несовместимых с жизнью. При врожденном пилоростенозе и атрезиях выживаемость больных при своевременном оперативном вмешательстве достигает 95%. Отдельно стоит вопрос об обеспечении питания в послеоперационном периоде. Необходимо максимально сократить сроки питания через энтеростому во избежание присоединения вторичных инфекций. Профилактика возможна только во время беременности. При имеющихся наследственных заболеваниях необходимо медико-генетическое консультирование.
Аномалии развития желудка — лечение в Москве
Источник
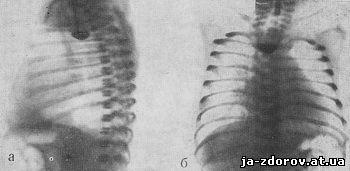
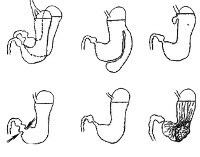
Наиболее часто встречаются следующие виды атрезии пищевода: а) стеноз, который чаще выявляется в средней трети пищевода; б) верхний отрезок пищевода представляет собой слепой конец, а продолжение его имеет вид облитерированного тяжа (рис. 134, а, б). При рентгенологическом исследовании следует обратить внимание на наличие газа в желудке и кишечнике; отсутствие газа указывает, что слепой отрезок пищевода не сообщается с трахеей; в) средняя часть пищевода соединена с трахеей фистулой. Отверстие чаще всего находится между передней стенкой пищевода и задней стенкой трахеи. В таком случае, если при кормлении ребенок лежит на спине, поперхивания и кашля не бывает, что отмечается при других вариантах врожденной патологии. После рентгенологического исследования контрастное вещество рекомендуется отсосать во избежание аспирационной пневмонии; г) оба конца отрезков пищевода соединены с трахеей; д) оба отрезка пищевода заканчиваются слепыми мешками; е) верхний отрезок пищевода соединен с трахеей, а нижний отрезок с верхним слепым концом находится на расстоянии 1 — 3 см; ж) верхний отрезок пищевода заканчивается слепым мешком, а нижний — соединен с трахеей. Этот вариант наблюдается почти в 80% случаев (рис. 135).

Рис. 134. Рентгенограмма грудной клетки новорожденного (а — боковая; б — прямая). В верхней трети пищевода скопление контрастного вещества в виде мешочка. Атрезия пищевода.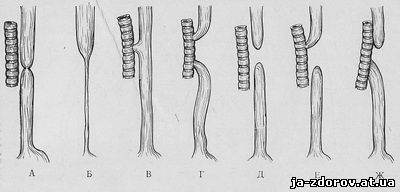
Рис. 135. Схема вариантов атрезии пищевода и трахео-пищеводных соустий (пояснения в тексте).
Короткий пищевод (грудной желудок). При этом пороке развития рентгенологическое исследование выявляет укороченный пищевод и часть желудка с горизонтальным уровнем, расположенного над диафрагмой (рис. 136, а, б).
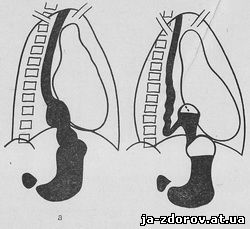
Рис. 136. Схема с рентгенограмм.
а — врожденное укорочение пищевода; верхняя часть желудка находится над диафрагмой; б — грыжа пищеводного отверстия диафрагмы; нижний отрезок пищевода изогнут.
Халазия. Обусловлена недостаточной функцией нервно-мышечного аппарата кардиального отдела пищевода, т. е. имеется кардио-эзофагеальная недостаточность. У детей грудного возраста при этом страдании отмечаются срыгивание, рвота, особенно при переполнении желудка, большом газовом пузыре, быстром кормлении у аэрофагов. Если пища жидкая, содержимое желудка забрасывается в пищевод в результате зияния кардиального отдела пищевода. Этот симптом выявляется и при рентгенологическом исследовании, особенно если слегка надавить на область желудка.
Ахалазия. Этот порок развития известен еще как кардиоспазм. Он обусловлен нарушением иннервации кардиального отдела пищевода, которое приводит к дегенерации и фиброзу стенки пищевода в этой области. До 2 — 3-летнего возраста, когда ребенок получает в основном жидкую пищу, кардиоспазм проявляется редко. Позже возникают симптомы затруднения прохождения пищи, рвота. Рентгенологически определяются сужение кардиального отдела пищевода и различная степень супрастенотического расширения его (рис. 137). При рентгеноскопии можно наблюдать, как в отдельные периоды кардиальный отдел пищевода раскрывается и содержимое проваливается в желудок.
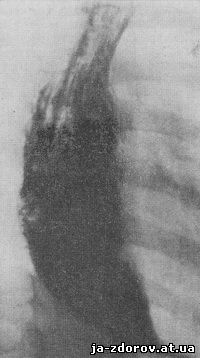
Рис. 137. Фрагмент рентгенограммы пищевода ребенка 9 лет. Пищеводно-желудочный переход сужен, отчетливо видно супрастенотическое расширение пищевода.
Стеноз привратника и двенадцатиперстной кишки. Нарушение проходимости верхних отделов желудочно-кишечного тракта у детей грудного возраста наиболее часто вызывается врожденным стенозом привратника (пилоростенозом) и сходным с ним по клиническим проявлениям стенозом или атрезией двенадцатиперстной кишки. По данным различных авторов, врожденный пилоростеноз встречается у 2 — 3% детей грудного возраста и занимает одно из первых мест среди всех видов непроходимости желудочно-кишечного тракта у детей. Сущность врожденного пилоростеноза заключается в избыточном развитии (гиперплазия и гипертрофия) мышечной ткани в выходном отделе желудка. Нарушения проходимости двенадцатиперстной кишки обусловлены различными пороками ее развития, приводящими к сужению просвета кишки или полному ее закрытию.
Врожденные пороки развития привратника и двенадцатиперстной кишки (пилоро-дуоденальной области) наблюдаются у детей приблизительно в одинаковых возрастных группах (первые дни, недели и месяцы после рождения) и сопровождаются сходными клиническими симптомами, поэтому без данных рентгенологического исследования дифференциальная диагностика нередко бывает крайне затруднена.
Рентгенологическое исследование включает выполнение обзорного снимка через 30 — 40 мин после дачи контрастной взвеси с целью определить начало проходимости привратника; через 1,5 ч после кормления делают второй снимок брюшной полости для определения характера эвакуации контрастной взвеси из желудка. Ход дальнейшего рентгенологического исследования определяется в зависимости от результатов предыдущих рентгенограмм. Спустя 24 ч после кормления делают последний контрольный снимок брюшной полости, по которому судят о распределении контрастной взвеси в кишечнике и о наличии ее остатков в желудке.
При врожденном пилоростенозе до введения бариевой взвеси количество газа в петлях кишечника уменьшено или почти не определяется. Натощак величина газового пузыря желудка до введения бариевой взвеси и после него может меняться. Размеры желудка при врожденном пилоростенозе обычно увеличены, чаще у детей с большей длительностью заболевания. Перистальтика желудка, как правило, значительно усилена, нередко имеет сегментирующий характер. Для врожденного пилоростеноза характерны длительное закрытие привратника на срок от 1 до 3 — 5 ч и наступающая в результате этого эктазия желудка. Существуют различные формы суженного привратника, которые, однако, не всегда удается зафиксировать на рентгенограммах. Важнейшим рентгенологическим проявлением врожденного пилоростеноза служит замедленная эвакуация бариевой взвеси из желудка. Чаще всего через 3 — 5 — 7 ч основная масса принятой бариевой взвеси остается в желудке; во многих случаях через 24 ч, а иногда и через 48 ч после введения контрастной массы в желудке определяется остаток бария.
Нарушения проходимости двенадцатиперстной кишки у грудных детей имеют много общего с врожденным пилоростенозом. Начало и выраженность клинических проявлений зависят от степени сужения и наиболее демонстративны при непроходимости двенадцатиперстной кишки в результате атрезии. Как и при врожденном пилоростенозе, основным клиническим признаком бывает упорная рвота, часто «фонтаном», появляющаяся уже в первые дни после начала кормления ребенка. Часто рвотные массы имеют примесь желчи. Как результат нарушения проходимости двенадцатиперстной кишки возникают вторичные клинические симптомы: редкий стул, уменьшение диуреза, быстрое нарастание потери веса, обезвоживание.
Рентгенологические проявления врожденного нарушения проходимости двенадцатиперстной кишки имеют характерную, в большинстве случаев патогномоничную картину. Основным рентгенологическим симптомом этого нарушения является наличие натощак справа и книзу от желудочного пузыря небольшого горизонтального уровня жидкости с газовым пузырем над ним, относящегося к двенадцатиперстной кишке. Характерно также продолжительное заполнение двенадцатиперстной кишки бариевой взвесью, дающей картину расширенной подковы. Спустя несколько минут после введения бариевой взвеси в брюшной полости образуются две более или менее одинаковые «чаши» с барием и горизонтальным уровнем жидкости, относящиеся к желудку и увеличенной двенадцатиперстной кишке.
Пилороспазм. При этой патологии и других заболеваниях, сопровождающихся функциональной рвотой, рентгенологические признаки сходны с таковыми при врожденном пилоростенозе. Однако комплексное изучение рентгенологической картины позволяет выявить качественные и количественные отличия между ними. Для удобства дифференциального разбора рентгенологической картины при пилоростенозе и пилороспазме приводим следующие данные, смотри таблицу.
| Пилоростеноз | Пилороспазм и другие заболевания, проявляющиеся функциональной рвотой |
| Заметное уменьшение количества газа в кишечнике | Газа в кишечнике много |
| В желудке натощак жидкость | Отсутствие жидкости в желудке натощак |
| Если в желудке натощак много газа, на контурах желудка определяются перистальтические волны | При наличии в желудке натощак газа перистальтика не видна |
| Размеры желудка увеличены | Желудок имеет обычные размеры |
| Перистальтика желудка глубокая, сегментирующая; желудок принимает форму «песочных часов», иногда изменяются его форма и положение | Перистальтика желудка слабая или средней силы, редко глубокая; форма и положение желудка не меняются |
| Привратник длительно закрыт, иногда до 2 — 5 ч, контрастная масса небольшими порциями переходит в петли тонкой кишки | Привратник закрыт максимум 15 — 20 мин. После его открытия контрастная масса большими порциями переходит в петли тонкой кишки |
| На рентгенограмме желудка нередко виден суженный пилорический канал | Суженный пилорический канал виден крайне редко, причем период его сужения недлительный |
| Резко замедленная эвакуаторная способность желудка часть бария остается в желудке спустя 24 — 72 ч | Желудок опорожняется через 3 — 6 ч; только при атонии желудка барий в нем может длительно задержаться |
Мегадуоденум. Это врожденная гипертрофия двенадцатиперстной кишки, при которой рентгенологически определяется увеличение диаметра кишки и длительная задержка в ней контрастной взвеси.
Меккелев дивертикул. В раннем внутриутробном периоде у плода между терминальным отделом подвздошной кишки и пупком образуется желточно-брыжеечный проток, который к рождению ребенка зарастает. В 2 — 3% он остается незаращенным и образует дивертикул. Впервые эту патологию описал Меккель в 1809 г. Он отметил, что на расстоянии 50 — 100 см от баугиниевой заслонки у подвздошной кишки отходит выступ, который может иметь форму конуса, аппендикса, шара и т. п.; величина его бывает различной. У детей этот дивертикул чаще всего находится на расстоянии 30 — 60 см выше баугиниевой заслонки. В дивертикуле, напоминающем кишечную стенку, могут быть элементы желудочной стенки и поджелудочной железы. Меккелев дивертикул может вызывать ряд осложнений: инвагинацию, кровотечения, воспалительные процессы, завороты и др.
Рентгенологическое исследование выявляет заполненный барием дивертикул спустя 4 — 6 ч после приема контрастной взвеси только в тех случаях, когда имеется сообщение между дивертикулом и подвздошной кишкой. Установлено, что барий может задержаться в дивертикуле после освобождения от него подвздошной кишки.
Врожденные атрезии кишечника. Встречаются нередко и обусловливают около 10% случаев кишечной непроходимости в детском возрасте. Эта патология встречается на всем протяжении кишечной трубки, может быть частичной, полной и в нескольких местах сегментарной. У ребенка с атрезией кишечника живот вздут, напряжен, возможна рвота меконием или каловыми массами. При рентгенологическом исследовании газ заполняет желудочно-кишечный тракт проксимальнее уровня атрезии; в расширенных петлях кишечника может отмечаться горизонтальный уровень жидкости.
При атрезии тонкой кишки, которая чаще наблюдается в терминальном отделе, газ и жидкость находятся под слепым участком; супрастенотический «мешок» почти всегда расширен, может быть несколько уровней жидкости.
Атрезии толстой кишки сочетаются с другими пороками развития и уродствами. Рентгенологически выявляются уровни жидкости с газом над ними в тонкой кишке. При введении небольшого количества контрастного вещества посредством клизмы удается установить локализацию атрезии в толстой кишке.
Атрезия прямой кишки и ануса. Различают два основных порока: прямая кишка не доходит до промежности и заканчивается слепым концом в брюшной полости или в области таза; атрезия анального отверстия. В некоторых случаях слепой отрезок прямой кишки сообщается со смежными органами: влагалищем, мочевым пузырем.
При атрезии анального отверстия рентгенологически можно определить и расстояние от анального отверстия до слепого конца прямой кишки. Для наполнения газом слепого конца прямой кишки ребенка исследуют в положении вниз головой. Через 7 — 10 с газ поднимается вверх и останавливается у слепого конца кишки. Предварительно на пигментное пятно ануса прикрепляют металлическую метку; в таком положении производят рентгенографию в боковой проекции. На рентгенограмме измеряют расстояние между слепым концом кишки, который заполнен газом, и тенью металлической отметки (рис. 138). Можно производить рентгенографию в боковой проекции в лежачем положении ребенка с приподнятым тазом. Следует иметь в виду, что у детей моложе суток может быть недостаточное количество газа в кишечнике; в таких случаях рекомендуется держать ребенка в горизонтальном положении с приподнятым тазом около 3 ч, после чего производить рентгенографию по описанной методике. Рентгенодиагностика при атрезии анального отверстия имеет важное значение, так как установление уровня атрезии позволяет хирургу определить характер оперативного вмешательства.
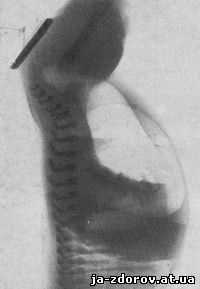
Рис. 138. Боковая рентгенограмма брюшной полости новорожденного. Атрезия анального отверстия. Между «слепым» концом прямой кишки, заполненной газом и металлической меткой, расстояние 1,5 см.
Расстройства поворота кишечника. Возникают в эмбриональном периоде. В результате несостоявшегося или неполного поворота кишечника формируется общая брыжейка его. При рентгенологическом исследовании в таких случаях вся тонкая кишка определяется справа, а толстая кишка находится в левой половине брюшной полости. В результате расстройства нормального поворота кишечника может возникнуть клиническая картина кишечной непроходимости. При рентгенологическом исследовании определяется увеличенный в размерах желудок, в кишечных петлях отсутствует газ. Здесь требуется клинико-рентгенологическая дифференциальная диагностика с высокой кишечной атрезией. В таких случаях рекомендуется ввести воздух в кишечник; если слепая кишка определяется в эпигастральной области, это говорит о расстройстве поворота кишечника.
При сдавлении просвета двенадцатиперстной кишки спайками и завороте средней части тонкой кишки в результате несовершенного поворота кишечника возникает синдром Ледда. Рентгенологическое исследование выявляет картину нарушений проходимости двенадцатиперстной кишки.
Источник
