Внутриутробное развитие сердечной системы ребенка
11.07.201615:2011.07.2016 15:20:23
Врач ультразвуковой диагностики

«Сердце — оно источник наших чувств, увлечений, любви. Оно позволяет вкусить радость жизни.
Да, удивительный этот орган — сердце!»
(из анимационного сериала о строении тела человека для детей «Жила-была жизнь» ). Сердце — важнейший и сложный по строению физический орган человека.
Это обусловлено, с одной стороны его основными функциями для всего человеческого организма, с другой – обеспечивает широкое многообразие врожденных пороков развития.
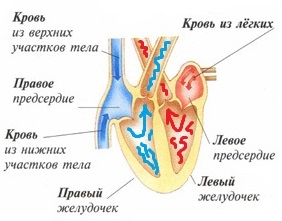
Из школьной программы по биологии мы помним, что сердце человека имеет 4 камеры (2 предсердия и 2 желудочка), выполняющего роль насосной функции. Правая половина (правое предсердие и правый желудочек) сердца собирает использованную бедную кислородом кровь и направляет в легкие. Левая половина (левое предсердие и левый желудочек) получает из легких оксигенированную кровь и посылает тканям и органам человека. Таким образом, благодаря сердцу поддерживается «часовой механизм» снабжения питанием органов и возврат использованной крови кислородом от органов в легкие. Формирование сердца уже начинается с ранних сроков беременности и на этапах эмбриогенеза выполняет свою основную функцию кровообращения плода. Эмбрионегез сердца представляет собой поэтапное строительство сердечных структур со 2 по 6 неделю беременности. Именно этот период является особенно чувствительным со стороны факторов риска развития врожденных пороков сердчечно-сосудистой системы малыша, которые мы разберём в нашей следующей статье.
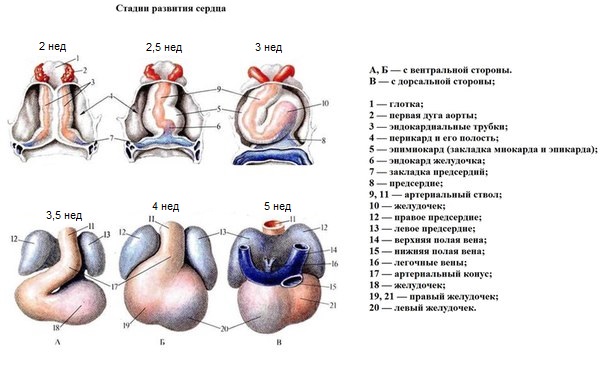
Закладка сердца появляется у эмбриона в конце 2-й недели развития из простых 2-х сердечных трубок, которые сливаясь воедино, образуют общую сердечную трубку и кровь поступает одним сплошным потоком .
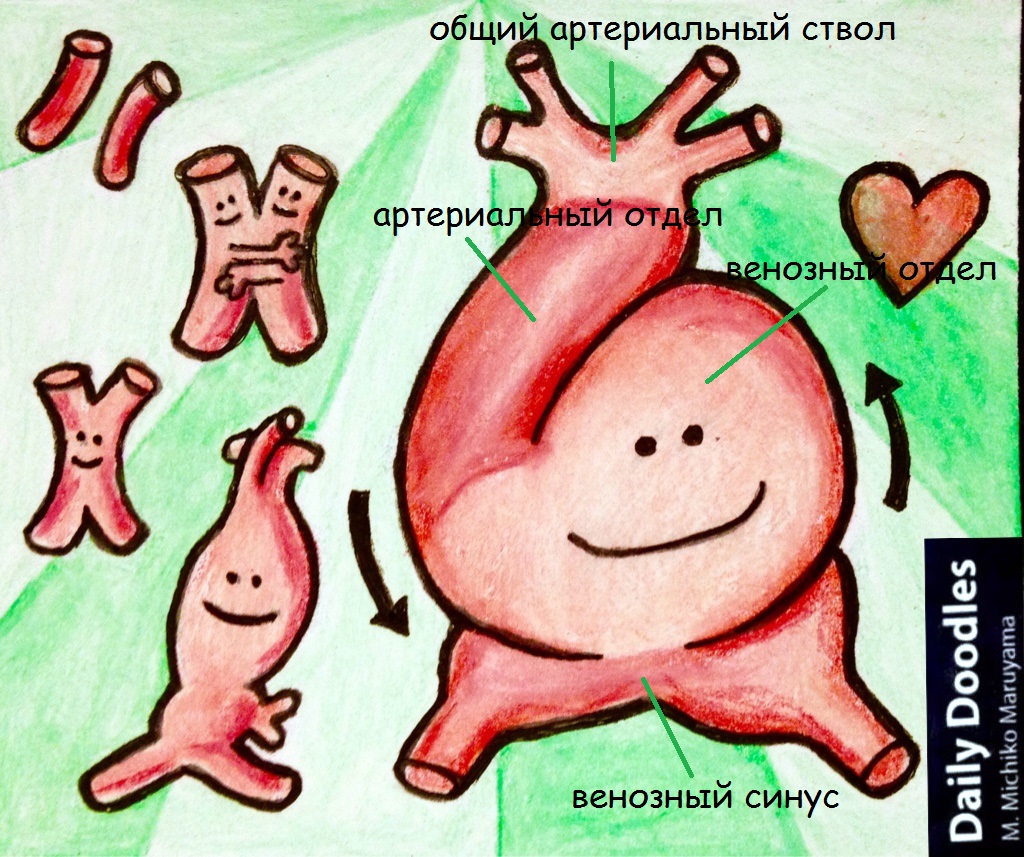
В конце 3-й — начале 4-й недели у эмбриона совершается неравномерный рост сердечной трубки и это приводит к изменению и усложнению формы. Образуется сигмовидное или S-образное сердце, в котором различают венозный синус, следующий за ним венозный отдел (первичный желудочек), артериальный отдел (первичное предсердие) и затем общий артериальный ствол. Сердце на этой стадии однокамерное и в этот период оно начинает сокращаться.
В дальнейшие стадии развития венозный и артериальный отделы сердца разрастаются, и между ними возникает глубокая перетяжка. Оба колена артериального отдела постепенно срастаются. Так формируется двухкамерное сердце эмбриона (4-я неделя развития ).
На этой стадии существует лишь большой круг кровообращения; малый круг складывается позже в связи с развитием легких. Дальнейшим этапом развития является образование межпредсердной перегородки (стадия трехкамерного сердца или 5-6 неделя развития).

На 6-й неделе развития эмбриона происходит разделение желудочковой камеры посредством межжелудочковой перегородки, а также одновременно формируются клапаны и происходит разделение общего артериального ствола на аорту и легочную артерию (стадия четырехкамерного сердца).
На сроке в 6–7 недель, в уже практически “готовом” сердце заканчивается построение межжелудочковой перегородки, разделяющей правый и левый желудочек сердца.
Кровообращение плода имеет свои особенности в отличие от взрослых, так как дыхательная и пищеварительная системы внутриутробно практически не функционируют.
Итак, как же малышу удается обходиться без дыхания, печенек и вкусных булочек?

Все питательные вещества и кислород поступают с кровью матери путем вспомогательных приспособлений, к которым относится плацента, пуповина и фетальные коммуникации (венозный проток, овальное окно и артериальный проток).
Фетальные коммуникации – это сердечные структуры плода, с помощью которых кровь смешивается (в отличии от взрослых) и большая часть поступает в левые отделы, так как легкие не совершают газообмен. Давайте, подробно проанализируем, как это происходит.
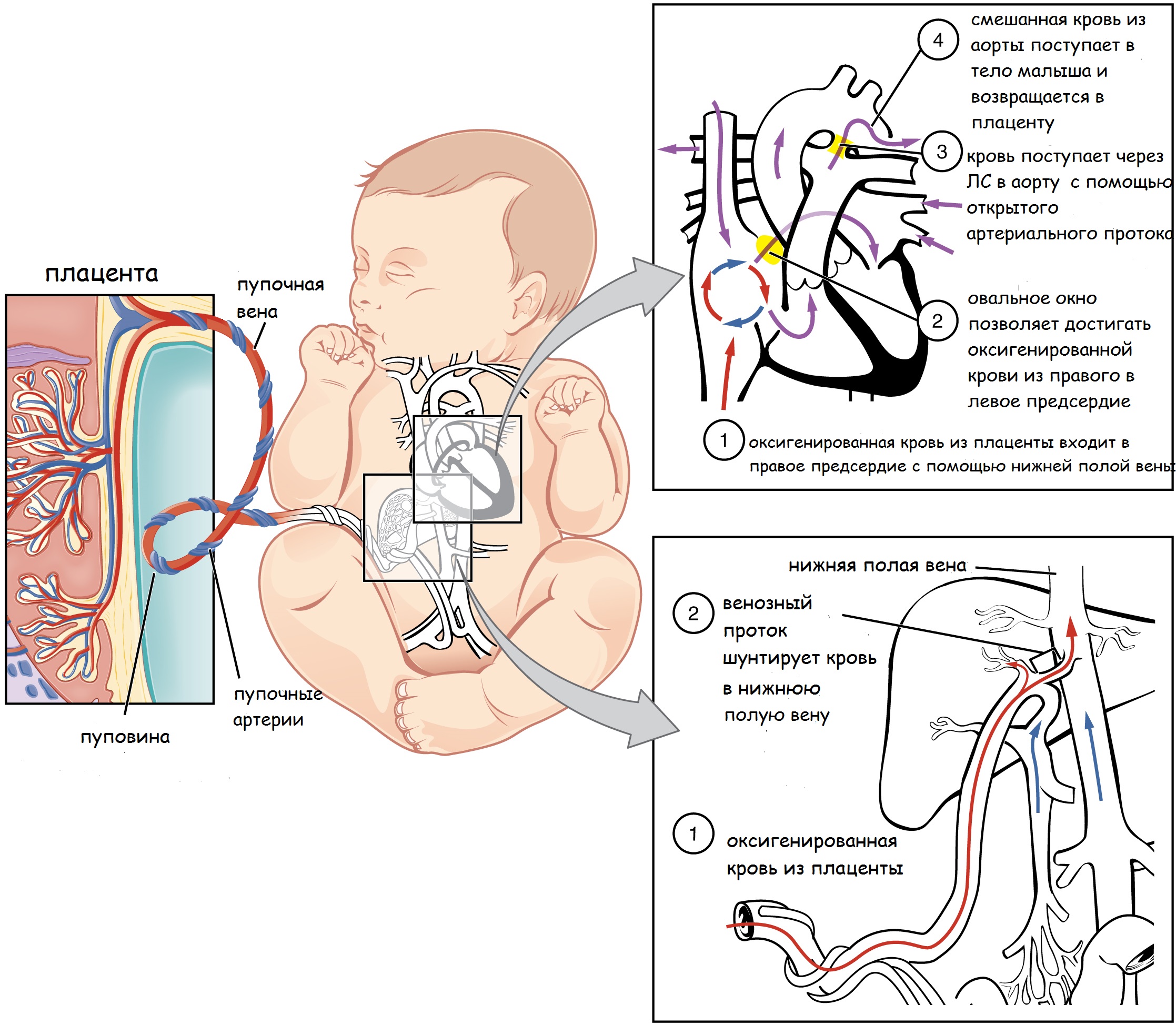
Пупочная вена из плаценты собирает богатую оксигенированную (артериальную) кровь с питательными веществами и направляет к печени, где она разделяется на 2 ветви: воротная вена и венозный проток. Воротная вена кровоснабжает органы брюшной полости (печень, кишечник и тд.).
Венозный проток – 1- фетальная коммуникация или сосуд, соединяющий пупочную вену с сердцем плода. Смешивание крови происходит на уровне нижней полой вены, она в свою очередь собирает бедную использованную кровь (венозную) из нижней части туловища.
Далее смешанная кровь направляется к правому предсердию, туда же из верхней части тела поступает венозная кровь из верхней половой вены.
Ток крови из правого предсердия в правый желудочек делится на 2 пути, связанные с отсутствием дыхания малыша.
Первый путь начинается с поступления крови из правого предсердия в правый желудочек и далее в лёгкие с помощью легочного ствола, который разделяет на правое и левое легкие свои ветви.
Так как альвеолы не производят газообмен и заполнены жидкостью (происходит системный спазм всех артериол), где 1/3 часть крови возвращается через легочные вены в левое предсердие.
Второй путь: оставшаяся 2/3 часть крови вынуждена поступать через такие фетальные коммуникации, как овальное окно и артериальный проток.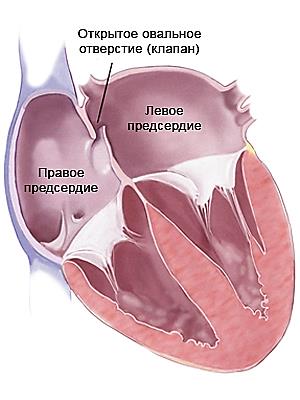
Овальное окно – 2 — фетальная коммуникация представляет собой отверстие с клапаном между предсердиями. Поступившая смешанная кровь в левое предсердие притекает в левый желудочек и далее в аорту, где она разноситься по всем органам плода. От брюшной аорты отходят 2 пупочные артерии, отдающие кровь вновь плаценте углекислый газ и продукты жизнедеятельности плода. Важно отметить, что в плаценте кровь матери и плода ни в ком случае не смешивается, кровяные клетки матери отдают кислород и принимают «отходы» от кровяных клеток малыша.
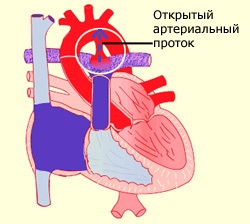
Артериальный проток – 3 — фетальная коммуникация или сосуд соединяющий легочный ствол (ЛС) с аортой, где кровь сбрасывается в аорту.
Учитывая такой сложный и многоэтапный механизм развития сердечно-сосудистой системы, различного рода воздействия на организм беременной в эмбриональном и раннем плодовом периодах могут приводить к возникновению широкого спектра врожденных аномалий этой системы. И об этом мы поговорим в следующей статье.
Источник
Рыбка? Лягушонок? Черепашка?… — Человечек!
Хотите наглядно представить себе собственное сердце? Сожмите кулак – и вы увидите его примерные размеры. Это верно и для древних стариков, и для новорожденных младенцев. Однако с еще не родившимся человечком все сложнее. Представьте себе: в течение первых нескольких недель после оплодотворения сердце зародыша почти целиком занимает его грудную клетку (точнее ту часть его тела, которой суждено развиться в грудную клетку)! Соотношение объема сердечной мышцы и общего объема тела у зародыша в первые недели беременности в 9 раз превышает тот же показатель у новорожденного младенца!
В своем развитии сердце проходит несколько стадий. Его закладка происходит на второй неделе развития. То, чему суждено со временем стать сердцем, сначала представляет собой две трубки, которые постепенно сливаются, образуя одну сердечную трубку, – в это время сердце человеческого зародыша очень напоминает сердце… рыбы. Трубка эта растет так быстро, что требует все больше и больше места, она вынужденно смещается в грудную полость, сужается и изгибается – и в результате принимает известную «сердечную» форму. На 4 неделе в сердце формируется перетяжка, разделяющая его на два отдела –венозный и артериальный. С 5 недели появляется перегородка, делящая общее предсердие на два – правое и левое. Это уже напоминает сердце более высокоорганизованных существ – земноводных (лягушек, например). На следующей стадии трехкамерное сердце плода (два предсердия и один, еще не разделенный перегородкой, желудочек) сравнивают с сердцем пресмыкающихся, таких как змеи или черепахи. Чуть позже формируется перегородка желудочков. И вот уже к 6 неделе развития малыш имеет настоящее, в полном смысле слова человеческое, четырехкамерное сердце!
Зачем нужна внутриутробная кардиология?
Как вы понимаете, изложенная схема формирования сердечно-сосудистой системы предельно упрощена. Процесс этот,Достаточно часто с пороками сердца сочетаются другие аномалии развития. В частности, именно внутриутробное выявление врожденных пороков сердца сигнализирует о высокой вероятности наличия у плода такой хромосомной патологии, как синдром Дауна, и является показанием для проведения генетического исследования.
Какие существуют типы врождённой патологии сердца?
Основную массу врожденных заболеваний сердца составляют пороки. Порок сердца – это нарушение его анатомического строения, ведущее к нарушению гемодинамики (то есть тока крови по сосудам). Существует огромное количество пороков, начиная от более или менее безвредных (например, дефект межжелудочковой перегородки) и кончая самыми грозными (например, тетрада Фалло).
Кроме того, встречаются нарушения ритма сердца, или аритмии. Так как при ультразвуковом исследовании видны сокращения сердца, аритмии хорошо диагностируются и успешно поддаются лечению еще до рождения. Существуют так называемые транзиторные аритмии, связанные с формированием проводящей системы сердца и проходящие самостоятельно, и органические, требующие медикаментозной коррекции, а в некоторых случаях – даже имплантации кардиостимулятора в первые дни жизни малыша. Лечат такие заболевания особые специалисты – перинатальные аритмологи.
Достаточно редко обнаруживаются кардиомиопатии, то есть аномальное расположение волокон самой сердечной мышцы. Выделяют дилятационные кардиомиопатии (стенки сердца очень слабы и под давлением крови «растягиваются», при этом сердце увеличивается в размере, его камеры расширяются) и гипертрофические кардиомиопатии (толщина стенок сердца очень велика, камеры сужены). Чем раньше начато лечение кардиомиопатий, тем лучше прогноз.
Еще реже встречаются внутрисердечные опухоли. Как правило, это доброкачественные образования, которые после рождения часто уменьшаются в размерах.
К каким методам прибегает и какими средствами распологает современная медицина в области внутриутробного исследования мышцы сердца?
1. Аускультация (выслушивание) сердцебиения плода. Этот – самый простой – метод контроля за состоянием плода известен уже достаточно давно. При аускультации для врача важна частота сердцебиения, его ритм и локализация. К моменту рождения нормальная частота сердечных сокращений плода составляет 125-130 уд./мин.
2. Ультразвуковое исследование. Разработка методов ультразвукового исследования сердца плода, приходящаяся на середину 80-х гг. прошлого века, как раз и ознаменовала начало развития пренатальной (внутриутробной) кардиологии. Перечислим основные методы ультразвукового исследования.
- Акушерское ультразвуковое сканирование. Речь идет об исследовании, которое, собственно, и принято называть «УЗИ». Вообще говоря, к чисто кардиологическим методам оно не относится – это универсальное исследование, позволяющее, помимо прочего, определить наличие и частоту сердцебиения плода, а также некоторые другие характеристики работы сердечно-сосудистой системы малыша.
- Кардиотокография. Антенатальная (внутриутробная) кардиотокография – это ультразвуковой метод, при котором одновременно регистрируются сердцебиение, шевеления плода и тонус матки. Кардиотокография проводится с 28 недель беременности. Противопоказаний к кардиотокографии нет, метод считается абсолютно безвредным и используется в основном для определения внутриутробной гипоксии.
- Эхокардиография, или ультразвуковая кардиография, – это метод исследования сердца при помощи импульсных ультразвуковых волн. При этом регистрируются ультразвуковые волны, отраженные на границе структур сердца, имеющих различную плотность. Последовательно записываются кривые отражения от стенок аорты и левого предсердия, передней и задней створок митрального клапана, межжелудочковой перегородки, задней стенки левого желудочка, что позволяет с большой точностью выяснить анатомическое строение сердца еще не родившегося малыша. С помощью этого метода диагностируется до 99% различных врожденных пороков сердца (возможно определение степени сужения отверстий и состояния створок клапанов, дефектов в перегородках сердца, транспозиции крупных сосудов, недоразвития каких-либо отделов и др.).
- Допплероэхография, или допплерометрия. С помощью этого метода изучается кровоток, его скорость и направление. Он основан на хорошо известном физикам эффекте Допплера. Суть этого эффекта состоит в том, что в зависимости от скорости движения того или иного объекта относительно источника волнового (в данном случае ультразвукового) излучения изменяется длина волны отраженного излучения. В данном случае таким движущимся объектом является кровь, протекающая по маточным артериям, артерии пуповины и крупным артериям плода. Специалист посылает к интересующему его кровеносному сосуду ультразвуковой сигнал, сигнал этот отражается от протекающей по сосуду крови и возвращается обратно к источнику. При этом длина волны его – в соответствии с эффектом Допплера – меняется по сравнению с исходной, причем изменение это зависит от скорости кровотока. Компьютер анализирует эти изменения и трансформирует их в конкретные цифры и диаграммы, по которым специалист может определить характер кровотока в сосудах, питающих плод. Внешне процедура почти ничем не отличается от обычного ультразвукового исследования. Подобное исследование дает возможность диагностировать разного рода сосудистые нарушения плаценты, нарушения гемодинамики при пороках сердца у плода, ретроплацентарное кровотечение и др. Противопоказаний к проведению допплерометрии нет.
- Цветное картирование. Более тонкий диагностический инструмент, нежели обычное акушерское ультразвуковое сканирование. По существу оно представляет собой двухмерный допплеровский метод, в котором применено кодирование сигнала в цвете, что позволяет выявить направление потока крови в сердце и сосудах. Это самый точный метод диагностики пороков сердца у плода, с его помощью можно также диагностировать обвитие пуповины вокруг шеи плода.
3. Компьютерная томография. Этот метод основан на прохождении параллельных рентгеновских лучей через исследуемую область и измерении их ослабления тканями разной плотности в различных поперечных сечениях. Компьютер преобразует получаемые результаты в двумерные изображения, сходные с анатомическим срезами. Этот метод обладает высокой разрешающей способностью, но пренатально в диагностике пороков развития сердечно-сосудистой системы в России пока широко не используется.
В какие сроки необходимо проводить пренатальное кардиологическое исследование?
Выбор конкретных методов исследования и сроков их проведения остается за врачом. При этом учитывается, что к 9 неделе сердечно-сосудистая система плода уже полностью сформирована и доступна для трансвагинального исследования (то есть исследования с помощью вагинального датчика). В случае наличия угрозы прерывания беременности изучать сердце плода трансвагинально не рекомендуется. Однако грубые пороки можно увидеть на таком сроке даже через переднюю брюшную стенку. Оптимальные сроки исследования через брюшную стенку – начиная с 17 недели.
Кому в первую очередь необходимо такое исследование?
К сожалению, существующая в нашей стране диспансерная сеть не позволяет в полном объеме производить внутриутробные кардиологические исследования всем беременным. Конечно, при обычном акушерском ультразвуковом исследовании плода обращают внимание в том числе и на сердце (как уже было сказано выше), но происходит это на поздних сроках, когда сердце уже относительно крупное и сформировавшееся. В принципе, для здоровой женщины этого достаточно. Но существуют группы беременных, которым проведение более подробного пренатального кардиологического исследования плода необходимо, причем на ранних сроках. К ним относятся:
- женщины, страдающие сердечно-сосудистыми заболеваниями или с наследственной предрасположенностью к ним, в семье которых встречались случаи рождения детей с пороками и заболеваниями сердца (или с какими-либо другими пороками развития);
- женщины с хроническими заболеваниями внутренних органов: тиреотоксикоз (избыточная секреция гормонов щитовидной железы), сахарный диабет, заболевания соединительной ткани и др.;
- беременные, страдающие хроническими инфекциями;
- женщины, получавшие на ранних сроках беременности антибиотики, психотропные препараты и другие лекарственные средства;
- беременные, у которых при обычном акушерском ультразвуковом сканировании обнаружена какая-либо другая (не сердечно-сосудистая) патология плода.
Понятно, что возможны обстоятельства, при которых одна и та же женщина принадлежит одновременно к нескольким «группам риска». К великому сожалению, беременным, не относящимся ни к одной из вышеперечисленных групп, врачи тоже не могут с непоколебимой уверенностью гарантировать рождение ребенка с абсолютно здоровой сердечно-сосудистой системой. В последние 2-3 года врачи отмечают учащение случаев разовых генных мутаций, когда в абсолютно здоровой семье вдруг рождается малыш с врожденным пороком сердца. Вот почему в идеале каждой будущей маме рекомендуется в 17- 18 недель беременности пройти одноразовое «прицельное» кардиологическое исследование. Как правило, для этого достаточно обычного акушерского УЗИ, при котором врач, проводящий исследование, обращает внимание на наличие пороков развития внутренних органов, в том числе и сердечно-сосудистых.
Внутриутробное лечение заболеваний сердца
Современная наука располагает средствами как для медикаментозного, так и для хирургического пренатального лечения сердечно-сосудистых заболеваний. Что касается медикаментозного лечения, наиболее успешно поддаются ему нарушения ритма сердца. Пренатальный аритмолог подбирает дозы антиаритмических препаратов, и мама принимает их в той или иной форме. Через плаценту они попадают в кровь плода и воздействуют именно на его сердечно-сосудистую систему. Чем раньше начато лечение аритмии, тем больше вероятность ее полного исчезновения ко времени родов –то есть рождения здорового ребенка. Что касается пороков сердца, то, конечно, лечить терапевтически их нельзя, однако в некоторых случаях необходимо поддержать с помощью лекарств организм плода в условиях недостатка кровообращения –чтобы ребенок не родился в тяжелом состоянии и был сразу же готов к операции. Хирургическое пренатальное лечение пороков сердца в нашей стране пока находится в стадии освоения, однако в мире такие операции уже ведутся, скоро они войдут в медицинскую практику и в России. Принцип их таков: специальный проводник (то есть полая трубка) через пупочную артерию матери вводится в сосудистую систему плода и, пройдя через ряд сосудов, достигает его сердца. Затем через этот проводник вводят специальные миниатюрные инструменты, с помощью которых и осуществляется операция. Одна из наиболее эффективных операций, освоенных внутриутробной кардиохирургией, – так называемая процедура Рашкинда, при которой специальным баллоном (расширяющимся при по_ ступлении воздуха, подобно воздушному шару) разрывают преждевременно закрывшееся овальное окно. Еще один вид внутриутробного хирургического вмешательства – баллонодилятация легочного и аортального стенозов – операция, суть которой заключается в расширении суженных устий аорты и легочного ствола – опять же с помощью баллона.
К сожалению, в этой статье нам пришлось затронуть довольно таки невеселые темы. Однако, зная об опасности –пусть даже и весьма грозной, и врачи, и родители могут достойно подготовиться ко встрече с ней. Кроме того, нам с вами посчастливилось жить в эпоху исключительно бурного развития медицинских технологий, и мы уверены, что не за горами то время, когда наука сможет справиться если не со всеми, то с большинством сердечно-сосудистых заболеваний. А на настоящем этапе самое важное – не пропустить их и вовремя принять все возможные меры!
Источник
