Везикулопустулез у ребенка 3 года
Скарлатина: ангина с сыпью и не только
Среднестатистическая мама, заметив у грудного ребёнка сыпь, начинает паниковать, но услышав от кого-либо, что это — потница, успокаивается и ничего не делает. В лучшем случае разденет кроху и выкупает. Однако всегда нужно помнить, что потница для детей до трёх месяцев — состояние опасное и расслабиться можно лишь тогда, когда кожа малыша станет прежней.
Особенности кожи у новорождённых
После рождения ребёнка кожа продолжает «созревать», приближаясь к состоянию взрослой к шести годам.
Строение кожи младенцев предрасполагает к быстрому инфицированию и мгновенному распространению гнойной инфекции.
Роговой (поверхностный) слой кожи у малышей тонкий, всего два-три ряда ороговевших клеток. Он рыхлый, содержит больше воды, поэтому выглядит объёмно и легко повреждается.
Эпидермис в три раза тоньше, чем у шестилеток, практически прозрачный. Сквозь кожу новорождённого можно легко видеть кровеносные сосуды, и сама её поверхность выглядит более розовой, даже красной.
Под эпидермисом располагается дерма. Граница между ними извилистая, неровная. У детей раннего возраста слои кожи слабо прикреплены друг к другу, легко отслаиваются. Это проявляется пузырьками, пузырями и даже обширными участками отслоения при травмировании и попадании инфекции.
Сальные железы к моменту рождения ребёнка уже хорошо работают, поэтому многие мамы замечают на носиках и щёчках детишек беленькие милии. Гнейс на коже — тоже «дело рук» сальных желез.
В отличие от сальных, потовые железы в полную силу начинают работать не сразу, а постепенно — с трёх месяцев. И, хотя их количество такое же, как у взрослых, включаются в процесс они постепенно, в следующей последовательности: голова, лоб, туловище, конечности.
Адекватное потоотделение начинается у детей с семи лет. До этого времени родители должны более внимательно относиться к ребёнку, одевая его по погоде, не допуская перегреваний и переохлаждений.
У грудничков повышенное потоотделение бывает не только при перегревании, но и при переохлаждении.
Что приводит к везикулопустулёзу?
Заболевание могут вызвать практически любые микроорганизмы, но чаще всего — стафилококки. Они попадают на кожу каждого ребёнка, но приводят к инфицированию только тогда, когда для них созданы благоприятные условия:
- ребёнок ослаблен (недоношенный);
- находится на искусственном вскармливании, то есть, не получает материнских антител, защищающих от инфекций;
- за младенцем неправильно ухаживают — одевают в неподходящую трущую, давящую одежду, касаются его кожи грязными руками, неправильно обрабатывают его кожу;
- ребёнка перегревают (укутывают или содержат в душном, жарком помещении);
- он находится постоянно в условиях повышенной влажности.
Тепло, влага и сниженный иммунитет — необходимые условия возникновения инфекций легко ранимой кожи у младенцев.
Как проявляется везикулопустулёз у младенцев?
Везикулопустулёз — заболевание, текущее по своим строгим законам.
- Сначала появляется розовая, розовато-красная сыпь, пятнышки. На этом этапе все дружно говорят, что это потница и успокаиваются.
- Присоединяются пузырьки с прозрачным содержимым.
- Вокруг пузырьков появляются красные «венчики», а содержимое мутнеет, становится гнойным.
Далее возможны два варианта развития событий.
- Вариант первый, благоприятный, когда сыпи немного, а ребёнок имеет хороший иммунитет: гнойные пузырьки подсыхают, корочки отваливаются, кожа становится чистой.
- Вариант второй, неблагоприятный, когда много сыпи или у ребёнка слабый иммунитет: пузырьки распространяются, сливаются, повышается температура тела, ребёнок становится вялым, плохо ест.
Всё, что нужно знать маме про гемоглобин у ребёнка.
Как лечить везикулопустулёз?
В первом варианте ребёнок лечится на дому. Купания запрещаются с целью предотвращения перехода инфекции на пока ещё здоровые участки кожи. Однако гигиенические процедуры выполняются тщательно и в полном, даже повышенном, объёме. Для этого используют слабые растворы антисептиков. Сами гнойнички смазывают анилиновыми красителями (зелёнкой). Спустя 5-7 суток ребёнок выздоравливает и возвращается к обычному режиму.
Во втором варианте кроха нуждается в госпитализации. Ему назначают антибиотики и другие средства, помогающие справиться с инфекцией и не допустить её распространения.
Есть ли опасность для ребёнка?
Если не принять адекватные меры сразу, как только появилась «потничка», ребёнок может перенести:
- отит,
- пневмонию,
- псевдофурункулёз,
- флегмону,
- септикопиемию,
- сепсис.
Все эти заболевания требуют интенсивного лечения, которое проводится у таких крох только в стационаре, а порой и в реанимации.
Как защитить ребёнка от везикулопустулёза?
Увидев потницу, не расслабляйтесь и не ждите пока она станет выглядеть пугающе. Это сигнал о том, что вы неправильно ухаживаете за ребенком до года, не так одеваете его, он находится в неподходящих условиях или его иммунитет снижен. Постарайтесь сразу же принять адекватные меры.
- Проверьте климат в детской комнате.
- Пересмотрите одёжки, подгузники и пелёнки, исключите грубые и трущие.
- Оцените с точки зрения безопасности моющие средства, поменяйте их на детскую серию.
- Купайте малыша несколько раз в день, если ему жарко, вытирайте кожу мягким полотенцем.
- Следите, чтобы кроха не перегревался и не переохлаждался.
А у вашего малыша была потница и как вы с нею справлялись?
Вульвит (вульвовагинит) у девочки: что делать? Читайте в нашей следующей статьи.
Токсоплазмоз — стоит ли бояться?
Источник
Скарлатина: ангина с сыпью и не только
Среднестатистическая мама, заметив у грудного ребёнка сыпь, начинает паниковать, но услышав от кого-либо, что это — потница, успокаивается и ничего не делает. В лучшем случае разденет кроху и выкупает. Однако всегда нужно помнить, что потница для детей до трёх месяцев — состояние опасное и расслабиться можно лишь тогда, когда кожа малыша станет прежней.
Особенности кожи у новорождённых
После рождения ребёнка кожа продолжает «созревать», приближаясь к состоянию взрослой к шести годам.
Строение кожи младенцев предрасполагает к быстрому инфицированию и мгновенному распространению гнойной инфекции.
Роговой (поверхностный) слой кожи у малышей тонкий, всего два-три ряда ороговевших клеток. Он рыхлый, содержит больше воды, поэтому выглядит объёмно и легко повреждается.
Эпидермис в три раза тоньше, чем у шестилеток, практически прозрачный. Сквозь кожу новорождённого можно легко видеть кровеносные сосуды, и сама её поверхность выглядит более розовой, даже красной.
Под эпидермисом располагается дерма. Граница между ними извилистая, неровная. У детей раннего возраста слои кожи слабо прикреплены друг к другу, легко отслаиваются. Это проявляется пузырьками, пузырями и даже обширными участками отслоения при травмировании и попадании инфекции.
Сальные железы к моменту рождения ребёнка уже хорошо работают, поэтому многие мамы замечают на носиках и щёчках детишек беленькие милии. Гнейс на коже — тоже «дело рук» сальных желез.
В отличие от сальных, потовые железы в полную силу начинают работать не сразу, а постепенно — с трёх месяцев. И, хотя их количество такое же, как у взрослых, включаются в процесс они постепенно, в следующей последовательности: голова, лоб, туловище, конечности.
Адекватное потоотделение начинается у детей с семи лет. До этого времени родители должны более внимательно относиться к ребёнку, одевая его по погоде, не допуская перегреваний и переохлаждений.
У грудничков повышенное потоотделение бывает не только при перегревании, но и при переохлаждении.
Что приводит к везикулопустулёзу?
Заболевание могут вызвать практически любые микроорганизмы, но чаще всего — стафилококки. Они попадают на кожу каждого ребёнка, но приводят к инфицированию только тогда, когда для них созданы благоприятные условия:
- ребёнок ослаблен (недоношенный);
- находится на искусственном вскармливании, то есть, не получает материнских антител, защищающих от инфекций;
- за младенцем неправильно ухаживают — одевают в неподходящую трущую, давящую одежду, касаются его кожи грязными руками, неправильно обрабатывают его кожу;
- ребёнка перегревают (укутывают или содержат в душном, жарком помещении);
- он находится постоянно в условиях повышенной влажности.
Тепло, влага и сниженный иммунитет — необходимые условия возникновения инфекций легко ранимой кожи у младенцев.
Как проявляется везикулопустулёз у младенцев?
Везикулопустулёз — заболевание, текущее по своим строгим законам.
- Сначала появляется розовая, розовато-красная сыпь, пятнышки. На этом этапе все дружно говорят, что это потница и успокаиваются.
- Присоединяются пузырьки с прозрачным содержимым.
- Вокруг пузырьков появляются красные «венчики», а содержимое мутнеет, становится гнойным.
Далее возможны два варианта развития событий.
- Вариант первый, благоприятный, когда сыпи немного, а ребёнок имеет хороший иммунитет: гнойные пузырьки подсыхают, корочки отваливаются, кожа становится чистой.
- Вариант второй, неблагоприятный, когда много сыпи или у ребёнка слабый иммунитет: пузырьки распространяются, сливаются, повышается температура тела, ребёнок становится вялым, плохо ест.
Всё, что нужно знать маме про гемоглобин у ребёнка.
Как лечить везикулопустулёз?
В первом варианте ребёнок лечится на дому. Купания запрещаются с целью предотвращения перехода инфекции на пока ещё здоровые участки кожи. Однако гигиенические процедуры выполняются тщательно и в полном, даже повышенном, объёме. Для этого используют слабые растворы антисептиков. Сами гнойнички смазывают анилиновыми красителями (зелёнкой). Спустя 5-7 суток ребёнок выздоравливает и возвращается к обычному режиму.
Во втором варианте кроха нуждается в госпитализации. Ему назначают антибиотики и другие средства, помогающие справиться с инфекцией и не допустить её распространения.
Есть ли опасность для ребёнка?
Если не принять адекватные меры сразу, как только появилась «потничка», ребёнок может перенести:
- отит,
- пневмонию,
- псевдофурункулёз,
- флегмону,
- септикопиемию,
- сепсис.
Все эти заболевания требуют интенсивного лечения, которое проводится у таких крох только в стационаре, а порой и в реанимации.
Как защитить ребёнка от везикулопустулёза?
Увидев потницу, не расслабляйтесь и не ждите пока она станет выглядеть пугающе. Это сигнал о том, что вы неправильно ухаживаете за ребенком до года, не так одеваете его, он находится в неподходящих условиях или его иммунитет снижен. Постарайтесь сразу же принять адекватные меры.
- Проверьте климат в детской комнате.
- Пересмотрите одёжки, подгузники и пелёнки, исключите грубые и трущие.
- Оцените с точки зрения безопасности моющие средства, поменяйте их на детскую серию.
- Купайте малыша несколько раз в день, если ему жарко, вытирайте кожу мягким полотенцем.
- Следите, чтобы кроха не перегревался и не переохлаждался.
А у вашего малыша была потница и как вы с нею справлялись?
Вульвит (вульвовагинит) у девочки: что делать? Читайте в нашей следующей статьи.
Токсоплазмоз — стоит ли бояться?
Источник
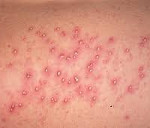
Везикулопустулез у новорожденных – это кожное заболевание инфекционного генеза, которое вызывается преимущественно стафилококками и проявляется воспалением выходных отверстий потовых желез. Характерные эпидермальные симптомы – везикулы и пустулы. Отмечается беспокойство ребенка, снижение аппетита, гипертермия. Диагностика везикулопустулеза у новорожденных не затруднена и заключается в сопоставлении данных анамнеза, клинических проявлений и общих лабораторных исследований. Местное лечение проводится антисептиками, при диссеминации заболевания назначается дезинтоксикационная и этиотропная антибактериальная терапия.
Общие сведения
Везикулопустулез (буллезное импетиго новорожденных, перипорит) – это дерматологическая патология, при которой происходит поражение терминальных отделов потовых желез ребенка. Название заболевания происходит от наименования основных кожных элементов, которые возникают при нем – везикул (пузырьков) и пустул (гнойничков). Патология входит в группу пиодермий, а именно – стафилодермий новорожденных, и является наиболее распространенной из них. Возникает довольно часто и составляет порядка 25-50% всех дерматологических заболеваний детей раннего возраста. Пик заболеваемости наблюдается на 5-7 день жизни ребенка. Чаще развивается у недоношенных или детей с дефектами иммунной системы. При адекватном и своевременном лечении везикулопустулез проходит бесследно.
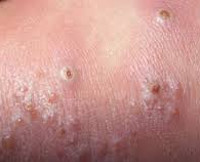
Везикулопустулез у новорожденных
Причины
Везикулопустулез у новорожденных способны вызывать грамположительные (стафилококки и стрептококки), грамотрицательные (клебсиелла, кишечная палочка, протей) микроорганизмы и грибки (род Candida). Более чем в 80% случаев причиной заболевания становятся стафилококки – St. aureus и St. epidermidis. Главным патогенетическим фактором развития везикулопустулеза у новорожденных является повреждение кожных покровов. Кожа у младенца очень нежная и тонкая, нарушение ее целостности возникает при любых негативных влияниях. К ним относятся: неправильное укутывание ребенка, использование неглаженных пеленок, недостаточный уход за кожей, слишком жаркий температурный режим и повышенная влажность воздуха в комнате. Важную роль играют повышенная потливость, ослабление резистентности организма новорожденного вследствие недоношенности, вскармливание смесями вместо грудного молока, врожденное инфицирование ВИЧ.
Классификация
Везикулопустулез у новорожденных, в зависимости от времени и причины возникновения, разделяется на два вида:
- Врожденный везикулопустулез. Первые проявления возникают через 24-48 часов после родов. Источник заражения – мама, страдающая хроническими или нелечеными заболеваниями (угри, фурункулы, импетиго, пневмонии и т. п). Непосредственное инфицирование ребенка происходит еще в утробе или во время родов.
- Приобретенный везикулопустулез. Возникает в период от 5 суток до 2 недель с момента рождения. Заболевание развивается на фоне слабости иммунитета или в качестве осложнения потницы. Основная причина – неправильный уход за кожей новорожденного.
Симптомы везикулопустулеза
Везикулопустулез у новорожденных проявляется общими и специфическими симптомами. Неспецифические проявления, которые возникают при интоксикации, характерны для недоношенных детей. В большинстве случаев такие явления отсутствуют или выражены слабо. Общая симптоматика включает в себя повышение температуры тела до 39ОС, чрезмерную беспокойность, нарушение сна, интенсивный плач, снижение аппетита, сухость губ и слизистых оболочек.
Эпидермальные симптомы, специфические для везикулопустулеза новорожденных, зачастую являются единственным проявлением заболевания. Первый признак – возникновение кожных высыпаний розового цвета. Почти сразу эта сыпь превращается в небольшие (до 5 мм) пузырьки – везикулы. Они окружены ярко-розовым или красным венчиком и заполнены серозной жидкостью. Везикулы могут быть как одиночными, так и множественными. Они склонны сливаться друг с другом и быстро распространятся. Первые кожные проявления возникают в участках с наибольшим количеством потовых желез и затрудненной вентиляцией: на волосистой части головы, верхней трети спины, в кожных складках, на ягодицы. Далее они распространяются на прилегающие области.
Спустя 1-3 дня присутствующие везикулы трансформируются в пустулы: серозная жидкость внутри замещается гнойным экссудатом. При этом беспокойства у ребенка не возникает. Такие гнойнички имеют склонность к самостоятельному вскрытию с формированием эрозий. Если этого не происходит, пустулы покрываются сухой корочкой, которая отпадает спустя 1-2 дня. После заживления рубцы, как правило, не остаются.
Без своевременного лечения везикулопустулез у новорожденных распространяется в базальные слои эпидермиса и подкожную жировую клетчатку. На месте пустул возникают гнойные осложнения в виде псевдофурункулов, абсцессов кожи или флегмон. После лечения таких патологий всегда остаются келоидные рубцы. В результате диссеминации инфекции и развития сепсиса могут поражаться внутренние органы. Запущенный везикулопустулез у новорожденных может приводить к пиелонефриту, пневмонии, отиту. Часто происходит нагноение пупочной ранки (омфалит).
Диагностика
Диагноз «везикулопустулез» у новорожденных ставится при сопоставлении анамнестических, клинических и лабораторных данных. Во время опроса матери педиатр или неонатолог может установить наличие нарушений при уходе за ребенком, факторов риска (недоношенность, искусственное вскармливание) и первичную локализацию везикул. При физикальном обследовании выявляются везикулы и/или пустулы на характерных участках кожи. В ОАК определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Выполняется бактериологический посев отделяемого пустул и везикул с целью идентификации возбудителя и подбора наиболее эффективного антибактериального препарата.
При запущенной форме везикулопустулеза и развитии осложнений могут выявляться симптомы других заболеваний: признаки инфильтрации легких на рентгенограмме ОГК (пневмония), наличие лейкоцитов, белка в ОАМ (пиелонефрит), снижение остроты слуха при импедансометрии (отит). Дифференциальный диагноз проводится с грибковым дерматитом, чесоткой, другими пиодермиями новорожденных.
Лечение везикулопустулеза у новорожденных
Основная цель терапии на ранних стадиях везикулопустулеза новорожденных – санация кожных покровов. Лечение легких форм проводится в амбулаторных условиях под контролем педиатра или семейного врача. При повышении температуры тела, изменении в ОАК, частых рецидивах заболевания, наличии отягощающих факторов (аномалии внутриутробного развития, недоношенности, родовой травмы новорожденного, асфиксии в анамнезе) и неблагоприятных социально-экономических условиях показана госпитализация в инфекционное отделение или отделение педиатрии.
Местное лечение на ранних стадиях подразумевает удаление везикул или пустул. Для этого стерильной иглой проводится аспирация содержимого из пузырька или гнойничка и их обработка 70% раствором спирта стерильным тампоном (ватой или марлей). Кожа ребенка протирается фурацилином, дважды в сутки производится прижигание кожных элементов 5% раствором перманганата калия, спиртовым раствором фукорцина. При наличии пустул в кожных складках используется порошок, содержащий неомицин.
При появлении лихорадки или симптомов общей интоксикации используются антибиотики широкого спектра действия. Стартовые препараты выбора – цефалоспорины II поколения (цефуроксим, цефаклор), после получения результатов антибиотикограммы назначаются этиотропные антибактериальные средства. При повышении температуры тела свыше 38,5ОС применяют жаропонижающие – парацетамол, ибупрофен. При необходимости проводится дезинтоксикационная терапия – 5% раствор глюкозы, 0,9% NaCl.
Немедикаментозное лечение везикулопустулеза у новорожденных включает УФ-облучение, гигиенические ванны с добавлением калия перманганата в разведении 1:10000, цветов ромашки, отвара чистотела.
Прогноз и профилактика
Прогноз при везикулопустулезе у новорожденных благоприятный. При развитии сепсиса, неадекватном или несвоевременном лечении возможен неблагоприятный исход. Профилактика включает в себя полноценное обследование и лечение беременных, соблюдение адекватного температурного режима и соответствующей влажности воздуха в комнате с новорожденным, регулярный профосмотр медицинского персонала роддомов, грудное вскармливание, регулярное проведение гигиенических процедур и патронажа новорожденного, использование проглаженного белья и пеленок.
Источник
