Строение ребер у ребенка 2 года
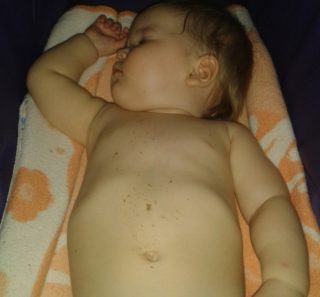
Деформация грудной клетки у ребенка – частая проблема, с которой могут столкнуться некоторые родители. Что же предпринять?
Содержание
Данное заболевание — увеличения по форме и размеру, а также объемов грудины. Это физиологическое изменение может быть как врожденным, так и приобретенным. Сейчас мы попробуем разобраться, из-за чего возникает деформация грудной клетки и возможно ли решить эту проблему?
Причины возникновения деформаций у детей
Существуют разные причины деформации грудной клетки. Изменения бывают врожденными и приобретенными.
К врожденным изменениям можно отнести такие факторы, как:
- генетическая предрасположенность;
- генетическое заболевание–болезнь Дауна;
- проблемы, связанные с формообразованием скелета (грудной клетки, ребер, позвоночного столба и т.д.).
На приобретенные изменения могут повлиять такие хронические заболевания, как: рахит (нехватка витамина D, который отвечает за усваиваемость кальция), туберкулёз костей, кифоз, различные патологии легких и ребер.
Из-за таких деформаций грудины у ребенка возможны сбои в функционировании организма в целом. Это, например, может повлиять на дыхательную систему, а также на психологию человека.
Сравнивая себя с другими, близкими по возрасту детьми, ребенок притормаживает в своем физиологическом развитии, очень часто болеет острыми респираторными вирусными инфекциями, которые часто называют «простудой», довольно скоро переутомляется под воздействием физических нагрузок и, в целом, наблюдается снижение иммунитета.
Зачастую у больных с данным видом заболевания специфическое сложение тела, склонность к худобе, узость в плечах, высокий рост, довольно длинные конечности. Этому виду патологии характерны визуально заметные межреберные промежутки, а также значительно меньшие параметры грудного отдела со всех обозреваемых ракурсов. Также имеет место заметное выдвижение вперед костей лопаток и ключицы. При дальнейшем развитии патологии наблюдается деформация позвоночного столба (сколиоз и кифоз), сбои в работе артериального давления.
В подростковом возрасте деформация становится более явной, заметна, особенно на вдохе, впалая грудь. Если наблюдается разница в обхвате грудной клетки на вдохе и выдохе в сторону уменьшения, в три раза, сравнивая с общепринятой нормой, то есть смысл воспользоваться помощью квалифицированного хирурга.
Важно: С таким заболеванием не стоит затягивать, т.к. по мере роста ребенка дефект грудного отдела будет явно заметный.
Воронкообразная деформация грудной клетки
Воронкообразная или, как её еще называют, вдавленная деформация грудной клетки у детей связана с тем, что грудная часть, а именно центральная кость грудины, утопает вглубь. Она также имеет название «грудь сапожника».
Данный вид заболевания распространен у детей чаще всего. Первопричиной патологии служит неправильный рост хрящей ребер грудины.
Известны три степени впалой деформации:
- До 20 мм – легкая степень;
- От 20 до 40 мм – средняя степень;
- От 40 мм и выше – тяжелая степень.
Изменения грудной части могут различаться следующим образом: углубления могут быть глубокими или неявно выраженными, широкими или не очень глубокими. Нередко, встречается и такой вид деформации, как западание грудины с одной стороны.
У ребенка в возрастной категории до 3-х лет довольно трудно выявить признаки данного вида заболевания. Такие проявления могут быть связаны с частыми острыми вирусными заболеваниями, которые, нередко, переходят в пневмонию.
В возрасте от 7 и выше возникают трудности с дыханием до и после физических нагрузок, часто ребенок может испытывать усталость, боли в районе грудной области. Такие дети зачастую болеют острыми респираторными вирусными инфекциями.
У 20-30% детей с таким заболеванием может быть искривление позвоночника. В худших случаях возможно нарушение работы органов: сердца, легких и т.д.
Килевидная деформация грудной клетки
Еще один тип грудной деформации – килевидный. Его также называют рахитическим. Симптомы данной патологии – достаточно заметное выступание грудной части вперед. Такую деформацию можно сравнить с килем корабельного судна. Данный визуальный дефект по-иному именуют, как «грудь куриная». Очень часто такая патология может относиться к врожденным формам заболевания.
Килевидная грудная клетка у ребенка встречается гораздо реже, чем воронкообразная. Наиболее распространенной причиной является слишком активное разрастание хрящевой ткани ребер (5 и 7).
Подобно воронкообразной, у килевидной деформации грудной области выделяют три степени:
- От 20 мм – легкая степень;
- От 20 до 40 мм – средняя степень;
- От 40 мм и выше – тяжелая степень.
По большей части килевидная деформация имеет ярко-выраженный дефект, из-за которого ребенок испытывает дискомфорт, трудности и угнетенное, подавленное состояние, что может сильно повлиять на его психоэмоциональное состояние.
Важно: По мере роста ребенка с такой патологией выпирание груди становится более заметным, вследствие чего происходит сдавливание внутренних органов, что за собой влечет появление других заболеваний уже совершенно иного характера.
Методы лечения деформации грудной клетки у детей
Исправить деформацию грудной клетки возможно, в зависимости от типа и сложности. При начальной стадии врачи чаще всего применяют такие меры, как: массажи, занятия лечебной физкультурой, применение специальных корсетов и т.д.
Лечиться можно также и в домашних условиях. Родителям важно приучать своего ребенка к спорту, активным прогулкам на улице. Благодаря этому происходит укрепление мышц позвоночника и пресса.
Деформация грудной клетки у подростков. Берут ли в армию
При начальной стадии заболевания отсрочка от призыва в армию не является обязательной. Оценить степень сложности патологии поможет врач пульмонолог. Если при осмотре больного будут выявлены какие-либо отклонения от нормы, в таком случае есть необходимость консультации узкого специалиста и проведение спирографического исследования. Только тяжелая степень заболевания является 100% гарантией того, что подростка с деформацией грудной клетки не возьмут в армию.
Впалая грудная клетка: лечение вакуумом
Лечение грудной области вакуумом происходит следующим образом: на грудь с деформацией помещают специальную присоску, которая через некоторое время приводит к тому, что грудная клетка становится подвижней и визуально снижается степень изъяна. Но, к сожалению, такой способ будет действенен лишь при малых деформациях на ранних стадиях.
Источник
Если у ребенка торчат ребра и появляются другие признаки возможного патологического процесса, требуется проведение диагностики. При необходимости врач может назначить лечение. Деформация или асимметрия грудной клетки в детском возрасте может быть результатом различных заболеваний.
Причины выпирающих ребер

Выпирание ребер свидетельствует о возможных патологических изменениях в организме
Если выпирают ребра у грудничка или у ребенка постарше, это свидетельствует о возможных изменениях в организме. Некоторые из них требуют проведения лечения. Условно все провоцирующие факторы можно разделить на несколько групп:
- Физиологические причины или анатомические особенности.
- Патологические изменения со стороны структур опорно-двигательной системы.
- Метаболические нарушения.
- Заболевания органов и структур грудной клетки, брюшной полости.
Чтобы выяснить причину изменений, важно обращать внимание на другие клинические проявления, которые могут указывать на происхождение физиологического или патологического процесса.
Физиологические причины
Несимметричный рост костных структур опорно-двигательного аппарата не является патологией
Изменение формы реберной дуги и всей грудной клетки в целом может быть результатом воздействия нескольких естественных причин:
- Особенности строения и формы грудной клетки, реализующиеся на генетическом уровне. Изменения хорошо заметны уже в возрасте младенца 1 месяц и старше.
- Перенесенные травмы костных структур или мягких тканей, приведшие к деформации реберной дуги. Причина является физиологической при условии, что изменение формы некритично и не оказывает влияния на функциональное состояние органов грудной клетки или брюшной полости.
- Несимметричный рост костных структур опорно-двигательной системы – норма. Отставание одной половины грудной клетки встречается нечасто, оно обычно регистрируется в период активного роста ребенка, включая половое созревание.
Физиологические причины не требуют проведения терапевтических мероприятий. Обычно их ребенок «перерастает». Отклонением являются индивидуальные особенности строения и формы грудной клетки, которые остаются на всю жизнь.
Изменения со стороны опорно-двигательной системы

Патологические изменения в скелете ребенка могут быть связаны с перенесенными травмами
Патологические изменения структур скелета грудной клетки, связок, сухожилий, суставов и мышц развиваются вследствие воздействия следующих провоцирующих факторов:
- Изменение осанки ребенка, которое нередко бывает результатом неправильной профилактики или ее отсутствия. Часто развивается у детей дошкольного и раннего школьного возраста и бывает связано с неправильным сидением ребенка за столом или партой. При сколиозе у ребенка выпирают нижние ребра с одной стороны, слева или справа.
- Перенесенные тяжелые травмы, затрагивающие костные структуры грудной клетки – множественные переломы ребер относятся к наиболее частой причине деформации грудной клетки.
- Остеопороз – снижение прочности костной ткани, связанное с уменьшением концентрации минеральных солей в межклеточной матриксе. Патологическое состояние часто комбинируется с нарушениями осанки.
- Системная патология соединительной ткани – изменения приводят к различным патологическим нарушениям в хрящах, суставах, связках, сухожилиях. Патология часто имеет наследственное происхождение, что реализуется на генетическом уровне, проявляется у новорожденного ребенка. Иммунитет «ошибочно» продуцирует антитела, гуморальные факты агрессии, направленные против собственных тканей. При этом развивается хроническое воспаление с деформацией ребрышка и других структур грудной клетки.
- Пороки развития – воздействие неблагоприятных факторов в период внутриутробного развития приводит к неправильной закладке структур опорно-двигательной системы. Деформация грудной клетки приводит к нарушению функционального состояния органов, включая структуры брюшной полости. Ребенок рождается с изменениями. Без соответствующей, преимущественно хирургической, коррекции они остаются на всю жизнь.
Выпирание ребер, которое развивается вследствие патологических факторов со стороны опорно-двигательного аппарата, часто не несет непосредственной угрозы для здоровья ребенка. Но с течением времени деформация грудной клетки может вызывать нарушение функционального состояния органов, включая сердце и легкие, что обязательно отобразиться на всем организме.
Метаболические нарушения
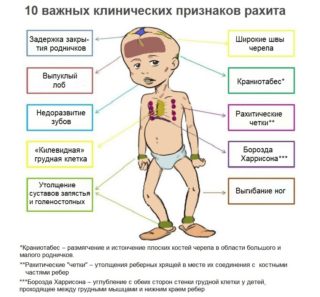 Наиболее распространенным метаболическим или обменным нарушением, которое отражается на форме грудной клетки ребенка, является рахит. Это патологическое состояние организма, которое связано с недостаточным поступлением в организм или образованием в коже витамина Д. Биологически активное соединение оказывает непосредственное влияние на обмен минеральных солей кальция и фосфора, обеспечивая достаточный уровень в крови и поступление в межклеточный матрикс костной ткани.
Наиболее распространенным метаболическим или обменным нарушением, которое отражается на форме грудной клетки ребенка, является рахит. Это патологическое состояние организма, которое связано с недостаточным поступлением в организм или образованием в коже витамина Д. Биологически активное соединение оказывает непосредственное влияние на обмен минеральных солей кальция и фосфора, обеспечивая достаточный уровень в крови и поступление в межклеточный матрикс костной ткани.
На фоне недостаточного количества витамина Д в организме ребенка нарушается метаболизм минеральных тканей. Соли кальция и фосфора в недостаточном количестве поступают в костную ткань, что отображается на росте костей. Выраженная клиническая форма рахита сопровождается формированием специфических костных наростов на ребрах, которые можно выявить в возрасте от 4 до 6 месяцев, обычно в части, где происходит соединение с грудиной хрящевыми концами. Также деформируется грудная клетка, могут выпячиваться ребра.
Заболевания внутренних органов
 Некоторые соматические или воспалительные заболевания приводит к увеличению органов. Если они локализуются вблизи реберной дуги, следствием является деформация с выпиранием ребер. К таким заболеваниям относятся:
Некоторые соматические или воспалительные заболевания приводит к увеличению органов. Если они локализуются вблизи реберной дуги, следствием является деформация с выпиранием ребер. К таким заболеваниям относятся:
- Некоторые инфекции, системные патологии крови, нарушения функционального состояния иммунитета, имеющие врожденное или приобретенное происхождение – патологии приводят к увеличению селезенки, в результате выпирает ребро с левой стороны у ребенка, что проявляется в возрасте 2 года и старше.
- Гепатиты или воспаление печени, имеющие вирусное инфекционное или токсическое происхождение – орган локализуется в правом подреберье, его увеличение сопровождается выпиранием нижних ребер с соответствующей стороны, деформируется живот.
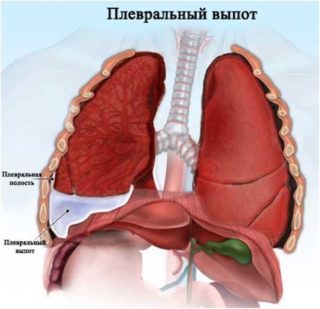
- Выпотной плеврит – инфекционное воспаление плевры, которая окружает легкие. Оно сопровождается скоплением жидкости в полости. При этом два и больше ребер начинают выступать на стороне поражения.
- Ателектаз легкого, туберкулез с образованием каверн, при которых происходит уменьшение участка органа в размерах – патологическое состояние приводит к западению ребер на стороне поражения. Создается ощущение, что они начинают вылезать на противоположном боку. Может деформироваться верхняя, средняя или нижняя часть грудной клетки.
Патологии органов грудной клетки, брюшной полости сопровождаются появлением других клинических симптомов, на которые обращают внимание для выяснения причин искривления.
Сопутствующие симптомы
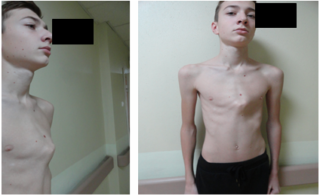
Килевидная грудная клетка
В зависимости от причины изменений ребра у ребенка могут выпирать по-разному. Чтобы ориентировочно установить провоцирующий фактор, обращают внимание на следующие дополнительные особенности:
- Изменение грудины в виде формирования впадины или «килевидной» деформации, которая сильно выпячивается наружу – признаки развития рахита. Одновременно обращают внимание на то, что большой родничок на голове сверху будет зарастать с опозданием. Годовалый ребенок на фоне патологии заметно отстает в развитии, выражена неврологическая симптоматика.
- Если у грудничка торчат нижние ребра, существует вероятность пороков развития, которые реализуются на генетическом уровне. Грудничок нередко становится беспокойным, плохо есть и спит, что указывает на нарушение функционального состояния внутренних органов.
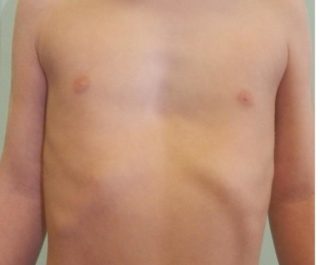
Воронкообразная грудная клетка
- Грудная клетка имеет форму воронки, она расширяется снизу, при этом «ребра юбочкой» – у малыша возможно нарушено состояние хрящевых компонентов ребер, которые прикрепляются к грудине.
- Бочкообразная грудь – сильная деформация затрагивает спину, она указывает на возможное наличие хронических патологических состояний, которые развиваются в органах дыхательной системы. К ним относятся бронхиальная астма, туберкулез, хронический бронхит.
- Выпячивание реберной дуги слева, которое также выпирает вперед – патология, сопровождающаяся увеличением селезенки.
- Изменение формы грудной клетки больше затрагивает правые отделы – воспалительные или метаболические заболевания печени, сопровождающиеся увеличением органа в размерах.
При помощи дополнительных симптомов на основании характера изменений можно ориентировочно определить природу патологического процесса. Для достоверного установления причины специалисты, в том числе доктор Комаровский, рекомендуют обследование ребенка.
Диагностические методы
КТ грудной клетки
Для объективной диагностики нужно делать визуализацию структур опорно-двигательной системы и внутренних органов. Она включает рентгенологическое исследование, компьютерную томографию с послойным сканированием тканей. Если нарушается функциональное состояние органов, назначают лабораторные исследования.
На основании всех результатов диагностики врач делает заключение о характере изменений. Он решает, нужно ли их исправлять, и как лучше это сделать. Диагностикой и лечением проблем с осанкой занимается врач детский ортопед. В случае нарушения функционального состояния других органов и систем подключаются медицинские специалисты других областей.
Источник
Деформация грудной клетки у детей бывает врожденной и приобретенной. Дефект заметен внешне и часто вызывает сильный эстетический дискомфорт у школьников и малышей дошкольного возраста. Кроме того, деформация негативно влияет на физическое здоровье ребенка.
Особенности патологии
Деформация грудной клетки у ребенка – это изменение естественной формы и расположения ребер или грудины, при котором наблюдается сокращение расстояния между ними и с позвоночником. Также у больного нарушается естественное положение легких, сердца и других внутренних органов. Такой дефект чаще встречается у мальчиков. Состояние различной степени тяжести наблюдается у 12–15% населения планеты.
Деформация грудной клетки у ребенка – это изменение естественной формы и расположения ребер или грудины
Деформация грудной клетки у ребенка способствует развитию следующих состояний:
- Маленький объем легких. С младенчества у больного присутствует отдышка даже после незначительных физических нагрузок. Малыш часто страдает от респираторных заболеваний. Также у ребенка снижена физическая выносливость.
- Проблемы в работе сердечно-сосудистой системы. Патология проявляется частыми спазмами и болезненными ощущениями в груди, головокружениями, головными болями, судорогами и онемением рук и ног.
- Замкнутость. Ребенку тяжело дается общение в коллективе.
Из-за проблем с сердцем и дыхательной системой у ребенка часто наблюдается снижение мозговой активности, которое проявляется трудностями с концентрацией, проблемами с памятью и последовательным логическим мышлением.
Причины аномалии
При врожденных аномалиях причины их появления лежат в остановке роста реберных хрящей во время внутриутробного развития малыша. При этом возникает избыточный наклон ребер, вследствие которого грудные мышцы изменяют положение и происходит укорачивание диафрагмы.
Все эти нарушения обычно наследственные. Риск рождения ребенка с патологией в семьях, где данная аномалия присутствует у кого-либо из родственников, составляет 20–65%. При этом опасность развития патологии повышается у тех малышей, чьи матери во время беременности курят, употребляют алкоголь, несбалансированно питаются и редко бывают на свежем воздухе.
Приобретенную деформацию грудной клетки у ребенка вызывают патологические процессы в костно-мышечной системе, которые наблюдались у больного в раннем детстве. К таким опасным состояниям относятся:
- рахит;
- туберкулез;
- искривление позвоночника;
- аутоиммунные заболевание костных тканей и хрящей;
- опухолевые образования в медиастинальном пространстве;
- остеома;
- хондрома;
- экзостоз;
- реберный остеомиелит.
В частных случаях причиной аномалии становятся заболевания гнойно-воспалительного характера:
- флегмона;
- хроническая эмпиема;
- легочная эмфизема;
- химический ожог грудной клетки.
Деформационные процессы также могут являться осложнениями хирургических вмешательств в область грудной клетки. Риск их образования присутствует после проведения стернотомии и торакопластики.
Классификация патологии
Классификация деформации грудной клетки у ребенка производится сразу по нескольким параметрам. По соразмерности повреждений грудной клетки деформация разделяется на такие виды:
- симметричная;
- асимметричная.
Асимметричная патология может быть левосторонней и правосторонней.
По характеру проявления аномалии разделяют на:
- воронкообразные;
- килевидные.
Крайне редко, менее 2% от всех случаев проявления дефекта, у ребенка присутствует синдром Поланда. Такая патология характеризуется отсутствием грудной мышцы, нескольких ребер или расположением грудины полубоком.
Воронкообразная деформация составляет 90% случаев проявления врожденной патологии. Ее основной признак – заметная впадина в грудине. Ее размеры и глубина напрямую влияют на смещение сердечной мышцы:
- При первой стадии глубина ямки не превышает 2 см. Сердце при этом не смещено и находится в естественном положении, однако объем диафрагмы уменьшен.
- Вторая стадия – впадина глубиной 2–4 см. При этом наблюдается смещение сердца на расстояние не более 3 см.
- Третья стадия характеризуется ямкой более 4 см глубиной. Смещение сердца происходит более чем на 3 см от его естественного положения.
Килевидная деформация, или голубиная грудь, характеризуется соединением ребер под прямым углом в области грудины, что создает визуальный эффект киля. В 75% случаев дефект наблюдается у мальчиков. При этом различают такие стадии патологии:
- первая степень сопровождается выпячиванием грудины не более чем на 2 см над остальными, не деформированными, участками грудной клетки;
- вторая степень наблюдается при выпячивании на уровень до 4 см;
- третья степень – при выпирании деформированных костей на 4–6 см.
Классификация приобретенных деформаций основывается на их первопричине.
Симптомы
Визуальные признаки аномалии становятся более заметны по мере роста малыша. При воронкообразном типе патологии у младенцев впадина малозаметна. Но ярким признаком патологии становится «парадокс вдоха». Это состояние проявляется как западение грудины и ребер во время вдоха, плача или крика малыша. При отсутствии аномалий развития во время этих процессов должно наблюдаться расширение грудной клетки вследствие наполнения легких воздухом.
По мере взросления у детей с воронкообразной деформацией появляются симптомы патологии:
- становится более заметной и глубокой имеющаяся ямка;
- ребенок часто страдает простудными заболеваниями, хроническим бронхитом, трахеитом и рецидивирующей пневмонией;
- при незначительных физических нагрузках наблюдается одышка;
- быстрая утомляемость;
- искривление позвоночника;
- бледность кожи;
- маленький вес;
- кифоз;
- уплощение грудной клетки;
- ускоренное сердцебиение даже в состоянии покоя;
- боли в груди;
- при глубоком вдохе отчетливо заметен «парадокс вдоха».
При развитии килевидной деформации не происходит сильного сдавливания внутренних органов. Благодаря этому опасных функциональных нарушений у ребенка нет. Однако по мере взросления у пациента могут наблюдаться:
- одышка;
- быстрая утомляемость;
- неравномерный сердечный ритм.
Эти симптомы возникают лишь при изменении формы или местоположения сердца. Основным признаком такой деформации грудной клетки у ребенка является визуальный дефект – выпячивание отдельного участка грудины.
При синдроме Поланда или расщелине грудины основными симптомами являются визуальные физические дефекты в виде асинхронности движения частей грудной клетки при дыхании или отсутствие костных и мышечных тканей, а также появление глубоких впадин в грудине.
Диагностика
Первичная диагностика патологии производится при визуальном осмотре пациента и пальпации отдельных участков грудной клетки. Обязательными диагностическими мероприятиями являются:
- рентгенография;
- электрокардиограмма;
- эхокардиография (ЭхоКГ);
- компьютерная томография;
- спирометрия.
В дополнение к этим методам обследований может назначаться магнитно-резонансная томография (МРТ) грудной клетки. Для обеспечения правильного лечения пациента в процессе диагностики обязательно проводится консультация больного с пульмонологом и кардиологом.
Лечение
Подбор методов лечения аномалии зависит от типа деформации и степени ее тяжести. При первой степени воронкообразной патологии применяют:
- занятия плаванием;
- лечебный коррекционный массаж;
- ношение специализированных компрессионных систем;
- лечебную физкультуру.
На второй и третьей стадии воронкообразной грудной клетки проводится хирургическая коррекция. Наиболее благоприятный возраст для проведения подобной операции – пубертатный период, 12–15 лет. В ходе оперативного вмешательства передний отдел грудной клетки устанавливается в естественное положение с помощью специальных трансплантатов или фиксаторов из медицинских сплавов.
Лечение деформации грудной клетки хирургическим путем
Лечение патологии килевидного типа преимущественно проводится консервативными методами:
- использование ортезов;
- лечебная физкультура и массаж;
- плаванье.
К хирургии рекомендуется прибегать только при значительном косметическом дефекте. Операция проводится у ребенка в возрасте старше пяти лет. В ходе процедуры выполняется резекция части ребер, их сшивание с надхрящницей или передвижение мечевидного отростка.
В 96% врожденные деформации успешно лечатся. Рецидивы патологии возможны при неправильной фиксации грудины после операции.
Читайте далее: симптомы рахита у детей
Источник
