Ребенку 2 года пищевая аллергия
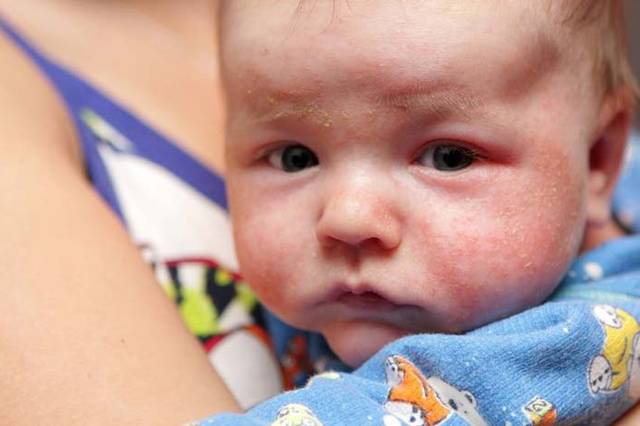
В два года малыши практически полностью переходят на «взрослое» питание. Конечно, жареную курицу и соленый острый сыр карапузу вряд ли предложат, но большая часть продуктов — супы, горячее, десерты и компоты — та же, что и для взрослых. И именно в этом возрасте, когда родители максимально расслабляются и перестают пристально следить за тем, что есть их ребенок, возникаю пищевые аллергии, не проявившиеся ранее. Если же малыш именно в этом возрасте пошел в ясли — адаптация в 30% случаев закончится сыпью и зудом.
Что такое пищевая аллергия у детей
Развитие нетипичных высыпаний на лице и теле, кашель, отек носоглотки, возникающие после употребления каких-либо продуктов питания, является проявлением пищевой аллергии. Может развиться у малыша сразу после рождения, может проявиться позже — в возрасте полутора — двух лет.
Примерно 30% малышей, страдающих от проявлений аллергии, негативно реагируют именно на определенную пищу. Диагностика может быть осложнена, когда симптомы схожи с неврологическими — например, ребенок начинает чесаться, дергать головой, капризничать или испытывать постоянное желание сходить в туалет.

Как возникает?
Спусковым крючком начала реакции служит попадание в организм продукта, оказывающего аллергизирующее действие. Через кишечный тракт аллерген попадает в желудок, всасывается и переходит в кровеносную систему, где и распознается клетками иммунной системы как чужеродный компонент.
В ответ на появление в организме «врага» запускается череда реакций — в первую очередь воспалительная (возникает отек, кашель, чихание, зуд). Повышается уровень иммуноглобулина Е, подскакивает количество брадикинина и гистамина.
Вещества, в норме необходимые организму в том числе для контроля работы сердца и кровеносной системы, в высокой концентрации вызывают спазмы сосудов, уменьшают частоту сердечных сокращений, резко понижают давление.
Все вместе приводит к появлению совершенно определенных симптомов, присущих именно аллергической реакции.
Симптомы у детей в 2 года
Основная часть симптомов при попадании в организм «неправильной» пищи такая же, как и у детей младшего и старшего возраста:
- одышка;
- насморк;
- кашель;
- высыпания (красноватые, розовые пятна, которые шелучатся и часто нестерпимо зудят) на лице и теле;
- слабость, повышенная утомляемость;
- потеря аппетита.
Симптомы, свойственные в основном малышам двух лет и старше:
- небольшие боли в кишечнике и желудке;
- понос или запор (иногда они чередуются);
- апатия, вялость, отсутствие интереса к играм, книгам и занятиям.
Аллергены оказывают негативное влияние на работу кишечника в целом — это приводит к нарушениям в его функционале.
Также постоянный воспалительный процесс в организме не оставляет малышу сил на игры и прогулки.
Самый же опасный симптом — отеки любого характера (на лице, ногах или руках, шее, горле). Если есть хотя бы малейшее проявление резкой «припухлости» под глазами или иные сильные реакции — необходимо срочно показать малыша врачу, в некоторых случаях даже позвонить в скорую.
Первая помощь при аллергии у ребенка в 2 года
При возникновении негативной реакции на пищу нужно срочно принять ряд мер, зависящих от того, насколько тяжелая реакция у малыша. При не очень сильных проявлениях нужно:
- посадить ребенка в кресло или на стул — это поможет ему не задохнуться;
- если появилась резкая слабость, головокружение, рвота — положить на бок, следя за тем, чтобы больной не подавился;
- дать антигистаминный препарат в том виде, который есть — таблетку растолочь, сироп или капли растворить в воде.
Если появился отек, спазм, карапуз потерял сознание — немедленно вызвать скорую и постоянно проверять пульс, наличие дыхания.
При умеренной реакции также показан прием смекты или небольшого количества активированного угля. Лекарства облегчат состояние и не позволят реакции стать острой.
Лечение пищевой аллергии у детей
Полная победа над симптомами невозможна только с помощью лекарств — необходима комплексная терапия.
- В первую очередь — выявление и отказ от вызывающих реакцию продуктов (шоколада, цитрусовых, сыра, консервированных продуктов или молока), в тяжелых случаях — переход на особую диету, рекомендованную педиатром;
- увеличенное потребление низкоаллергенных овощей (капусты, моркови, салатов, зелени, кабачков) для улучшения работы ЖКТ и дополнительного получения малышом витаминов;
- прогулки и активные игры на свежеи воздухе — уменьшают воспалительные процессы, стимулируют работу сердца.
Антигистаминные и гормональные препараты назначаются только врачом в завистмости от веса ребенка, остроты реакции и рекомендованы только на период обострения.
Лекарственные препараты при аллергии
Для лечения острой фазы заболевания используют следующие группы препаратов:
- антигистаминные — детский Кларитин, Зиртек в каплях, Супрастин. Обычно хватает одного применения в день, чтобы снять высыпания и облегчить состояние воспаления в организме;
- гормональные — назначаются только врачом при серьезных формах заболевания, чаще всего в виде таблеток или мазей. Очень эффективны, но при длительном применении вызывают целую вереницу неприятных побочных симптомов;
- кремы и гели, снимающие зуд и покраснения на коже;
- витаминные комплексы, разработанные специально для карапузов с пищевыми аллергиями.
Основную же роль в прекращении неприятных симптомов играет профилактика их повторного возникновения.
Профилактика
Основное, о чем стоит позаботиться — не допускать попадания продуктов, вызывающих реакцию, на стол малыша. Во время диагностики врач составит полный список таких аллергенов. Если полностью исключить из меню ребенка цитрусовые, белый хлеб, жирное молоко или шоколад — то, что стимулирует высыпания и отеки — проблема может не проявляться годами.
Также для малышей, имеющих склонность к непереносимости определенной еды, рекомендована большая активность на свежем воздухе, контроль за питьевым режимом, высокое содержание свежих и приготовленных овощей в рационе и регулярный прием витаминов.
Советы родителям
Аллергия у малышей, в том числе на еду, на сегодняшний момент приобретает характер эпидемии. В каждой группе детского сада или школы есть как минимум один карапуз, за питанием которого воспитателям и поварам приходится следить тщательнее.
Если ребенок школьного возраста может сам контролировать, что ему можно есть, а что нельзя, то для малыша двух лет это нереально. Что нужно делать родителям аллергика, чтобы минимизировать риски?
- Перед походом в сад уведомить всех воспитателей и директора о наличии заболевания, дать список продуктов, на которые у ребенка реакция;
- на прогулку брать с собой контейнер с разрешенными продуктами;
- заменять лакомства, вызывающие реакцию, на похожие по вкусу (мороженое на домашний фруктовый лед, молоко на соевое или миндальное, шоколад на варенье или бабушкин мармелад);
- перейти на питание фермерскими продуктами или магазинными с пометкой БИО;
- всегда носить с собой и иметь в аптечке антигистаминные препараты и смекту.
Не нужно отчаиваться и переживать — часто бывает, что через какое-то время, ближе к школе, ребенок «перерастает» аллергию и его меню можно будет разнообразить. Если же нет — практически все продукты можно заменить на те, что не вызывают реакцию — при этом малыш будет здоров и не ущемлен во вкусной пище.
Источник
По данным ВОЗ, в анамнезе среди младенцев и детей раннего возраста симптомы пищевой аллергии отмечаются у 17,3%. Распространенность подтвержденного заболевания у детей этой возрастной группы составляет от 6 до 8%, у подростков — от 2 до 4%[1]. И эти цифры неуклонно растут. Многие мамы удивляются: ребенок не ест ничего вредного, а его организм отвечает на свежие и качественные продукты сыпью, покраснением кожи и прочими неприятными симптомами. Почему так происходит и как можно помочь, если у ребенка пищевая аллергия, рассказываем в статье.
Как проявляется пищевая аллергия у детей?
Так что же такое пищевая аллергия? И почему некоторые дети могут есть любые продукты без последствий, а у кого-то даже маленькая шоколадка способна вызвать целый «букет» нежелательных реакций?
На заметку
Несмотря на распространенность заболевания, официального диагноза «пищевая аллергия» не существует. Ожидается, что в 2019 году он будет внесен Всемирной организацией здравоохранения в Международную классификацию болезней[2] .
Союз педиатров России дает такое определение пищевой аллергии — это патологическая реакция организма на продукты питания, в основе которой находятся иммунные механизмы. Проще говоря, иммунная система ребенка по какой-то причине вдруг воспринимает тот или иной белок либо другое вещество, содержащееся в пище, не как полезный ее компонент, а как что-то чрезвычайно опасное для организма и незамедлительно начинает вырабатывать против него защитные антитела.
Проявляться пищевая аллергия может по-разному, при этом в каждом детском возрасте она имеет свои симптомы. Самое первое ее проявление — это атопический дерматит, то есть изменения кожного покрова. Он выражается в покраснении кожи вокруг рта или ануса малыша и сопровождается зудом. Даже при тщательном уходе за кожей ребенка на ней появляются стойкие опрелости. По мере действия аллергена на коже возникают мелкие пузырьки, которые затем сливаются и лопаются, а на их месте образуются корки. Такие кожные поражения могут возникать в разных местах, но чаще всего они проявляются на губах, во рту, на коже шеи или лица.
Но не только кожа реагирует на действие «вредного продукта». При дальнейшем влиянии аллергена на организм у ребенка нередко появляются нарушения работы желудочно-кишечного тракта, выражающиеся в частом срыгивании, вздутиях живота. Стул становится жидким и может содержать слизь, или, наоборот, возникают частые запоры. У малыша портится настроение, он капризничает, может отказываться от еды. Колики возникают относительно редко, но также встречаются и случаи ярко выраженных колик с сильными болями, на дающими ребенку вести обычный образ жизни. Рвота может возникать сразу же после еды или в течение ближайших двух-трех часов, при этом в рвотных массах обычно содержится большое количество непереваренной пищи.
По мере того как ребенок растет, проявления пищевой аллергии иногда переходят в хроническую фазу. Увеличивается площадь кожных поражений, возникают новые участки с высыпаниями, которые сильно чешутся, а повреждение кожи ногтями или посторонними предметами приводит к вторичному инфицированию.
Всем мамам очень важно знать, что пищевая аллергия может привести не только к упомянутым проявлениям, но и к развитию дисбиоза, а также других серьезных нарушений, включая отек Квинке и даже анафилактический шок, которые уже угрожают жизни ребенка. В группу особого риска входят мальчики от года до полутора лет, у которых, по данным исследователей, анафилаксия встречается примерно в 5% случаев[3].
Ищем причины аллергии
Как начинается пищевая аллергия? При самом первом попадании аллергена в организм ребенка происходит так называемая сенсибилизация — иммунная система запоминает аллерген как опасного «чужака». И при любом повторном употреблении содержащего данный аллерген продукта она начинает активно с ним бороться — появляется аллергическая реакция. У грудничков возникновение аллергии связано еще и с особенностями функционирования их пищеварительной системы. У совсем маленьких детей обычно понижена активность пищеварительных ферментов, а также отмечается низкий уровень антител IgA, защищающих ЖКТ от инфекций, — это приводит к быстрой транспортировке аллергена в кровь ребенка.
Любой маме, в том числе и будущей, очень важно знать, что пищевая аллергия нередко передается по наследству: если аллергией страдает один из родителей, то шанс ее развития у малыша составит примерно 37%, а если оба — риск возрастет до 60%.
Кроме генетической предрасположенности аллергия может быть вызвана курением матери во время вынашивания, гипоксией плода при родах или в течение беременности.
В период внутриутробного развития аллергия на те или иные виды пищи может формироваться еще и потому, что беременная женщина нарушает режим питания, употребляя в пищу, например, избыточное количество продуктов с высокой степенью аллергенности: орехи, цитрусовые, рыбу, шоколад, яйца и так далее. В этом случае сенсибилизация возникает у ребенка еще до рождения. Антитела могут передаваться и с молоком во время грудного вскармливания, если мама в это время не придерживалась правильного рациона.
В группе риска находятся недоношенные дети и дети на искусственном вскармливании смесями на основе коровьего молока. Белок молока входит в так называемую большую восьмерку наиболее аллергенных продуктов. По статистике, пик пищевой аллергии на белок коровьего молока приходится на первый год жизни — примерно 2–3%. К пятилетнему возрасту у больного аллергией ребенка может развиться толерантность, и заболеваемость снижается до 1%[4].
Кроме коровьего молока, в группу продуктов-провокаторов входят также хлебобулочные изделия, содержащие глютен (клейковину), яйца куриные, рыба и морепродукты, орехи, арахис и соя[5]. Конечно, никому не придет в голову кормить малыша вареными яйцами или рыбой, но соевая или пшеничная мука, яичный порошок вполне могут входить в состав других продуктов. Вот почему очень важно внимательно читать информацию на этикетках, особенно родителям детей-аллергиков!
Если мама кормит малыша грудью, риск возникновения аллергии довольно низок. Критичным является период введения прикорма — у некоторых малышей замена материнского молока на непривычную пищу или даже слишком большой ее объем в первом прикорме может вызывать резкую аллергическую реакцию. Так что вводить в рацион ребенка новые продукты следует буквально по одному, начиная с минимальных порций и внимательно наблюдая за реакцией организма. Кстати, появление у крохи пищевой аллергии на тот или иной продукт может сопровождаться и повышением чувствительности к другим веществам, например к косметическим средствам, используемым мамой, к цветочной пыльце и так далее.
Внимательные родители обычно достаточно быстро замечают прямую связь между введением в рацион малыша нового продукта и возникновением симптомов пищевой аллергии. Но нередко встречаются случаи, когда самостоятельно выявить аллерген очень сложно и помочь может только аллерголог-иммунолог.
Лечение и профилактика пищевой аллергии у детей
Терапия пищевой аллергии у ребенка должна начинаться с ограничения употребления продуктов-провокаторов. Если мама кормит малыша только грудным молоком, то ограничительную диету назначают именно ей. Очень важно продумать все способы того, как избежать случайного приема продукта-аллергена, и проинформировать родителей о вероятных перекрестных реакциях. Диета должны быть полноценной, способной обеспечивать и мать, и ребенка всеми необходимыми питательными веществами и витаминами.
Для ребенка-аллергика прикорм нежелателен до полугода и, как мы уже говорили, вводить новые продукты необходимо в маленьких дозах и постепенно, по одному. Коровье молоко, пшеницу, орехи, куриные яйца вводятся в рацион такого ребенка только после двух лет.
Для купирования симптомов аллергии педиатры рекомендуют антигистаминные препараты второго поколения. Однако длительный их прием в целях профилактики нежелателен. Для борьбы с воспалением и зудом кожи проводится терапия с учетом патологических изменений кожного покрова и особенностей общего самочувствия ребенка. Целью такого лечения должно быть не только купирование неприятных проявлений, но и восстановление барьерной функции кожи, ее водно-липидного слоя. Очень важен и правильный регулярный уход за кожей малыша — он должен стать для мамы такой же каждодневной обязанностью, как кормление или купание.
Очень важно помнить, что при лечении аллергии у детей самого младшего возраста большую роль играет состояние их желудочно-кишечного тракта. Если у малыша наблюдается нерегулярное опорожнение кишечника, запоры или диарея, сильные и частые колики, наличие в кале непереваренных частичек пищи, необходимо срочно поставить об этом в известность лечащего врача — возможно, он назначит курс пребиотиков и пробиотиков. В некоторых случаях подобная терапия назначается для профилактики, чтобы предотвратить нарушения в работе ЖКТ и снизить проявления аллергии.
При первых подозрениях на пищевую аллергию родители должны сразу же показать ребенка врачу-аллергологу. После уточнения диагноза врач выдаст «паспорт больного аллергическим заболеванием», в котором будет указан диагноз, перечень продуктов, вызывающих аллергию, необходимые меры первой помощи при возникновении приступа и телефоны медицинского учреждения, в котором наблюдается ребенок. Паспорт и медикаменты для снятия приступа родители должны всегда иметь при себе.
Источник
В два года малыши практически полностью переходят на «,взрослое», питание. Конечно, жареную курицу и соленый острый сыр карапузу вряд ли предложат, но большая часть продуктов , супы, горячее, десерты и компоты , та же, что и для взрослых. И именно в этом возрасте, когда родители максимально расслабляются и перестают пристально следить за тем, что есть их ребенок, возникаю пищевые аллергии, не проявившиеся ранее. Если же малыш именно в этом возрасте пошел в ясли , адаптация в 30% случаев закончится сыпью и зудом.
Что такое пищевая аллергия у детей
Развитие нетипичных высыпаний на лице и теле, кашель, отек носоглотки, возникающие после употребления каких-либо продуктов питания, является проявлением пищевой аллергии. Может развиться у малыша сразу после рождения, может проявиться позже , в возрасте полутора , двух лет.
Примерно 30% малышей, страдающих от проявлений аллергии, негативно реагируют именно на определенную пищу. Диагностика может быть осложнена, когда симптомы схожи с неврологическими , например, ребенок начинает чесаться, дергать головой, капризничать или испытывать постоянное желание сходить в туалет.

Как возникает?
Спусковым крючком начала реакции служит попадание в организм продукта, оказывающего аллергизирующее действие. Через кишечный тракт аллерген попадает в желудок, всасывается и переходит в кровеносную систему, где и распознается клетками иммунной системы как чужеродный компонент.
В ответ на появление в организме «,врага», запускается череда реакций , в первую очередь воспалительная (возникает отек, кашель, чихание, зуд). Повышается уровень иммуноглобулина Е, подскакивает количество брадикинина и гистамина.
Вещества, в норме необходимые организму в том числе для контроля работы сердца и кровеносной системы, в высокой концентрации вызывают спазмы сосудов, уменьшают частоту сердечных сокращений, резко понижают давление.
Все вместе приводит к появлению совершенно определенных симптомов, присущих именно аллергической реакции.
Симптомы у детей в 2 года
Основная часть симптомов при попадании в организм «,неправильной», пищи такая же, как и у детей младшего и старшего возраста:
- одышка,
- насморк,
- кашель,
- высыпания (красноватые, розовые пятна, которые шелучатся и часто нестерпимо зудят) на лице и теле,
- слабость, повышенная утомляемость,
- потеря аппетита.
Симптомы, свойственные в основном малышам двух лет и старше:
- небольшие боли в кишечнике и желудке,
- понос или запор (иногда они чередуются),
- апатия, вялость, отсутствие интереса к играм, книгам и занятиям.
Аллергены оказывают негативное влияние на работу кишечника в целом , это приводит к нарушениям в его функционале.
Также постоянный воспалительный процесс в организме не оставляет малышу сил на игры и прогулки.
Самый же опасный симптом , отеки любого характера (на лице, ногах или руках, шее, горле). Если есть хотя бы малейшее проявление резкой «,припухлости», под глазами или иные сильные реакции , необходимо срочно показать малыша врачу, в некоторых случаях даже позвонить в скорую.
Первая помощь при аллергии у ребенка в 2 года
При возникновении негативной реакции на пищу нужно срочно принять ряд мер, зависящих от того, насколько тяжелая реакция у малыша. При не очень сильных проявлениях нужно:
- посадить ребенка в кресло или на стул , это поможет ему не задохнуться,
- если появилась резкая слабость, головокружение, рвота , положить на бок, следя за тем, чтобы больной не подавился,
- дать антигистаминный препарат в том виде, который есть , таблетку растолочь, сироп или капли растворить в воде.
Если появился отек, спазм, карапуз потерял сознание , немедленно вызвать скорую и постоянно проверять пульс, наличие дыхания.
При умеренной реакции также показан прием смекты или небольшого количества активированного угля. Лекарства облегчат состояние и не позволят реакции стать острой.
Лечение пищевой аллергии у детей
Полная победа над симптомами невозможна только с помощью лекарств , необходима комплексная терапия.
- В первую очередь , выявление и отказ от вызывающих реакцию продуктов (шоколада, цитрусовых, сыра, консервированных продуктов или молока), в тяжелых случаях , переход на особую диету, рекомендованную педиатром,
- увеличенное потребление низкоаллергенных овощей (капусты, моркови, салатов, зелени, кабачков) для улучшения работы ЖКТ и дополнительного получения малышом витаминов,
- прогулки и активные игры на свежеи воздухе , уменьшают воспалительные процессы, стимулируют работу сердца.
Антигистаминные и гормональные препараты назначаются только врачом в завистмости от веса ребенка, остроты реакции и рекомендованы только на период обострения.
Лекарственные препараты при аллергии
Для лечения острой фазы заболевания используют следующие группы препаратов:
- антигистаминные , детский Кларитин, Зиртек в каплях, Супрастин. Обычно хватает одного применения в день, чтобы снять высыпания и облегчить состояние воспаления в организме,
- гормональные , назначаются только врачом при серьезных формах заболевания, чаще всего в виде таблеток или мазей. Очень эффективны, но при длительном применении вызывают целую вереницу неприятных побочных симптомов,
- кремы и гели, снимающие зуд и покраснения на коже,
- витаминные комплексы, разработанные специально для карапузов с пищевыми аллергиями.
Основную же роль в прекращении неприятных симптомов играет профилактика их повторного возникновения.
Профилактика
Основное, о чем стоит позаботиться , не допускать попадания продуктов, вызывающих реакцию, на стол малыша. Во время диагностики врач составит полный список таких аллергенов. Если полностью исключить из меню ребенка цитрусовые, белый хлеб, жирное молоко или шоколад , то, что стимулирует высыпания и отеки , проблема может не проявляться годами.
Также для малышей, имеющих склонность к непереносимости определенной еды, рекомендована большая активность на свежем воздухе, контроль за питьевым режимом, высокое содержание свежих и приготовленных овощей в рационе и регулярный прием витаминов.
Советы родителям
Аллергия у малышей, в том числе на еду, на сегодняшний момент приобретает характер эпидемии. В каждой группе детского сада или школы есть как минимум один карапуз, за питанием которого воспитателям и поварам приходится следить тщательнее.
Если ребенок школьного возраста может сам контролировать, что ему можно есть, а что нельзя, то для малыша двух лет это нереально. Что нужно делать родителям аллергика, чтобы минимизировать риски?
- Перед походом в сад уведомить всех воспитателей и директора о наличии заболевания, дать список продуктов, на которые у ребенка реакция,
- на прогулку брать с собой контейнер с разрешенными продуктами,
- заменять лакомства, вызывающие реакцию, на похожие по вкусу (мороженое на домашний фруктовый лед, молоко на соевое или миндальное, шоколад на варенье или бабушкин мармелад),
- перейти на питание фермерскими продуктами или магазинными с пометкой БИО,
- всегда носить с собой и иметь в аптечке антигистаминные препараты и смекту.
Не нужно отчаиваться и переживать , часто бывает, что через какое-то время, ближе к школе, ребенок «,перерастает», аллергию и его меню можно будет разнообразить. Если же нет , практически все продукты можно заменить на те, что не вызывают реакцию , при этом малыш будет здоров и не ущемлен во вкусной пище.
Загрузка…
Источник
