Гастродуоденит у ребенка 1 год
Гастродуоденит у детей – воспаление слизистой антрального отдела желудка, то есть его дна, и 12-перстной кишки. Заболевание проявляется болью и нарушением пищеварения. Если не лечить его, у ребенка есть риск более тяжелых проблем со здоровьем.
Причины гастродуоденита
Развитие гастродуоденита происходит постепенно. Основную роль в его появлении играет питание. Из-за воспаления ткани не возобновляются, происходит их атрофия. В результате этого органы пищеварения не выполняют положенные функции в полном объеме.
Гастродуоденит чаще встречается у детей школьного, нежели дошкольного возраста
Эндогенные причины гастродуоденита, связанные с работой внутренних органов:
- повышенная кислотность желудка;
- плохая продукция слизи;
- дуоденогастральный рефлюкс – заброс содержимого 12-перстной кишки в желудок;
- эндокринные нарушения;
- болезни печени и кровеобразующих органов;
- заражение бактерией Хеликобактер Пилори, которая является причиной гастрита;
- глистные инвазии;
- склонность к аллергии;
- заражение патогенной флорой, например, вирусом герпеса, энтеровирусом;
- тяжелые отравления, кишечные инфекции;
- другие болезни органов пищеварения, например, гастрит, панкреатит;
- аутоиммунные процессы;
- дисбаланс гормонов;
- наследственная предрасположенность;
- очаги хронической инфекции в организме малыша;
- патологии беременности.
К экзогенным (внешним) причинам гастродуоденита принадлежат:
- несбалансированное питание, в частности злоупотребление нездоровой пищей;
- нерегулярное употребление еды;
- длительный прием лекарственных препаратов;
- частые стрессы.
Симптомы
Клинические проявления гастродуоденита схожи с гастритом. Существуют специфические и неспецифические симптомы. К последней группе принадлежат признаки, связанные с общим ухудшением самочувствия. Это слабость, вялость, головная боль, расстройство сна. На фоне ухудшения состояния здоровья может проявляться вегетососудистая дистония. У ребенка диагностируется тахикардия, аритмия, гипотония. Он становится раздражительным.
К специфическим симптомам принадлежит:
- боль в животе, которая носит ноющий или схваткообразный характер, может иррадиировать в область пупка или подреберья;
- отрыжка кислым или горьким;
- изжога;
- тяжесть в желудке;
- тошнота, рвота;
- снижение аппетита;
- нарушение стула, он становится жидким и частым, диарея может чередоваться запорами;
- вздутие живота;
- повышенное слюноотделение;
- жажда.
Признаки гастродуоденита у детей зависят от места локализации воспаления и степени его выраженности. Если больше поражена 12-перстная кишка, то болевые ощущения обостряются в ночное время или на голодный желудок, через 1-2 ч после приема пищи. Легкий перекус помогает справиться с болью.
Если в большей степени выражен гастрит с секреторной недостаточностью, то преобладает симптоматика не язвенной диспепсии: боль, тошнота, отрыжка кислым, тяжесть в животе.
Одним из симптомов детского гастродуоденита является непереносимость молочных продуктов и жирных блюд. После их употребления сразу возникают проблемы с пищеварением. Бурление в животе настолько сильное, что оно слышно окружающим.
Один из симптомов гастродуоденита — нарушения в усвоении белков, жиров и углеводов
Вследствие гастродуоденита питательные вещества не усваиваются в полном объеме. Из-за этого возникает дефицит витаминов и полезных микроэлементов. Ребенок теряет в весе, ухудшается состояние волос, кожи и ногтей, снижается иммунитет.
Классификация
По характеру воспалительного процесса гастродуоденит бывает двух форм:
- Острый. Проявляется ярко выраженной симптоматикой. При острой форме боль в нижней части живота сильная, заметна бледность лица ребенка, может повышаться температура тела.
- Хронический. Это вяло текущий воспалительный процесс, который сопровождается периодами обострения и затишья. Во время ремиссии состояние ребенка удовлетворительное, может проявляться быстрая утомляемость, сонливость, усиление потоотделения через 1-2 ч. после приема пищи. Если малыш долго ничего не ест, то у него возникает дрожь в теле. При обострении симптоматика напоминает острую форму. Признаки в среднем сохраняются 7-10 дней, но могут продолжаться и 1-1,5 месяца.
Обострения хронического гастродуоденита случаются в периоды чрезмерного нервного перенапряжения. Это могут быть экзамены в школе, проблемы в семье. Также вероятность обострений повышается в осенне-зимний сезон.
Появление хронического воспаления желудка и 12-перстной кишки связано с отсутствием или некачественной терапией острого гастродуоденита.
Если оставлять симптоматику болезни без внимания более 3 месяцев, то вероятна хронизация воспалительного процесса.
Также существуют классификации согласно другим признакам. По характеру изменений гастродуоденит бывает:
- поверхностный – неглубокое повреждение слизистой, чаще протекает бессимптомно;
- эрозивный – воспаление сопровождается появлением эрозий и язвочек, может развиваться без признаков;
- гипертрофический – изменение структуры слизистой, ее утолщение;
- атрофический – истончение оболочки желудка, что приводит к снижению выработки ферментов и кислоты для переваривания пищи;
- смешанный – сочетает симптоматику нескольких форм.
Также существует гастродуоденит с повышенной и пониженной кислотностью.
Согласно локализации воспаления выделяют гастродуоденит:
- язвенноподобный – сочетается с язвой желудка;
- гастритоподобный – проявляется проблемами с всасыванием полезных веществ;
- панкреатитоподобный – симптоматика проявляется после приема жирной пищи.
По этиологии происхождения гастродуоденит бывает первичным и вторичным. В первом случае он является самостоятельным заболеванием, во втором – возникает на фоне других болезней.
Диагностика
Если у ребенка появилась боль в животе, его нужно показать гастроэнтерологу. Врач изучит симптоматику, расспросит о рационе, проведет визуальный осмотр малыша.
Без лабораторных и инструментальных методик поставить точный диагноз невозможно. Обследование аналогичное, что и у взрослых:
- анализ крови – клинический и биохимический;
- кровь или кал на Хеликобактер Пилори;
- фиброгастродуоденоскопия с последующим забором желудочного сока для определения кислотности;
- УЗИ органов брюшной полости, чтобы исключить другие патологии.
Лечебные мероприятия зависят от результатов обследования.
Лечение
При гастродуодените прогноз оптимистичный, ребенок полностью выздоравливает. Но нужно настроиться на то, что лечение будет продолжительным.
Основа терапии – медикаменты и диетическое питание. Без диеты вылечиться невозможно. Терапия длится 2-3 недели, чаще в гастроэнтерологическом отделение. Лечение на дому малоэффективное.
Медикаментозная терапия:
- антибиотики – при выявлении Хеликобактер Пилори;
- антациды – применяются для лечения гастродуоденита с повышенной кислотностью желудочного сока для уменьшения изжоги;
- ферментные средства – помогают в переваривании пищи;
- антисекреторные препараты – предназначены для уменьшения продукции соляной кислоты;
- спазмолитики – устраняют спазм и боль;
- пробиотики – назначаются совместно с антибиотиками, нормализуют микрофлору кишечника.
Для усиления эффективности медикаментозной терапии нужно соблюдать клинические рекомендации. Не менее недели необходимо придерживаться постельного режима, соблюдать диету, избегать физических и эмоциональных нагрузок.
После окончания стадии обострения показана лечебная физкультура. Далее ребенка стоит отправить на санаторно-курортное оздоровление.
Одновременно с клиническими рекомендациями необходимо посещать физиотерапевтические процедуры. Это терапия минеральными водами, магнитотерапия, ультразвук, УВЧ.
Диета
Основные принципы диетического питания:
- щадящий режим, который предполагает употребление жидкой или полупротертой пищи в теплом виде;
- полноценное и разнообразное питание, оно должно быть витаминным, обязательно есть овощи, фрукты и кисломолочные продукты;
- запрет на сухомятку, голодание и переедание;
- частое, но дробное питание до 5-6 раз в день;
- последний прием еды до 19:00;
- отказ от вредной пищи (фаст-фуд, жирные, острые и жареные блюда, газированные напитки, соленья, консервы, копчености, кофе).
Без соблюдения этих принципов эффекта от медикаментозного лечения не будет.
Первую неделю терапии показан диетический стол №1. Это самая строгая диета. Кроме запрещенной пищи нельзя молоко, сладости, выпечку, волокнистые овощи и фрукты. Можно употреблять обезжиренный творог, перетертое мясу или рыбу, приготовленную на пару, каши и первые блюда.
Последствия
Гастродуоденит приводит к нарушению секреторной, моторной и выделительной функции пищеварительного тракта. В связи с этим высока вероятность функциональных заболеваний ЖКТ, может возникнуть дискинезия желчевыводящих путей. Это болезнь, проявляющаяся нарушением эвакуации желчи. Она может попадать в кишечник слишком быстро или наоборот медленно, что нежелательно. ДЖВП не угрожает жизни, но доставляет существенный дискомфорт.
Хронический гастродуоденит тяжело поддается лечению
Другие осложнения гастродуоденита:
- язва желудка или 12-перстной кишки;
- панкреатит;
- энтероколит;
- дисбактериоз;
- авитаминоз;
- анемия;
- заболевания сердечно-сосудистой системы (в редких случаях).
Опасность гастродуоденита в том, что в патологический процесс вовлекается сразу несколько отделов ЖКТ.
Профилактика
Для предупреждения гастродуоденита нужно соблюдать такие рекомендации:
- составить сбалансированный рацион, еда должна соответствовать возрасту ребенка;
- придерживаться режима питания;
- усилить двигательную активность, что способствует улучшению моторики;
- оградить от стрессов и эмоциональных нагрузок;
- вовремя лечить болезни желудочно-кишечного тракта и других органов.
Данные меры профилактики незаменимы для предупреждения рецидива болезни после излечения.
Своевременная терапия гастродуоденита – залог предупреждения тяжелых осложнений, одним из которых является язва.
Также интересно: причины и лечение гастрита у детей
Источник
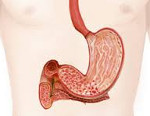
Гастродуоденит у детей – воспалительный процесс, захватывающий антральный отдел желудка и двенадцатиперстную кишку. Гастродуоденит у детей проявляется изжогой, тошнотой, снижением аппетита, болями в эпигастральной области после еды, ощущением распирания и тяжести, нарушением стула. Диагностика гастродуоденита у детей включает проведение ФГДС, теста на хеликобактер, дуоденального зондирования, по показаниям – рентгенологического исследования. Лечебная тактика при гастродуодените у детей предполагает назначение диеты, антацидных, антисекреторных, протективных препаратов, адсорбентов; физиотерапии.
Общие сведения
Гастродуоденит у детей – неспецифическое воспаление дистального отдела желудка и двенадцатиперстной кишки, приводящее к структурной перестройке слизистой оболочки, секреторным и моторно-эвакуаторным нарушениям. В последние десятилетия отмечается устойчивая тенденция к росту числа гастроэнтерологических заболеваний в детской популяции. В структуре патологии гастродуоденальной зоны у детей лидирующее место принадлежит хроническому гастродуодениту (60-70%), хроническому гастриту (10-15%), язвенной болезни желудка и 12-перстной кишки (8–12 %), ГЭРБ (8,7 %) . По данным детской гастроэнтерологии, хронический гастродуоденит выявляется у каждого третьего ребенка. Возникновению гастродуоденита наиболее подвержены дети дошкольного, младшего школьного и подросткового возраста.

Гастродуоденит у детей
Причины
Ведущая роль среди причин гастродуоденита у детей принадлежит персистированию в слизистой желудка бактерии Helicobacter pylori (60-70% случаев). Хеликобактериоз у детей нередко сочетается с инфицированностью другими возбудителями — энтеровирусами, герпес-вирусами (в т. ч. вирусом Эпштейна-Барр). Чаще всего дуоденит развивается на фоне предшествующего гастрита у детей, обусловленного пилорическим хеликобактером.
В большинстве случаев остальные эндо- и экзогенные факторы выступают в роли предрасполагающих к развитию гастродуоденита у детей, однако могут играть и первичную, основную роль.
Известно, что гастродуодениты часто возникают у детей, имеющих наследственную предрасположенность к заболеванию, а также сниженные компенсаторно-приспособительные возможности вследствие перенесенных инфекционных и соматических болезней. Группу риска по развитию гастродуоденита составляют дети, рожденные в результате патологического течения беременности и родов, рано переведенные на искусственное вскармливание, имеющие отягощенный аллергический анамнез (пищевая аллергия, отек Квинке, атопический дерматит).
Среди эндогенных факторов, способствующих развитию гастродуоденита у детей, велика роль патологии других органов пищеварения (холецистита, панкреатита, гепатита, энтероколита, дисбактериоза кишечника), эндокринной системы (сахарного диабета, надпочечниковой недостаточности и др.), хронической очаговой инфекции (кариеса зубов, гингивита, хронического тонзиллита и др.), паразитарной инвазии (гельминтозов, лямблиоза). К причинам внутреннего порядка также следует отнести повышенное кислотообразование, уменьшение образования слизи, нарушение гормональной регуляции желудочной секреции.
В ряду экзогенных причин гастродуоденита у детей выделяют пищевые токсикоинфекции, регулярное нарушение качества и режима питания: употребление продуктов, раздражающих слизистую оболочку, перекусы всухомятку, плохое пережевывание пищи, однообразный характер питания, редкие приемы пищи, неравномерность интервалов между ними и пр. Нередко к развитию гастродуоденита у детей приводит длительный прием лекарств (антибиотиков, НПВС, глюкокортикоидов и т.д.).
Пик заболеваемости гастродуоденитом у детей приходится на школьные годы, что позволяет назвать в числе триггерных факторов повышенные психоэмоциональные нагрузки и стрессы, связанные с учебной деятельностью.
Классификация
Единой классификации гастродуоденитов у детей в педиатрии не разработано. Наиболее важным представляется выделение форм гастродуоденита у детей с учетом клинического течения, этиологии, механизма развития, морфологических изменений. В зависимости от причин гастродуодениты у детей подразделяются на экзогенные (первичные) и эндогенные (вторичные).
На основании длительности заболевания и выраженности симптоматики гастродуоденит у детей может быть острым и хроническим. В своем течении хронический гастродуоденит у детей проходит фазы обострения, неполной клинической ремиссии, клинической ремиссии и клинико-эндоскопической ремиссии. Характер течения гастродуоденита у детей может быть латентным, монотонным и рецидивирующим.
Эндоскопия у детей позволяет выявить следующие формы гастродуоденита: поверхностный, гипертрофический, эрозивный, геморрагический, субатрофический (атрофический) и смешанный.
Симптомы гастродуоденита у детей
Клинические проявления гастродуоденита у ребенка схожи с симптомами гастрита. К общим неспецифическим признакам относятся слабость, нарушение сна, головные боли, утомляемость. У детей с гастродуоденитом часто отмечается наличие вегето-сосудистой дистонии.
Наиболее частым и характерным локальным симптомом гастродуоденита у детей являются ноющие боли в эпигастральной или пилородуоденальной области. В периоды обострения боли становятся схваткообразными, нередко иррадиируют в подреберье и околопупочную область. Обычно боли усиливаются через 1-2 ч после еды, на голодный желудок, ночью и купируются после приема антацидов или пищи.
Болевой синдром у детей с гастродуоденитом часто сопровождается ощущениями распирания и тяжести в области желудка, горькой отрыжкой, изжогой, тошнотой и рвотой, гиперсаливацией, нарушением аппетита, неустойчивым стулом (сменой запоров и диареи).
Иногда вегетативные кризы у детей протекают по типу демпинг-синдрома с внезапной сонливостью, слабостью, тахикардией, потливостью, усиленной перистальтикой кишечника, возникающими через 2-3 часа после приема пищи. В случае длительных перерывов между приемами пищи, возможно развитие гипогликемии: появляется мышечная слабость, дрожь в теле, повышенный аппетит.
Обострения хронического гастродуоденита у детей обычно возникают весной и осенью вследствие погрешностей в диете, повышенных школьных нагрузок, стрессовых ситуаций, инфекционных и соматических заболеваний. Гастродуоденит у детей может осложняться язвенной болезнью, панкреатитом, холециститом.
Диагностика
После первичной консультации педиатра дети с подозрением на гастродуоденит направляются на обследование к детскому гастроэнтерологу. При осмотре ребенка выявляется бледность кожных покровов, «синяки» под глазами, снижение массы тела, неэластичность кожи, иногда – выпадение волос и ломкость ногтей. Поверхность языка покрыта беловато-желтым налетом, на котором видны отпечатки зубов.
В общем анализе крови часто обнаруживается умеренная анемия. У детей с гастродуоденитом необходимо исключить наличие паразитарной инвазии, для чего проводится анализ кала на яйца гельминтов и лямблии. Ценные сведения может дать исследование копрограммы и кала на дисбактериоз.
Решающая роль в выявлении гастродуоденита у детей, его формы и стадии клинического течения принадлежит фиброгастродуоденоскопии. Для оценки степени воспалительных и дистрофических процессов производится эндоскопическая биопсия и морфологическое исследование биоптата. Для выявления хеликобактериоза выполняется дыхательный тест, ПЦР-диагностика хеликобактер, определение хеликобактер в кале методом ИФА.
С целью оценки секреторной функции желудка и двенадцатиперстной кишки производится внутрижелудочная рН-метрия и дуоденальное зондирование с исследованием дуоденального содержимого. О состоянии моторной функции позволяют судить антродуоденальная манометрия, электрогастрография, УЗИ желудка и органов брюшной полости. Для оценки эвакуаторной функции может выполняться рентгенография желудка.
Дети с гастродуоденитом наряду с обследованием у гастроэнтеролога должны быть проконсультированы детским отоларингологом, детским стоматологом, детским аллергологом-иммунологом.
Лечение гастродуоденита у детей
Обязательной составной частью лечения гастродуоденита у детей является соблюдение диеты. Рекомендуется дробное питание (5-6 раз в день); употребление паровых, запеченных или отварных блюд; исключение мясных и крепких овощных бульонов, жирных сортов рыбы и мяса, грибов, жареных, копченых, консервированных продуктов. Детям показан физический и психологический покой, при обострении гастродуоденита – постельный режим.
Фармакотерапия гастродуоденита у детей проводится антацидными средствами при повышенной кислотопродукции, антисекреторными препаратами (ранитидин, омепразол), антирефлюксными лекарственными средствами (метоклопрамид, домперидон), протективными препаратами (сукральфат, висмута субцитрат, фолиевая кислота), адсорбентами (диоктаэдрический смектит, гидрогель метилкремниевой кислоты).
Антихеликобактерная терапия при гастродуодените у детей проводится препаратами висмута в сочетании с антибактериальными препаратами (амоксициллин + метронидазол).
В период ремиссии гастродуоденита у детей рекомендуется фитотерапия, курсы минеральных вод и витаминотерапии, физиолечение (электрофорез, индуктотермия, лазеротерапия, УВЧ, диадинамотерапия, гидротерапия и др.), санаторно-курортное лечение.
Прогноз и профилактика
Больные с гастродуоденитом находятся на диспансерном наблюдении гастроэнтеролога, ежегодно проходят контрольные исследования ФГДС и УЗИ брюшной полости. Хронические формы гастродуоденита у детей часто рецидивируют, с трудом поддаются лечению, служат неблагоприятным фоном для развития гастродуоденальной патологии во взрослом возрасте.
Профилактика гастродуоденита у детей основана на соблюдении принципов возрастного питания, исключении психо-эмоциональных перегрузок, рациональном чередовании двигательной активности и умственного труда, санации очагов хронической инфекции, правильном лечении и реабилитации детей с заболеваниями ЖКТ.
Источник
