Выявление аллергии у ребенка в 1 год
1 Апреля 2017
Как узнать на что аллергия у ребенка. Что может вызвать аллергию. Как подготовиться к тесту и какие есть возрастные ограничения. Как найти причину аллергии у грудного ребенка без врача в домашних условиях.
У малыша покраснели щечки, на коже появились красные пятна? Каждая мама знает, что так проявляется аллергия. Но как определить аллерген?
Вызывать аллергию могут:
- продукты питания;
- домашние животные;
- растения;
- лекарственные препараты;
- насекомые;
- пыль.
Это далеко не полный список возможных аллергенов. Как же найти то, на что реагирует ваш ребенок? Можно попытаться «вычислить» и устранить раздражитель самостоятельно, но порой сделать это практически невозможно. Гораздо проще обратиться к специалисту и сдать кожный тест (аллергопробы). Этот тест позволяет выявить антиген. Одновременно с анализом назначают исследование крови на иммуноглобулин igE (для отслеживания реакции иммунитета на раздражитель). Все анализы в комплексе помогают врачу назначить подходящее лечение.
Как проходит тестирование
Тестирование проходит под контролем врача аллерголога – иммунолога. Аллерген наносят на слизистые оболочки (кожу). По ответной реакции организма специалист находит раздражитель. Процесс обследования проходит в несколько этапов:
I. обработка кожи антисептическим раствором;
II. на расстоянии 2,5 см друг от друга врач наносит контрольные вещества;
III. производится прокол или царапанье кожи скарификатором или ланцетом;
IV. через 20 минут специалист проверяет реакцию.
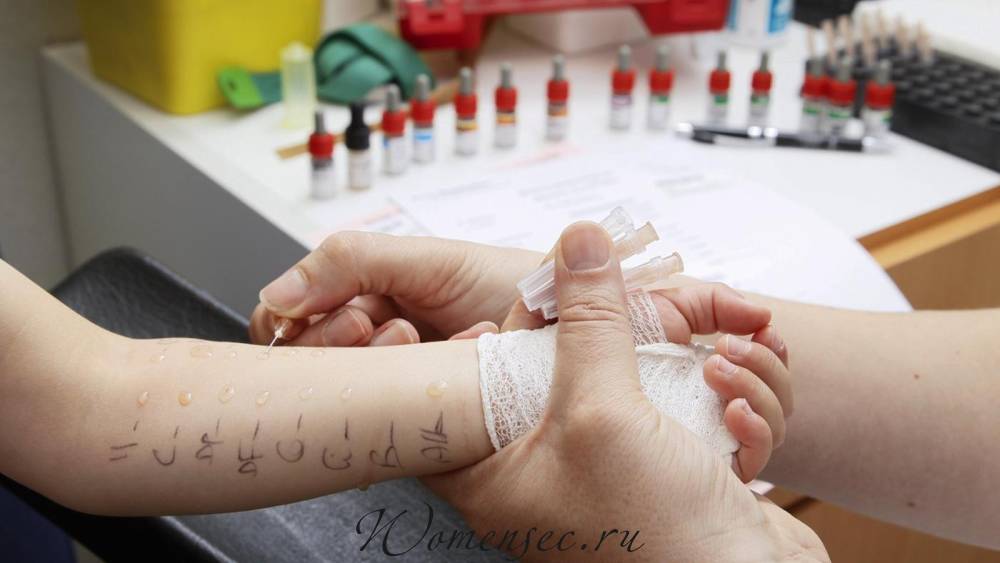
Аллергию можно определить и другими способами:
- назальный. Используется для определения аллергического ринита. Препарат закапывается в нос малыша;
- конъюнктивный. Для диагностики аллергического конъюнктивита раствор капают в глаза малыша;
- ингаляционный. Используется в условиях стационара при подозрении на бронхиальную астму;
- сублингвальный. Проводят в условиях стационара. Препарат помещают под язык, с помощью теста выявляют аллергию на пищевые продукты и лекарства.
Когда назначают
Процедура рекомендована детям при проявлениях атопического дерматита, пищевой или контактной аллергии, аллергических ринитах, конъюнктивитах Показаниями к обследованию могут стать также частые случаи кашля, проявления удушья.
Как подготовиться
К тестированию на выявление аллергена нужна особая подготовка:
- за 7 дней до тестирования убирают антигистаминные (противоаллергические) препараты;
- за 14 дней отменяют гормональные средства;
- накануне тестирования следует избегать сильных эмоциональных перегрузок, физического перенапряжения.
Перед тестированием нужно покушать, на голодный желудок такой анализ не сдают.
Где сдать тест
Тестирование проводят в специализированных центрах. В таких учреждениях должно быть специальное оборудование для экстренной помощи, поскольку реакция на аллерген может наступить очень быстро.
Анализ крови на иммуноглобулин можно сдать в любой лаборатории.
Возрастные ограничения
Специалисты не рекомендуют проводить подобные пробы на аллерген детям младше 3 лет. Исследования в более раннем возрасте будут неинформативны, поскольку ферментная система малыша еще незрелая.
Мнение мам по поводу возрастного ограничения на тестирования разделяются: одни полагают, что такой тест (даже у самых маленьких деток) помогает быстро определить аллерген и исключить контакт с ним, другие считают, что необходимо придерживаться гипоаллергенной диеты и ждать созревания ферментной системы. Врачи также разделяются на 2 лагеря в этом вопросе, поэтому обследование могут назначить малышу до 3 лет, однако, как показывает практика, при повторении тестирования через полгода наблюдается отсутствие реакции на те вещества, которые раньше вызывали аллергию.
Какую аллергию можно обнаружить
Список веществ – аллергенов огромен, тестирование позволяет выявить аллергическую реакцию на:
- продукты питания;
- животных (эпидермис, шерсть), птиц (пух), насекомых (яд);
- пыль (книжную и домашнюю);
- пыльцу растений и деревьев;
- грибы, бактерии.
кожные пробы нельзя проводить при:
- выраженных симптомах аллергии;
- обострения хронических болезней;
- эндокринных проблемах;
- очень сильной реакции на аллерген.

Как найти причину аллергии у грудного ребенка
Описанные выше методы подходят скорее для детей с 3-5 лет, с грудничками все обстоит несколько иначе. Маме придется потрудиться, чтобы найти причину красных щечек крохи. Что может вызвать аллергию у грудного ребенка:
- при грудном вскармливании особая диета назначается маме. Исключить из рациона придется все потенциальные аллергены (мед, шоколад, сладости, цельное коровье молоко, цитрусовые);
- при искусственном вскармливании аллергию могут вызывать компоненты смеси. Чаще всего таким раздражителем является лактоза. Можно перейти на безлактозную или низколактозную смесь. Аллергию может вызвать слишком частая смена смесей;
- после 6 месяцев малыш начинает кушать овощи, фрукты. Они могут вызвать аллергию прикорм лучше начинать с овощей (кабачок, капуста), безглютеновых каш (гречка, кукуруза, рис).
Обратите особое внимание на объем пищи, ведь аллергию может вызывать не какой-то отдельный продукт, а количество еды. Незрелая пищеварительная система малыша не всегда может справиться с большим объемом пищи, поэтому на коже ребенка проступают красные пятна.
Не нужно кормить через силу «за маму», «за папу».
Как найти аллерген без врача
Обнаружить аллерген можно самостоятельно. Вот несколько советов, которые помогут молодым родителям:
- заведите пищевой дневник. Он будет полезен при подозрении на пищевую аллергию. В дневник нужно записывать продукты, которые кушает ребенок в течение дня, и отмечать реакцию организма на пищу;
- обращайте внимание на контактные аллергены. Особое внимание стоит обратить на качество водопроводной воды, в которой купается малыш, порошки для стирки детской одежды, средство ля мытья посуды. Обязательно «проинспектируйте» игрушки ребенка. Слишком яркие и неестественные цвета должны насторожить, поскольку производители могут использовать небезопасные красители, уберите те игрушки, которые вызывают сомнение;
- уберите животных. Шерсть домашних животных – распространенный аллерген. Отдайте любимца на несколько дней друзьям или родственникам, проведите влажную уборку, понаблюдайте за состоянием малыша;
- поменяйте место жительства. Порой причинами аллергии бывают невидимые частицы или микроорганизмы (клещи, плесень, пыль). Обнаружить такую аллергию несложно: ребенок плохо чувствует себя дома, но в другом помещении (в гостях у друзей, бабушки) ситуация меняется;
Проявления аллергии могут быть сезонными (аллергический ринит). Помочь может лишь смена климатической зоны.
Механизм возникновения аллергии очень сложен и не изучен до конца. При частых проявлениях аллергия может перерасти в хроническую. Если не удается самостоятельно обнаружить аллерген стоит обратиться к врачу, который на основании аллергопробы и анализа крови на иммуноглобулин назначит лечение.
Источник
Аллергические заболевания у детей возникают все чаще, и пока не нашли способ, как их вылечить полностью. Однако, если ограничить контакт с веществом-сенсибилизатором, можно существенно облегчить состояние ребенка. Анализ крови на аллергены у детей делают для того, чтобы определить фактор, который вызывает болезнь.
Причины аллергии у детей
Заболевание отличается неадекватной реакцией иммунной системы ребенка на внешние раздражители. Процесс обусловлен реакциями гиперчувствительности в предрасположенном организме.
Анализ крови на аллергены у детей проводят, чтобы определить причину болезни
Возникновению аллергии способствуют следующие факторы:
- перенесенные инфекционные заболевания;
- создание «стерильных» условий – ограничение контакта ребенка с микробами;
- заболевания внутренних органов, в особенности желудочно-кишечного тракта;
- наследственная предрасположенность – вероятность развития патологии составляет более 40%;
- неблагоприятная экологическая обстановка – загазованность, запыленность воздуха.
Аллергическая реакция также может возникать на фоне повышенной чувствительности к некоторым видам продуктов, пыльце деревьев и растений, лекарственным препаратам. Иногда к развитию пищевой непереносимости у ребенка, находящегося на естественном вскармливании, приводят диетические погрешности, допускаемые матерью.
Показания к проведению анализа крови на аллергены у детей
При частых высыпаниях и покраснении на лице у ребенка, если предполагается развитие гиперчувствительности к определенным веществам, рекомендуется пройти специальные диагностические процедуры — аллергопробы.
Помимо признаков аллергического диатеза, существуют дополнительные факторы, представляющие собой веский повод для проведения исследований:
- начавшаяся бронхиальная астма;
- различные формы экземы, дерматиты;
- частые респираторные заболевания;
- пищевая или лекарственная аллергия;
- гельминтозы.
Исследования следует проходить по назначению и в соответствии с рекомендациями лечащего врача. Но даже если родители заметили, что у ребенка появляется сыпь и другие симптомы аллергии — после употребления определенного продукта, контакта с животным или моющими средствами — они могут сделать соответствующие пробы.
При несвоевременном обращении к специалисту состояние может осложняться и приводить к тяжелым последствиям.
Симптомы аллергии у детей
Процесс сопровождается ярко выраженной симптоматикой:
- частое чихание и насморк;
- приступы сухого кашля;
- кожная сыпь, зуд и шелушение;
- повышенное слезотечение;
- жжение и рези в глазах;
- отечность и покраснение век;
- диспептические нарушения: тошнота, рвота, колики, расстройства стула.
Отек Квинке наблюдается в местах с рыхлой клетчаткой — на лице, половых органах. При вовлечении языка и тканей горла может наступить асфиксия. В тяжелых случаях при системной аллергии также наблюдается развитие анафилактического шока. Состояние сопровождается общим недомоганием, потерей сознания, развитием судорог, непроизвольными мочеиспусканием и дефекацией.
Если не провести раннюю диагностику и вовремя не начать соответствующую терапию, есть риск опасных состояний и перехода аллергии в хроническую форму с развитием бронхиальной астмы, атопического дерматита, ринита.
С какого возраста рекомендуется проводить исследование
Вид исследования подбирается лечащим врачом на основе характера аллергической реакции и возраста ребенка. Согласно рекомендациям аллергологов, диагностику можно делать, начиная с 1 месяца. Однако наиболее информативные и точные данные можно получить у детей 3-5 лет.
Обязательно учитывается характер вскармливания младенца и питания более старшего ребенка. Исследование проводится для подтверждения или опровержения диагноза, выявления причинного раздражителя, к которому в организме развивается сенсибилизация.
Виды анализов крови на наличие аллергенов у детей
Существует несколько специальных исследований для определения реакций гиеперчувствительности, объединенных в понятие аллергодиагностики.
Иммуноглобулин Е в крови говорит о наличии сенсибилизации к аллергенам
Виды кожных аллергопроб, косвенно свидетельствующих о том, есть ли иммуноглобулин Е в крови у ребенка:
- прик-тест;
- скарификационные;
- внутрикожные;
- аппликационные.
Также назначаются общие анализы крови и мочи. Для количественного определения специфических антител проводят биохимическое исследование – серологическую диагностику.
Общее исследование крови позволяет определить концентрацию эозинофилов, уровень СОЭ. Значительно повышенные нормы – важный признак наличия в организме агента, провоцирующего развитие аллергической реакции.
Как сдавать аллергопробы
Перед аллергодиагностикой рекомендуется соблюдать ряд правил, повышающих эффективность исследования.
Подготовка к процедуре включает следующее:
- Полный отказ от применения лекарственных препаратов.
- Исключение некоторых продуктов: орехи, мед, цитрусовые, шоколад, содержащих искусственные и химические вещества.
- Ограничение контактов с домашними животными.
- Снижение и устранение психоэмоционального напряжения.
Перед непосредственным проведением исследования за несколько часов рекомендуется воздержаться от употребления пищи.
Расшифровка данных
Обработка полученных данных должна осуществляться специалистом, занимающимся лечением аллергических реакций у детей.
У детей до 2-лет, в том числе новорожденных, концентрация иммуноглобулина Е в норме не должна превышать 64 МЕ/мл. Показатели у детей в период от 2-х до 14 лет варьируются в пределах 140-150 МЕ/мл. У подростков после 14 лет наблюдается незначительное снижение иммуноглобулина до уровня 123 МЕ/мл.
Расшифровку анализов крови у детей должен делать аллерголог
Результаты кожных проб классифицируются с учетом выраженности симптомов. Бывают такие обозначения:
- –. Симптоматика отсутствует.
- -/+. Покраснение кожи – гиперемия.
- +. Образование мелких волдырей.
- ++. Появление волдыря диаметром до 0,5 см с гиперемией.
- +++. Возникновение волдырей диаметром 5-10 мм, сопровождающихся выраженным покраснением.
- ++++. Крупные волдыри (более 1 см в диаметре) с гиперемией и псевдоподиями.
При некорректных проявлениях теста и сложностях интерпретации его результатов могут назначаться дополнительные методы диагностики.
Лечение и профилактика развития аллергии у детей
Схему лечения разрабатывает специалист с учетом характера протекания болезни и уровня иммунного ответа организма на провоцирующее вещество. В схемы стандартной комплексной терапии входят гипоаллергеная диета, антигистаминные, а при необходимости — горомнальные препараты (местного или системного действия).
Низкая иммунная реакция на аллерген не требует врачебного вмешательства. Возможен незначительный контакт ребенка с раздражителем. Выраженная реакция требует своевременного лечения и полного исключения аллергена.
Анализ крови на аллергены у детей рекомендуется проводить при первых симптомах аллергической реакции. Для получения корректных данных и выявления раздражителя необходимо соблюдать ряд предписанных врачом правил. При затягивании лечения или отказе от него процесс может привести к тяжелым последствиям и даже летальному исходу.
Смотрите далее: вирусный конъюнктивит у детей
Источник
Последнее обновление статьи: 23.03.2018 г.
В настоящий момент немало родителей сталкивается с детской аллергией. Каждый четвёртый ребёнок страдает от проявлений чрезмерной чувствительности к определённым веществам. Диагностика аллергии у детей — актуальный вопрос, ведь аллергические реакции являются одними из самых часто встречающихся заболеваний.
Аллергия — повышенная восприимчивость организма к специфическим веществам, вызывающим болезненное состояние. Такие вещества называют аллергенами, они могут быть самыми разными:
- бытовые: шерсть животных, пыль;
- растительные: травы, пыльца;
- химические: красители, полимерные материалы;
- лекарственные: анестетики, антибиотики, витамины;
- пищевые: овощи, фрукты, молоко, яйца, рыба, орехи;
- инфекционные: вирусы, бактерии.
Причины аллергии
Аллергия появляется при нарушении работы иммунитета: организм чрезмерно чувствительно реагирует на различные вещества, которые должен игнорировать в состоянии здоровья.
Есть несколько причин, содействующих развитию аллергий:
- неверное питание мамы во время грудного вскармливания;
- раннее начало прикорма;
- неправильное питание малыша;
- паразитарные заболевания;
- дисбактериоз;
- заболевания кишечника и печени;
- стрессы.
Проявления аллергии могут быть многообразными.
- Аллергический ринит: насморк, чиханье, кашель, чувство удушья. Симптомы появляются при вдыхании аллергенов: газов, пыли или пыльцы.
- Аллергический дерматит: шелушение, зуд, сухость и покраснение кожи. Симптомы проявляются после попадания на кожу аллергенов: косметических средств, бытовой химии, элементов одежды, парфюмерии.
- Аллергический конъюнктивит: слезоточивость, жжение глаз, припухлость кожи вокруг глаз. Симптомы проявляются при попадании в глаза аллергенов: косметики, шерсти, пыльцы.
- Пищевая аллергия: диарея, тошнота, запор, кишечные колики. Симптомы проявляются при поедании ребёнком аллергенов: лекарственных средств или пищи.
- Анафилактический шок: рвота, потеря сознания, судороги, сыпь по телу, непроизвольные мочеиспускание или дефекация. Подобное состояние проявляется при проникновении аллергена в кровеносное русло: укусы насекомых, введение лекарственных препаратов.
Анафилактический шок — угрожающее жизни проявление аллергии, оно требует срочной медицинской помощи.
Часто симптомы аллергии принимают за простудные заболевания. Различие аллергии и простуды:
- при аллергии не повышается температура тела;
- при аллергии выделения из носа жидкие и прозрачные, как вода;
- при аллергии симптомы проявляются очень долго, а при простуде быстро проходят.
При проявлении у ребёнка симптомов аллергии нужно посетить врача-аллерголога. Приём будет осуществлен бесплатно, необходимо лишь взять направление на консультацию у педиатра.
Подробный расспрос
Первым этапом диагностики будет подробный расспрос для выяснения причин аллергии. Родителям следует рассказать о следующем:
- наличие аллергий у других членов семьи;
- зависимость проявления аллергии от времени года;
- влияние климата на аллергию;
- влияние физических нагрузок или стресса на течение аллергии;
- связь проявления аллергии и вирусных заболеваний;
- влияние на проявления аллергии пищевых продуктов, лекарственных или косметических средств;
- воздействие вредных факторов.
Лабораторные исследования
После расспроса, доктор проводит осмотр и назначает лабораторные исследования: анализы мочи, крови, рентгенологическое исследование органов грудной клетки и пазух носа.
Аллергологические пробы
Следующим этапом диагностики будут кожные аллергологические пробы. Их производят на коже руки или спины, обработанной спиртовым раствором. Во время выполнения аллергопроб делаются уколы или царапины кожи, но кровеносные сосуды не повреждаются, эти методы бескровные.
Спустя некоторое время после начала теста возможно развитие покраснения кожи и образование волдыря, что предполагает аллергическую реакцию. Такие пробы подходят не всем детям.
Имеются противопоказания:
- острая фаза аллергии;
- возраст до 5 лет;
- обострение хронических заболеваний;
- наличие острого инфекционного заболевания;
- туберкулёз;
- тяжёлое общее состояние.
Кожные аллергологические пробы делятся на внутрикожные и накожные. К накожным относят несколько видов процедур.
- Капельный тест. На кожу руки капают аллерген, оценивают результат через 20 минут. Покраснение, зуд и образование волдыря расцениваются как положительный результат аллергопробы.
- Аппликационный тест. На кожу накладывают марлевый тампон, смоченный аллергеном. Реакцию проверяют через 30 минут. Появление покраснения и волдыря расценивают как положительный результат аллергопробы.
- Скарификационный тест. При постановке пробы на кожу наносят капли аллергена. Затем через каждую каплю наносят царапины. Положительным результат аллергопробы считается при возникновении папулы диаметром 4 — 5 мм.
- Прик-тест. На кожу наносят каплю аллергена, затем через аллерген выполняется укол. Расшифровку осуществляют через 10 — 20 минут по образованию волдыря: положительной аллергопробу считают при диаметре волдыря 5 мм. Внутрикожные пробы проводятся аллергенами бактерий или грибов.
- Внутрикожный тест. В кожу вводят аллерген. Результаты оценивают через 24 — 48 часов. При появлении покраснения и отёка диаметром 11 — 15 мм говорят о положительном результате аллергопробы.
Выполнение провокационных тестов
Следующим этапом диагностики является выполнение провокационных тестов. Такие тесты применяются при затруднениях в диагностике. Во время исследований могут возникнуть аллергические реакции и даже анафилактический шок.
Поэтому провокационные тесты проводятся только в аллергологических стационарах. Родителей обязательно предупреждают о возможной опасности, а тесты производят только детям старше 5 лет.
К провокационным тестам относятся следующие процедуры.
- Назальный тест. Используется для обнаружения ринита или бронхиальной астмы аллергического происхождения. В ноздрю каждые 20 — 30 минут капают десятикратно разведённый аллерген. Результат теста считается положительным при возникновении аллергической реакции.
- Конъюнктивальный тест. Применяется для диагностики аллергического конъюнктивита. В глаз закапывают разведённый аллерген. Через каждые 20 — 30 минут увеличивают концентрацию аллергена в 2 раза. Результат теста считается положительным при появлении аллергической реакции.
- Ингаляционный тест. Используется с целью выявления бронхиальной астмы. Ребёнок при помощи ингалятора вдыхает разведённый аллерген. Концентрация аллергена увеличивается в 2 раза каждые 20 минут. Результат теста считается положительным при возникновении аллергической реакции.
- Сублингвальный тест. Тест проводят для определения пищевой или лекарственной аллергии. Под язык на 5 — 15 минут помещают ¼ таблетки или несколько капель разведённого в 10 раз раствора аллергена. Результат теста считается положительным при возникновении аллергической реакции
- Элиминационный тест. Чаще всего этот тест выполняется для обнаружения пищевой аллергии. Подозрительный продукт убирают из рациона на несколько дней, затем опять дают аллерген. Результат теста считается положительным при возникновении аллергической реакции.
Иммуно-лабораторное исследование
Последующим этапом в диагностике является иммуно-лабораторное исследование. Какие именно анализы необходимо сдать, определяет врач-педиатр или аллерголог. Иммуно-лабораторные исследования наиболее предпочтительны для детей, так как имеют ряд преимуществ:
- исследования можно делать как детям до 5 лет, так и детям школьного возраста;
- исследования не имеют противопоказаний;
- исследования можно делать во время обострения аллергии;
- исследования абсолютно безопасны для малыша.
Иммуно-лабораторное обследование основано на измерении количества иммуноглобулина E (IgE) в крови.
IgE — соединение, которое вырабатывается клетками иммунитета для защиты от бактерий, вирусов и аллергенов. При проникновении аллергена в организм происходит его контакт с IgE, это сопровождается активацией биологических процессов и воспалением, которое проявляется в виде сыпи, ринита, астмы или даже анафилактического шока.
В состоянии здоровья количество IgE в организме очень мало. Повышенный уровень иммуноглобулина Е говорит о наличии аллергии. Исследования уровня иммуноглобулина выполняют в лабораториях.
Сейчас в Москве существует множество лабораторий, специализирующихся на аллергологических исследованиях: «Инвитро», «Гемотест» и многие другие.
К лабораторным исследованиям относят несколько типов диагностики:
1. Определение общего IgE в крови.
Исследование применяется для измерения уровня общего IgE в крови. Повышенный уровень IgE означает присутствие аллергии. Анализ требует определенной подготовки. Необходимо заблаговременно перед исследованием отказаться от физических и пищевых перегрузок. Сдавать кровь лучше утром и натощак, а перед взятием проб нужно отдохнуть в течение 10 — 20 минут.
Для исследования берут кровь из вены. Анализ возможно сделать в аллергологических стационарах или лабораториях, таких как «Инвитро», «Lab 4U» и др. После врач расшифровывает результат теста и при наличии аллергии назначает дополнительные исследования. Дальнейшим этапом диагностики будет выявление конкретного аллергена, вызывающего заболевание.
2. Определение специфического IgE.
Исследование применяется для измерения уровня специфического IgE в крови. С помощью анализа выявляют, воздействие какого именно аллергена вызывает аллергию. К этому исследованию также необходимо подготовиться: заблаговременно перед исследованием отказаться от физических и пищевых перегрузок.
Сдавать кровь лучше утром и натощак, а перед взятием проб нужно отдохнуть в течение 10 — 20 минут. Для исследования берут кровь из вены. Анализ реально провести в аллергологических стационарах или лабораториях, таких как «Инвитро», ЭдноМедЛаб и др.
Данным способом определяется только один аллерген, что не совсем удобно, ведь организм может реагировать на несколько раздражителей. Когда придут результаты теста, врач расшифрует результаты и определит тактику лечения или назначит дополнительные тесты.
3. Панели аллергенов.
Исследование является самым чувствительным для определения аллергенов. Аллергены разделяют на отдельные части, затем наносят на специальную панель. Если есть аллергия, то на ней появляются темные полосы.
Для обнаружения аллергии у детей разработали специальные педиатрические панели. В них имеются двадцать самых распространенных аллергенов, встречающихся при детских аллергиях. Для проведения анализа смешивают аллергены пищевой и респираторной групп.
Педиатрическая панель включает аллергены:
- домашней пыли;
- собачьей шерсти и эпителия;
- кошачьей шерсти и эпителия;
- смеси трав и берёзы;
- грибка;
- молока и казеина;
- яичного белка и желтка;
- альфа-лактальбумина, бета-лактоглобулина;
- соевых бобов;
- моркови и картофеля;
- пшеничной муки;
- фундука и арахиса.
Этот метод исследования удобен и высокоинформативен, полученный результат будет достоверным и точным. Преимущество его использования в том, что в результате будут найдены все аллергены, влияющие на организм.
Исследование безопасно, подходит для детей с возрастом до года. Для сдачи анализа нужно подготовиться: заблаговременно перед исследованием отказаться от физических и пищевых перегрузок.
Сдавать кровь лучше утром и натощак, а перед взятием проб нужно отдохнуть в течение 10 — 20 минут.
Для исследования забирают венозную кровь. Анализ можно сделать в аллергологических стационарах или лабораториях, таких как «Инвитро», «Chromolab» и др.
Какие из методов исследования необходимы ребёнку, определит врач. Затем, на основании полученных результатов, врач выявит аллерген, вызывающий болезнь. При обнаружении пищевой аллергии назначается диета, если аллергенов несколько, тогда она составляется с помощью специальных таблиц.
При необходимости врач пропишет лекарства и даст родителям рекомендации по здоровому питанию и правильному образу жизни ребёнка.
Повторные консультации врача в процессе лечения будут бесплатными, но анализы, назначенные врачом, чаще всего оплачивают родители. Цену услуг в Москве можно уточнить по телефонам, указанным на сайтах диагностических лабораторий: «Инвитро», «Гемотест», «Lab 4U», «ЭдноМедЛаб», «Chromolab».
Источник
