Строение носоглотки ребенка 2 года


Строение носоглоточного аппарат у взрослых и у маленьких детей очень разнится, что объясняется его формированием в процессе жизни. Особенности строения глотки у детей могут пояснить, почему организм ребенка до трех лет требует внимательного к себе отношения, бережного, не допускающего влияния на него многочисленных негативных факторов. Задержки или аномалии развития носоглотки часто становятся причиной развития некоторых сложных заболеваний.
Особенности строения глотки у детей в основном касаются такого отдела, как миндалины. Этот отдел весьма важен для иммунитета, но в первые несколько лет жизни ребенка часто возникают предпосылки для удаления некоторых из них. Один из мифов состоит в том, что миндалин две. Это не верно, так как лимфатическое глоточное кольцо состоит из одной глоточной, двух трубных, двух нёбных, одной язычной миндалины. Окончательно этот отдел глотки у малыша формируется в первые месяцы после рождения, причем претерпевает ряд значительных изменений.
Новорожденные дети не имеют развитых нёбных миндалин, они лишь представляют собой фолликулы – зачатки будущих органов. Формирование нёбных миндалин из фолликулов происходит примерно к полугоду, стимуляция развития происходит из-за непрерывно атакующих организм малыша бактерий и токсичных веществ. Родителям нужно знать особенности строения глотки у детей, так как при аномальном развитии этой области нужно сразу же идти на консультацию к врачу и начинать контролировать дальнейшее ее развитие.
Например, важно знать, что аденоиды могут быть причиной затруднения носового дыхания малыша, что скажется на его развитии, сне, пищеварении. Эти парные органы развиваются гораздо активнее других миндалин, и окончательно формируются примерно в два с половиной года. После трех месяцев средние размеры аденоидов должны составлять примерно 7х4х4 миллиметра, а после года они увеличиваются до размеров 11х8х5 миллиметров. Средние размеры глоточной миндалины в норме должны составлять 7х4х2 миллиметра. Большие или меньшие размеры говорят о затруднениях в развитии организма ребенка.
Особенности строения глотки у детей до года обусловлены непривычной для взрослого человека формой полости носоглотки – она будет низкой и остроугольной. Если глоточная миндалина будет сильно увеличена, то как и при аномальных размерах аденоидов, у ребенка будет затруднено дыхание. Небные миндалины окончательно созревают на втором году жизни. Лакуны небных миндалин у детей младше двух лет глубокие, узкие, ветвящиеся, что является предпосылкой для развития в этих местах воспалительного процесса.
Часто ЛОР-врачу приходится ставить диагноз нагноение ретрофарингеальных лимфатических узлов (или ретрофарингеальный лимфаденит), которые располагаются между сводом носоглотки и входом в пищевод. Дело в том, что эти узлы являются регионарными для барабанной полости и задней части носоглотки, потому при инфекционных атаках именно эти узлы страдают в первую очередь. После пяти лет эти лимфатические узлы атрофируются, в результате чего такой диагноз не ставят детям старше указанного возраста.
Особенность строения глотки у детей заключается также в том, что своего максимального развития она достигает к пяти-семи годам. Именно в этом возрасте наблюдается повышенная заболеваемость детей, а также делают максимальное количество прививок, что мобилизует всю лимфоидную ткань для выработки повышенной защиты от инфекций. Потому эти ткани гипертрофированы в этом возрасте, интенсивно формируют активный иммунитет с местной выработкой антител, борющейся с эндогенными и экзогенными проникновения патогенных микроорганизмов.
По мере накопления иммунных антител после девяти лет у ребенка начинается частичная инволюция и частичная деградация лимфоидной ткани. Она заменяется на фиброзную и соединительную ткани, и к 16 годам у подростка практически не остается миндалин, они атрофируются, а на их месте появляется тонкий периферический пояс, состоящий из зрелых лимфоцитов. Количество ретикулярных клеток к середине бывших миндалин увеличивается, они образуют небольшие выпирающие бугорки. Это уже признак функционирования носоглоточной иммунной системы на взрослом уровне.
С этим материалом так же читают:
Источник
 Строение дыхательной системы у детей в период новорожденности создает многочисленные предпосылки для острых респираторных заболеваний. Поэтому малыша следует оберегать от воздействия инфекционных факторов. Предлагаем также узнать про все особенности строения дыхательной системы у детей для того, чтобы иметь общее представление о том, как происходит постепенное развитие носа и придаточных пазух, горла и гортани, бронхов и легких.
Строение дыхательной системы у детей в период новорожденности создает многочисленные предпосылки для острых респираторных заболеваний. Поэтому малыша следует оберегать от воздействия инфекционных факторов. Предлагаем также узнать про все особенности строения дыхательной системы у детей для того, чтобы иметь общее представление о том, как происходит постепенное развитие носа и придаточных пазух, горла и гортани, бронхов и легких.
Согласно медицинской статистике заболевания органов дыхания у детей встречаются гораздо чаще, чем у взрослых. Это обусловлено возрастными особенностями строения дыхательной системы и своеобразием защитных реакций детского организма.
На своем протяжении дыхательные пути делятся на верхние (от отверстия носа до голосовых связок) и нижние (гортань, трахея, бронхи), а также легкие.
Основная функция дыхательной системы — обеспечение тканей организма кислородом и выведение углекислого газа.
Процесс формирования органов дыхания у большинства детей завершается к 7 годам, а в последующие годы происходит только увеличение их размеров.
Все дыхательные пути у ребенка значительно меньших размеров и имеют более узкие просветы, чем у взрослого.
Слизистая оболочка тонкая, нежная, ранимая, сухая, так как железы в ней слабо развиты, мало вырабатывается секреторного иммуноглобулина A (IgA).
Это, а также богатое кровоснабжение, мягкость и податливость хрящевого каркаса дыхательных путей, малое содержание эластической ткани способствуют снижению барьерной функции слизистой оболочки, достаточно быстрому проникновению болезнетворных микроорганизмов в кровеносное русло, создают предрасположенность к сужению дыхательных путей в результате быстро возникающего отека или сдавления податливых дыхательных трубок извне.
Особенности строения носа и придаточных пазух у ребенка (с фото)
Особенности строения носа у детей заключаются в первую очередь в небольших размерах, что обуславливает укорочение пути для прохождения воздушных масс. У ребенка раннего возраста нос относительно мал. Строение носа у ребенка таково, что носовые ходы узки, нижний носовой ход формируется только к 4 годам, что способствует возникновению частого насморка (ринита). Слизистая оболочка носа очень нежная, содержит много мелких кровеносных сосудов, поэтому даже небольшое воспаление вызывает ее набухание и еще большее сужение носовых ходов. Это приводит к нарушению носового дыхания у ребенка. Малыш начинает дышать ртом. Холодный воздух не согревается и не очищается в полости носа, а непосредственно попадает в бронхи и легкие, что приводит к проникновению инфекции. Не случайно многие заболевания легких у детей начинаются именно с «безобидного» насморка.
Детей с раннего возраста необходимо обучать правильному дыханию через нос!
При рождении у ребенка сформированы только верхнечелюстные (гайморовы) пазухи, поэтому гайморит может развиться у детей раннего возраста. Полностью все пазухи носа развиваются к 12 — 15 годам. Строение носа и пазух у ребенка постоянно видоизменяется по мере того, как разрастаются и формируются кости лицевого черепа. Постепенно появляются лобные и основные придаточные пазухи. Решетчатая кость с лабирин6том формируется в течение всего первого года жизни.
Посмотрите строение носа у ребенка на фото, где показаны основные анатомические процессы развития в течение первого года жизни:
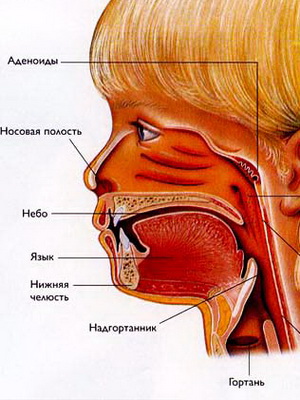
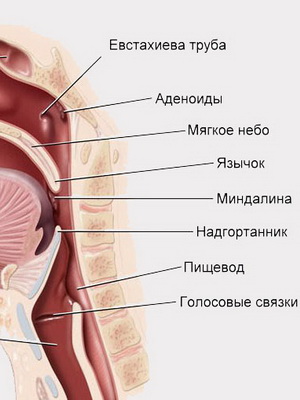
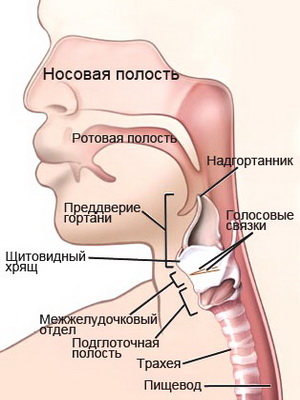
Строение горла и гортани у ребенка (с фото)
Продолжает полость носа глотка. Строение горла у ребенка обеспечивает надежную иммунную защиту от вторжения вирусов и бактерий: в нем имеется важное образование — глоточное лимфатическое кольцо, выполняющее защитную барьерную функцию. Основу лимфоглоточного кольца составляют миндалины и аденоиды.
К концу первого года лимфоидная ткань глоточного лимфатического кольца нередко гиперплазируется (разрастается), особенно у детей с аллергическим диатезом, вследствие этого барьерная функция понижается. Разросшаяся ткань миндалин и аденоидов заселяется вирусами и микроорганизмами, формируются хронические очаги инфекции (аденоидит, хронический тонзиллит). Наблюдаются частые ангины, ОРВИ. В случае тяжелой формы аденоидита длительно сохраняющееся нарушение носового дыхания способствует изменению лицевого скелета и формированию «аденоидного лица».
Гортань расположена в передней верхней части шеи. По сравнению с взрослыми гортань у детей короткая, воронкообразной формы, имеет нежные, податливые хрящи и тонкие мышцы. В области подсвязочного пространства имеется отчетливое сужение, где диаметр гортани увеличивается с возрастом очень медленно и составляет в 5 — 7 лет 6 — 7 мм, к 14 годам — 1 см. В подсвязочном пространстве имеется большое количество нервных рецепторов и кровеносных сосудов, поэтому легко развивается отекподслизистого слоя. Такое состояние сопровождается тяжелыми нарушениями дыхания (стеноз гортани, ложный круп) даже при небольших проявлениях респираторной инфекции.
Посмотрите строение горла и гортани у ребенка на фото, где выделены и обозначены наиболее важные структурные части:
Особенности строения и развития бронхов и легких у детей
Продолжением гортани является трахея. Трахея грудного ребенка очень подвижна, что в сочетании с мягкостью хрящей иногда вызывает щелевидное спадание ее на выдохе и сопровождается появлением экспираторной одышки или грубого храпящего дыхания (врожденный стридор). Проявления стридора, как правило, исчезают к 2 годам. В грудной клетке трахея делится на два крупных бронха.
Особенности бронхов у детей приводят к тому, что при частых простудах развивается хронический бронхит, который может переходить в бронхиальную астму. Рассматривая строение бронхов у детей, видно, что их размер в новорожденном возрасте относительно невелик, что обусловливает частичную закупорку просвета бронхов слизью при заболеваниях бронхитом. Основная функциональная особенность бронхов маленького ребенка — недостаточность дренажной и очистительной функций.
Бронхи малышей очень чувствительны к воздействию вредных факторов внешней среды. Слишком холодный или горячий воздух, высокая влажность воздуха, загазованность, запыленность приводят к возникновению застоя слизи в бронхах и развитию бронхита.
Внешне бронхи похожи на ветвистое дерево, перевернутое кроной вниз. Мельчайшие бронхи (бронхиолы) заканчиваются маленькими пузырьками (альвеолами), составляющими непосредственно ткань легких.
Строение легких у детей постоянное меняется, поскольку они у ребенка растут непрерывно. В первые годы жизни ребенка легочная ткань полнокровна и маловоздушна. В альвеолах происходит жизненно важный для организма процесс газообмена. Углекислый газ из крови переходит в просвет альвеол и через бронхи выделяется во внешнюю среду. Одновременно кислород атмосферы поступает в альвеолы и далее в кровь. Малейшее нарушение газообмена в легких из-за воспалительных процессов вызывает развитие дыхательной недостаточности.
Грудная клетка со всех сторон оплетена мышцами, которые обеспечивают дыхание (дыхательные мышцы). Главными из них являются межреберные мышцы и диафрагма. Во время вдоха дыхательные мышцы сокращаются, что приводит к расширению грудной клетки и увеличению объема легких за счет их расправления. Легкие как бы засасывают воздух извне. Во время выдоха, который происходит без мышечных усилий, объем грудной клетки и легких уменьшается, воздух выходит наружу. Развитие легких у детей неизбежно приводит к существенному увеличению жизненного объема этих важных органов.
Дыхательная система ребенка достигает завершенности в своем строении к 8 — 12 годам, однако становление ее функции продолжается до 14 — 16 лет.
В детском возрасте необходимо выделить ряд функциональных особенностей дыхательной системы.
- Частота дыхания тем больше, чем моложе ребенок. Учащение дыхания компенсирует малый объем каждого дыхательного движения и обеспечивает кислородом организм ребенка. В возрасте 1 — 2 лет число дыханий в минуту составляет 30 — 35, в 5 —6 лет — 25, в 10—15 лет — 18-20.
- Дыхание ребенка более поверхностное и аритмичное. Эмоциональные и физические нагрузки увеличивают выраженность функциональной дыхательной аритмии.
- Газообмен у детей происходит более интенсивно, чем у взрослых, благодаря богатому кровоснабжению легких, скорости кровотока, высокой диффузии газов. Одновременно функция внешнего дыхания легко может нарушаться из-за недостаточных экскурсий легких и расправления альвеол.
Статья прочитана 10 406 раз(a).
Источник
Строение носоглоточного аппарат у взрослых и у маленьких детей очень разнится, что объясняется его формированием в процессе жизни. Особенности строения глотки у детей могут пояснить, почему организм ребенка до трех лет требует внимательного к себе отношения, бережного, не допускающего влияния на него многочисленных негативных факторов. Задержки или аномалии развития носоглотки часто становятся причиной развития некоторых сложных заболеваний.
Особенности строения глотки у детей в основном касаются такого отдела, как миндалины. Этот отдел весьма важен для иммунитета, но в первые несколько лет жизни ребенка часто возникают предпосылки для удаления некоторых из них. Один из мифов состоит в том, что миндалин две. Это не верно, так как лимфатическое глоточное кольцо состоит из одной глоточной, двух трубных, двух нёбных, одной язычной миндалины. Окончательно этот отдел глотки у малыша формируется в первые месяцы после рождения, причем претерпевает ряд значительных изменений.
Новорожденные дети не имеют развитых нёбных миндалин, они лишь представляют собой фолликулы — зачатки будущих органов. Формирование нёбных миндалин из фолликулов происходит примерно к полугоду, стимуляция развития происходит из-за непрерывно атакующих организм малыша бактерий и токсичных веществ. Родителям нужно знать особенности строения глотки у детей, так как при аномальном развитии этой области нужно сразу же идти на консультацию к врачу и начинать контролировать дальнейшее ее развитие.
Например, важно знать, что аденоиды могут быть причиной затруднения носового дыхания малыша, что скажется на его развитии, сне, пищеварении. Эти парные органы развиваются гораздо активнее других миндалин, и окончательно формируются примерно в два с половиной года. После трех месяцев средние размеры аденоидов должны составлять примерно 7×4×4 миллиметра, а после года они увеличиваются до размеров 11×8×5 миллиметров. Средние размеры глоточной миндалины в норме должны составлять 7×4×2 миллиметра. Большие или меньшие размеры говорят о затруднениях в развитии организма ребенка.
Особенности строения глотки у детей до года обусловлены непривычной для взрослого человека формой полости носоглотки — она будет низкой и остроугольной. Если глоточная миндалина будет сильно увеличена, то как и при аномальных размерах аденоидов, у ребенка будет затруднено дыхание. Небные миндалины окончательно созревают на втором году жизни. Лакуны небных миндалин у детей младше двух лет глубокие, узкие, ветвящиеся, что является предпосылкой для развития в этих местах воспалительного процесса.
Часто ЛОР-врачу приходится ставить диагноз нагноение ретрофарингеальных лимфатических узлов (или ретрофарингеальный лимфаденит), которые располагаются между сводом носоглотки и входом в пищевод. Дело в том, что эти узлы являются регионарными для барабанной полости и задней части носоглотки, потому при инфекционных атаках именно эти узлы страдают в первую очередь. После пяти лет эти лимфатические узлы атрофируются, в результате чего такой диагноз не ставят детям старше указанного возраста.
Особенность строения глотки у детей заключается также в том, что своего максимального развития она достигает к пяти-семи годам. Именно в этом возрасте наблюдается повышенная заболеваемость детей, а также делают максимальное количество прививок, что мобилизует всю лимфоидную ткань для выработки повышенной защиты от инфекций. Потому эти ткани гипертрофированы в этом возрасте, интенсивно формируют активный иммунитет с местной выработкой антител, борющейся с эндогенными и экзогенными проникновения патогенных микроорганизмов.
По мере накопления иммунных антител после девяти лет у ребенка начинается частичная инволюция и частичная деградация лимфоидной ткани. Она заменяется на фиброзную и соединительную ткани, и к 16 годам у подростка практически не остается миндалин, они атрофируются, а на их месте появляется тонкий периферический пояс, состоящий из зрелых лимфоцитов. Количество ретикулярных клеток к середине бывших миндалин увеличивается, они образуют небольшие выпирающие бугорки. Это уже признак функционирования носоглоточной иммунной системы на взрослом уровне.
Источник

Когда малыш заболевает, мама еще до приезда врача пытается самостоятельно осмотреть горло чада, но разобрать толком ничего не получается. Все потому, что нет четкого представления о том, как должно выглядеть горло здоровое, а как — больное. Покраснение гортани — не всегда признак серьезной болезни, а отсутствие красноты, которую в большинстве случаев и пытаются разглядеть мамы, не всегда является признаком здоровья. Нужно разобраться во всем по порядку.
Симптомы
У детей часто болит горло, причин может быть много — от аллергии до химического ожога, но чаще всего детей поражают респираторные вирусы. Могут быть также бактериальные воспаления, травмы.


Посмотреть, что происходит с горлышком ребенка, нужно тогда, когда малыш начинает демонстрировать определенные симптомы или открыто жаловаться на них:
- боль при глотании;
- затрудненное дыхание;
- насморк;
- головная боль, озноб;
- внезапная лихорадка, повышенная температура;
- увеличение подчелюстных лимфатических узлов;
- отказ от питья и еды.
Как проводить осмотр?
Если мама мельком заглянула в горло ребенку, который вяло сделал «а-а-а-а», осмотром это считать нельзя.

Есть определенные правила осмотра горла:
- Ребенка следует поставить у окна, выходящего на солнечную сторону. Если такого окна нет или естественного освещения не хватает, можно воспользоваться небольшим фонариком.
- Понятно, что не в каждом доме есть медицинский шпатель, но обычная столовая ложка есть у всех. Чистыми руками, вымытыми с мылом, возьмите чистую ложку, обдайте ее ручку кипяченой водой. После этого руками касаться ручки уже не надо.
- С помощью ложки аккуратно надавите на серединку языка. Если давить на кончик, можно ничего не разглядеть. Если давить на корень, то ребенка обязательно стошнит, так как это самый простой и легкий способ вызвать рвотный рефлекс.

- Миндалины видно лучше всего, но для оценки их состояния нужно попросить ребенка как можно шире открыть рот, чтобы язык оказался прижатым к нижней губе.
- Чтобы оценить состояние задней стенки гортани, имеет смысл слегка придавить язык шпателем или ложкой.
- Ребенок должен дышать ртом, делая глубокие вдохи, при которых язык рефлекторно несколько опускается. Так область миндалин и боковых частей гортани рассмотреть значительно проще.
Чтобы не перепутать небную миндалину с глоточной, нужно хотя бы в общих чертах представлять себе строение горла.

Норма
Нормальное здоровое горло выглядит так:


- В ротовой полости нет видимых изменений, ран, язв. Язык чистый, с небольшим физиологическим налетом или без него.
- Миндалины не увеличены, симметричны, имеют бледно-розовый оттенок. Налета, пузырьков, язвочек, увеличенных бугорков с выраженными границами и уплотнений на них не видно.
- Небо и небные дужки имеют розовый цвет – иногда более, а иногда менее насыщенный, но равномерный. Налета, гнойников, пятен на них нет.
- Боковые части гортани в норме не отекшие, розовые.
- Задняя часть гортани, богатая кровеносными сосудами, может быть краснее, чем остальные части горла, но оценивать следует исключительно состояние сосудов — не увеличены ли они, нет ли выраженных бугорков, гнойников и налета.
Как выглядит патология?
Визуальные признаки больного горла гораздо более разнообразны и указывают на вполне определенные заболевания. Точный диагноз может поставить только квалифицированный врач, который будет основываться не только на осмотре горла, но и на суммарном значении других симптомов, а также результатах лабораторных анализов.
Однако знание отличительных признаков патологий горла еще ни одному родителю не мешало. Это полезно хотя бы для того, чтобы знать, в каких случаях срочно вызвать скорую помощь, а в каких — отправиться на прием в поликлинику или вызвать доктора на дом.
На ранних стадиях ангины миндалины становятся ярко-красными, через несколько часов они покрываются белым налетом. Могут появляться гнойники, отдельные участки гнойного или некротического характера. Просвет гортани может быть сужен. При таких воспаленных миндалинах могут увеличиться близлежащие лимфатические узлы.


Ангина всегда сопровождается высокой температурой, выраженной интоксикацией. После острого периода может начаться фолликулярная ангина, которая хорошо различается при осмотре благодаря яркому признаку — рыхлому гнойному налету на миндалинах.
О том, как распознать ангину, смотрите в следующем видео.
- Некротическая ангина характеризуется омертвевшими серыми участками лимфоидной ткани на миндалинах, иногда процесс распространяется и на небные дужки, и на язык.

- Грибковая ангина, как правило, сопровождается покраснением и воспалением миндалин, появлением визуальной рыхлости, а также желтовато-зеленого налета. Грибки в горле чаще всего имеют отношение к роду Candida.

- Фарингит – распространенное детское заболевание, которое довольно часто начинает развиваться при вирусном заболевании, при аллергии, при некоторых грибковых поражениях (реже), а также при бактериальном заражении. Почти при всех видах фарингита поражается слизистая оболочка гортани.
- При самой простой форме (катаральном фарингите) наблюдается небольшое покраснение, а также незначительный отек в области гортани, который не затрагивает ни миндалины, ни небо.
- При видимом увеличении глоточных миндалин, выраженном покраснении и отечности самой гортани можно говорить о возможном гипертрофическом фарингите.
- Атрофический фарингит связан с атрофией слизистой оболочки, горло «лаковое», яркий признак — сосуды на задней части глотки. Они становятся более крупными, визуально их становится как бы меньше.

- Гранулезный фарингит определить легче всего: задняя стенка гортани покрывается гранулами, напоминающими наросты в горле. Могут наблюдаться сгустки слизи.

- Может возникнуть кандидоз. Это заболевание также называют молочницей горла, за характерный грибковый налет. Температура тела при белом налете в гортани повышается редко, жалобы на трудности с глотанием и боли могут быть, а могут и не быть. Самый важный визуальный симптом — белый творожистый налет на гортани и небе, иногда – на миндалинах. Эти части гортани могут быть несколько увеличены, воспалены.

- Аденоиды – это часто детское заболевание. Оно сопровождается затруднением носового дыхания, ночным храпом, иногда — снижением слуха. В домашних условиях разглядеть состояние аденоидов из-за их анатомического расположения нельзя. Ведь аденоиды в горле расположены в своде носоглотки. Увидеть их, оценить размер, степень отечности, стадию недуга способен только врач – с применением специального зеркала, которым он может заглянуть за мягкое нёбо.

- Дифтерия. Это инфекционное заболевание, при котором чаще всего поражается ротоглотка. При дифтерии у ребенка будут увеличенные миндалины, воспаленное отечное горло. Характерным визуальным признаком заболевания является плёнчатый налёт в гортани и на миндалинах. Налёт может быть обширным, а может быть островками, он с трудом снимается шпателем, и после этого остаются красные кровоточащие пятна. Обычно пленка имеет сероватый цвет. При дифтерии может развиваться отек шеи, часто воспаляются лимфатические узлы, повышается температура до 38,0-39,0 градусов.


- Ларингит сопровождается воспалением слизистой оболочки гортани. При осмотре фиксируется сильное покраснение, а также припухлость горла. Потом покраснение распространяется и на слизистую оболочку надгортанника.
Сосуды задней стенки гортани сильно увеличены, из них может просачиваться кровь, это выражается появлением красных точек. Красные точки свойственны, кстати, и осложненному гриппу. При ларингите у ребенка, как правило, есть осиплость голоса, сухой лающий кашель, который становится сильнее в ночное время.


- Коклюш – заразное бактериальное заболевание, которое сопровождается сильными приступами кашля. Иногда сопровождается воспалением гортани, которое носит механический характер. При постоянных сильных приступах удушливого кашля раздражается слизистая горла. Однако сам по себе визуальный осмотр гортани не может быть основанием для постановки диагноза.

- Скарлатину очень просто распознать, всего лишь осмотрев горло малыша. Наиболее ярким признаком является так называемый скарлатиновый язык: в первые дни – с белым налетом и с едва различимыми пузырьками, а затем – насыщенного яркого малиново-алого цвета, с выраженной зернистой структурой. Миндалины воспалены, зачастую покрыты сыпью, похожей на прыщики.
При тяжелом протекании этой заразной болезни могут наблюдаться небольшие язвочки на горле. Распознать скарлатину помогут и другие ее характерные симптомы — покраснение кожи, появление сыпи (за исключением носогубного треугольника).


- Папилломатоз гортани. Это доброкачественная опухоль, которую легко можно разглядеть на одном из участков гортани, если она имеет место быть. Папиллома редко бывает единичной, обычно при заболевании в гортани наблюдается несколько таких образований. Довольно часто они захватывают области мягкого нёба, миндалин, могут даже проявляться на губах. Почти так же проявляются и полипы гортани, но они имеют меньшую площадь распространения и обычно больше локализованы.


В каких случаях следует незамедлительно вызвать скорую помощь?
Во всех случаях, когда родители подозревают у ребенка заболевания горла, обязательно следует проконсультироваться с врачом. После осмотра и обнаружения проблемы ни в коем случае не нужно начинать заниматься самолечением. Дело в том, что симптомы многих заболеваний, описанных выше, похожи, и мама, которая не каждый день созерцает больное горло у разных людей, вполне может перепутать относительно безопасный ларингит и коклюш, который очень опасен для детей до 2 лет.

Язвы в горле тоже могут ввести в заблуждение, как и налет на языке, который характерен для многих инфекционных недугов.
Поэтому сделать правильный вывод способен только врач, в арсенале которого есть не только специальное оборудование для визуального исследования горла, но и лаборатория. Он быстро сможет ответить на вопрос, какой возбудитель и как давно поселился в гортани, к каким антибиотикам или противогрибковым препаратам он чувствителен.

Есть симптомы, которые должны заставить здравомыслящую маму сразу вызвать скорую помощь:
- При осмотре заметно сужение гортани, и при этом ребенку сложнее дышать. Это может говорить о стенозе гортани. Состояние смертельно опасное, особенно для маленьких детей.
- При осмотре мама заметила язвы, гнойники в горле (на любой его части), и при этом у ребенка высокая температура (выше 38,5-39,0 градусов).
- При домашнем обследовании мама увидела кровоточащие сосуды задней стенки гортани, и при этом у ребенка сильная лихорадка, интоксикация (с рвотой или без).
Источник
