Скф у ребенка 4 года
Оценка скорости клубочковой фильтрации (СКФ) у детей. Клиренс креатининаПри подозрении на заболевания почек всегда следует оценить их функцию. Периодическая оценка почечной функции важна при наблюдении за детьми с уже установленной болезнью почек. Она позволяет следить за результатами лечения и определить момент перехода к гемодиализу или трансплантации почки при почечной недостаточности. Функцию почек оценивают также перед применением нефротоксичных средств (например, противоопухолевых средств и некоторых антибиотиков) и после него, а иногда при назначении лекарственных средств, выводимых с мочой, для коррекции их дозы. Однако рутинная оценка функции почек у здоровых детей с точки зрения соотношения стоимости и эффективности нецелесообразна. Приблизительно оценить скорость клубочковой фильтрации (СКФ) можно простым определением уровней мочевины и креатинина в сыворотке, точные же измерения трудны и отнимают много времени. Интерпретация полученных данных осложнена тем, что в здоровых почках скорость клубочковой фильтрации (СКФ) меняется в зависимости от нагрузки — так же, как, например, показатели работы легких и сердца. При белковой нагрузке СКФ в норме может повышаться на 50—100%. На ранних стадиях сахарного диабета и при серповидноклеточной анемии СКФ увеличена. При гибели части нефронов в здоровых нефронах СКФ компенсаторно повышается, что позволяет сохранить общую СКФ на близком к норме уровне вплоть до гибели значительной части нефронов. Это маскирует тяжесть заболевания почек на ранних стадиях. АМК (не совсем точный термин, так как на самом деле измеряется концентрация азота мочевины не в цельной крови, а в сыворотке) отражает СКФ, хотя на величину AMК влияют и многие другие факторы. АМК определяется балансом между катаболизмом белков (эндогенных и экзогенных), клубочковой фильтрацией и реабсорбцией в дистальном отделе нефрона. Если катаболизм белков растет — например, при большой физической нагрузке или под действием некоторых лекарственных средств (глюкокортикоидов, тетрациклина), — АМК вне зависимости от функции почек повышается. Мочевина легко проходит через клубочковый барьер и далее в значительной степени реабсорбируется, причем скорость реабсорбции зависит от скорости потока канальцевой жидкости. Таким образом, АМК — не лучший показатель СКФ. Более того, изменение объема внеклеточной жидкости может влиять на реабсорбцию мочевины и, следовательно, на АМК без существенных сдвигов СКФ. Чтобы повысить АМК, достаточно обезвоживания. Так как на сывороточную концентрацию мочевины влияет потребление белка, у детей с почечной недостаточностью при переводе на низкобелковую диету АМК снижается, хотя почечная функция при этом и не меняется. При снижении СКФ АМК растет нелинейно: пока СКФ не упала на 50—60%, изменения АМК незначительны, а затем АМК резко повышается. Преимущества АМК как показателя функции почек в том, что это несложное и доступное измерение, дающее воспроизводимые результаты в разных лабораториях. Однако из-за всех упомянутых особенностей АМК в лучшем случае лишь приблизительно характеризует почечную функцию. Креатинин — неферментативно образующийся конечный продукт метаболизма креатина. Он свободно фильтруется в клубочках и, кроме того, секретируется в канальцах. Секреция креатинина зависит от его сывороточной концентрации: в норме канальцы секретируют около 5% выводимого с мочой креатинина, но при сывороточной концентрации 10 мг% — до 50%. На сывороточную концентрацию креатинина практически не влияет состав пищи, и в этом его большое преимущество перед АМК как показателя СКФ. Однако креатинин образуется из креатина мышц, и потому его уровень зависит от безжировой массы тела. При атрофии мышц сывороточная концентрация креатинина падает независимо от состояния почек. Напротив, в процессе роста в связи с увеличением мышечной массы сывороточная концентрация креатинина повышается. У мальчиков старше 4 лет она больше, чем у девочек, хотя до окончания периода полового созревания разница невелика. Сывороточную концентрацию креатинина обычно определяют по реакции Яффе с пикриновой кислотой. К сожалению, пикриновая кислота взаимодействует с целым рядом веществ (белками, глюкозой, ацетоном и др.) с образованием хромогенов, поглощающих в той же области спектра, что и пикрат креатинина, и это приводит к завышению результатов анализа. Результаты реакции искажаются также под действием ряда других веществ, нередко появляющихся в моче: так, билирубин занижает результат реакции. Появившиеся недавно методы ферментативного определения уровня креатинина не зависят от содержания других веществ. У новорожденных, особенно недоношенных, уровень креатинина выше, чем у детей постарше, он обратно пропорционален возрасту, включая гестационный. В течение первых недель жизни сывороточная концентрация креатинина в связи с ростом СКФ быстро падает. Подобно изменению уровня AMК, сывороточная концентрация креатинина при снижении СКФ возрастает экспоненциально, а не линейно и до тех пор, пока СКФ не снизится на 50—60%, меняется мало. Тем не менее в целом при уменьшении СКФ вдвое сывороточная концентрация креатинина удваивается; так, ее увеличение с 0,8 до 1,6 мг% означает, что СКФ снизилась на 50%. Недавно в качестве лучшего, чем креатинин, маркера заболеваний почек была предложена сывороточная концентрация цистатина С — низкомолекулярного белка, который вырабатывают все ядросодержащие клетки. Пока, однако, в большинстве лабораторий этот белок не определяют.
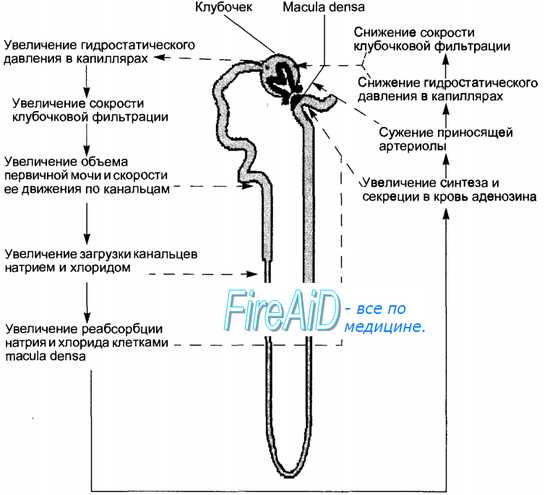
Клиренс — классический показатель функции почек. По определению, клиренс — это объем плазмы, полностью очищаемый от какого-либо вещества в единицу времени. Он равен скорости экскреции вещества, деленной на его концентрацию в плазме (или сыворотке): где Кх — клиренс вещества х; [Х]м — концентрация вещества х в моче; Д — диурез; [Х]п — концентрация вещества х в плазме. Для определения СКФ годятся вещества, которые свободно фильтруются, но не реабсорбируются и не секретируются. Эталонным показателем СКФ считается клиренс инулина — полимера фруктозы. Однако измерять клиренс инулина сложно, и это измерение проводят лишь в специализированных урологических отделениях. Шире всего для оценки СКФ используют клиренс креатинина. Поскольку креатинин не только фильтруется, но и секретируется, при измерении его клиренса получают завышенные значения СКФ, причем тем в большей степени, чем меньше СКФ. В норме клиренс креатинина выше СКФ примерно на 10—20%, но при СКФ < 10 мл/мин клиренс креатинина почти вдвое больше клиренса инулина, хотя в клинической практике эта разница может быть не столь важной. Для измерения клиренса креатинина нужно собрать всю мочу за определенное время (обычно за 24 ч), при этом надо следить за тем, чтобы и полнота, и время сбора мочи строго соблюдались. Несмотря на это, клиренс креатинина часто определяют неточно. Полноту сбора мочи можно оценить, сравнив измеренную экскрецию креатинина с должной (примерно 10—20 мг/кг/сут). У девушек в постпубертатном периоде она составляет 1 г/сут, у юношей — 2 г/сут. Из-за сложности сбора суточной мочи разработаны формулы для оценки клиренса креатинина, основанные на росте ребенка (который лучше, чем вес, соотносится с экскрецией креатинина) и на сывороточной концентрации креатинина. Одна из таких формул следующая: Ккр (мл/мин/1,73 м2) = (k x P (см)) / [Kp] (мг%), Такие формулы просты и дают примерное представление о величине СКФ, хотя получаемые при их использовании результаты завышены, особенно при низкой СКФ. Тем не менее для слежения за динамикой СКФ у одного и того же больного они удобны и полезны. СКФ определяют также методами непрерывной инфузии. Они основаны на том, что по достижении постоянной сывороточной концентрации некоего вводимого вещества х его экскреция с мочой (то есть значение [Х]м х Д; см. выше) равна скорости инфузии. Так определяют клиренс 125I-иоталамата. Это точный, но малодоступный метод. Для определения СКФ без сбора мочи разработаны и методы однократной инъекции. Если вводимое вещество не метаболизируется и выводится лишь путем клубочковой фильтрации, его удаление из плазмы отражает СКФ. Этим требованиям почти полностью удовлетворяет 99mТс-диэтилентриаминопентаацетат, кроме того, он доступен, а измерения его концентрации просты. В первый год жизни СКФ быстро и нелинейно растет, а затем, до периода полового созревания, увеличивается медленнее. С двух лет СКФ и клиренс креатинина на единицу площади поверхности тела (обычно на 1,73 м2) примерно постоянны. У детей до двух лет нужно знать величину СКФ для каждого возраста, включая гестационный. Гуморальные влияния на процессы мочеобразования
— Также рекомендуем «Оценка функции канальцев нефронов почек — канальцевой реабсорбции и секреции» Оглавление темы «Диагностика заболеваний почек»:
|
Источник
Калькулятор рассчитан для расчета скорости клубочковой фильтрации (СКФ) у детей, для взрослых используется другой калькулятор.
Для оценки функции почек у детей используется формула Шварца (Schwartz):
СКФ = k * рост (см) / креатинин плазмы (мкмоль/л), где
Для мальчиков старше 13 лет – k = 0.0616
Для детей младше 3-х лет – k = 0.0313
Также используется формула Куннахана-Баррата (Counahan-Barratt):
СКФ = 0.43 * рост (м) / креатинин плазмы (мкмоль/л)
Скорость клубочковой фильтрации (СКФ) — самый важный индикатор, по которому врачи оценивают функциональное состояние почек. Являясь естественным фильтром, почки ответственны за удаление всех вредных и ненужных веществ — токсинов, продуктов обмена. Перерабатывая за сутки около 200 литров крови, почки возвращают ее очищенной от опасных элементов, но сохранившей все полезные для организма. Многие патологии влияют на мочевыделительную функцию. Определение тяжести почечного повреждения — главная задача анализа на СКФ.
Что такое СКФ
Почка — это скопление нефронов, состоящих из клубочков, капсулы Боумена-Шумлянского и канальцев. В них и происходит фильтрация жидкости: задерживаются крупные молекулы, белки. Первичная моча, являющаяся кровяной плазмой с мизерным количеством белков, возвращается обратно. Вторичная урина, содержащая нежелательные элементы, выводится почками из организма.
При серьезной патологии почек идеальная очистительная миссия невыполнима: поражение ведет к гибели нефронов.
Скорость клубочковой фильтрации — показатель, определяющий объем крови, профильтрованный почками за минуту.
Единицы измерения СКФ — мл/мин, ммоль/сут, мкмоль/л, мг/дл. Существуют нормы для детей и взрослых, разные для женщин и мужчин. Низкие показатели — свидетельство накопления в организме токсинов.
Раньше СКФ оценивали двумя способами: пациента направляли на биохимический анализ крови, проводили суточный забор мочи. Сейчас появились другие тесты, использующие только сыворотку крови.
Для чего применяют расчет
Определение СКФ — диагностическая мера, которая помогает предварительно оценить отклонения в работе органов. Пониженное или повышенное значение свидетельствует о патологических изменениях в них. Без точного расчета некоторые болезни выявить не удается. Дополнительные исследования лишь подтвердят диагноз.
По величине СКФ определяют:
- скорость почечного кровообращения;
- уровень кровяного давления;
- количество нефронов, участвующих в фильтрации;
- скорость канальцевой секреции (определяют только одним тестом — исследованием Реберга).
Эти показатели помогают оценить состояние органов, наличие опасных патологий. Некоторые из них, не выявленные вовремя, потребуют в будущем трансплантации почек. Чтобы избежать трудоемкой операции, грозящей осложнениями и повторными вмешательствами, проводят всестороннюю диагностику, включающую расчет СКФ.
Способы вычисления
Скорость фильтрации определяют различными способами. Одни из них совсем новые, другие известны давно. В основе всех расчетов — оценка концентрации в крови некоторых продуктов распада — инулина, креатинина, мочевины, — которые в норме не задерживаются в организме. Лучшими считаются исследования клиренса (очищения от) креатинина, образующегося в мышцах, но беспрепятственно выводимого почками с уриной. Небольшие погрешности эти тесты не исключают. Многое зависит от возраста, пола, количества мышечной массы.
Стандартная формула
Эта методика для расчета скорости фильтрационного процесса основана на анализе объема суточной мочи. Деля ее количество на время, работники лаборатории рассчитывают показатели. Единицей измерения является мл/мин.
Если величина не укладывается в норму, то для выявления заболевания проводят дальнейшие исследования.
По формуле Кокрофта-Голта
Активно использующийся метод, разработанный в числе первых (1973, опубликован в 1976). Однако определение скорости по формуле имеет недостатки. Это неточность, если значения СКФ близки к нормальным или немного снижены. Причина — непостоянная величина креатинина, она зависит от пола, возраста, расы. Канальцевая секреция этим методом также не оценивается.
CCr = <((140 — возраст) x вес) / (72xSCr)> x 0,85 (у женщин), где CCr — клиренс креатинина; SCr — креатинин сыворотки, измеряемый в мг/дл.
Определение истинного значения методом Кокрофта-Голта не всегда корректно, так как при хронических заболеваниях почек показатели СКФ бывают завышены.
По Шварцу
Эта формула расчета скорости клубочкового фильтрата разработана исключительно для определения СКФ детей. Здесь также используют сыворотку крови.
Рост в формуле измеряется в сантиметрах, k (возрастной коэффициент) равняется 0,0484, для малышей до 3 лет k = 0.0313, для подростков мужского пола — 0.0616. Единица измерения креатинина сыворотки — мкмоль/л.
CKD-EPI
Это новейшая формула для анализа скорости клубочковой фильтрации, определяемой по количеству креатинина. В 2011 она была отредактирована. Являясь самым эффективным, данное уравнение дает точную оценку, если показатели СКФ превышают 60 мл/мин/1,73 м 2 . Если пациент не относится к среднестатистическим гражданам, метод не применяют.
Исследование исключается после ампутации конечностей, при истощении либо ожирении, беременности, в раннем и пожилом возрасте, если проблем с почками не наблюдают.
CCr = 141 x min (SCr / k) α x max (SCr / k) -1.209 x 0.993 Возраст x 1.018 (у женщин) x 1.159 (для негроидной расы), где k равняется 0,9 у мужчин, 0,7 у слабого пола, α — соответственно -0,411 и -0,329. Сывороточный креатинин измеряют в мг/дл.
Этот метод определения СКФ и патологии в почках очень похож на предыдущий расчет. Над ним трудилась та же группа ученых, что и над CKD-EPI, но происходило это немного раньше. Изменениям подверглись только некоторые коэффициенты, поэтому он также неприемлем для людей с малой либо большой мышечной массой. Все «противопоказания» предыдущей формулы распространяются и на эту. Несмотря на информативность, обе методики определения СКФ почек применяются в России нечасто, в Европе, наоборот, они очень популярны.
CCr = 175 х SCr -1.154 х возраст -0,203 х 1,212 (у негроидной расы) х 0,742 (для женщин)
В этой формуле единица измерения для сыворотки тоже мг/дл.
Основной недостаток методики — искажение СКФ в меньшую сторону при ее реальном высоком значении.
Формула клиренса креатинина
Есть еще один вариант, как определить СКФ почек. Это клиренс эндогенного креатинина, называющийся тестом Реберга. В этом методе используют не только сыворотку крови, но и суточную мочу, собираемую по строгим правилам:
- Прием пищи прекращают за 12 часов до процедуры, алкоголя — за сутки.
- Запрещены мочегонные, последний раз препарат разрешают за 48 часов до сбора урины.
- Сутки до забора биоматериала — период, исключающий физические нагрузки и сильные переживания.
- Курение — табу за полчаса до анализов на СКФ.
Формула относительно проста: CCr = (U x V) / P
Буквы в скобках означают концентрацию креатинина в урине (U), скорость диуреза (V), измеряемого в мл/мин. Если в моче уменьшается концентрация вещества, но повышается в сыворотке, то диагностируют ухудшение работы почек. Исследование дает возможность оценить канальцевую секрецию почек (реабсорбцию) другой формулой:
У метода есть ахиллесова пята — при некорректном заборе урины результаты сильно искажаются, поэтому в практике он используется редко.
Норма СКФ
Здоровый человек имеет относительно стабильный уровень скорости клубочковой фильтрации, однако он начинает снижаться после 40 лет на один процент ежегодно. Есть и половые отличия показателей. Норма скорости не является точной величиной, так как в разных лабораториях значения немного разнятся.
Показатели СКФ, называемые нормальными:
- У женщин оптимальными значениями считают от 70 до 130 мл/мин.
- Норма у мужчин — от 90 до 145 мл/мин.
- СКФ у детей почти не зависит от возраста. Если у годовалого малыша эта цифра уже находится наравне с показателями взрослых — в промежутке от 80 до 130, то и к половому созреванию она остается прежней. Однако целесообразно оценивать результаты по нормативам только с двухлетнего возраста или старше.
Эти величины, отражающие уровень функционирования почек, у здоровых людей могут немного изменяться из-за множества факторов, но скорость нормальной канальцевой реабсорбции должна быть 97-99%.
Какие болезни диагностируют по снижению скорости фильтрации в клубочках
Любое уменьшение скорости клубочковой фильтрации — доказательство патологии почек. Медлить с их лечением нельзя.
Среди наиболее опасных заболеваний:
- Амилоидоз почек — следствие серьезного нарушения метаболизма. Болезнь возникает на фоне хронического течения остеомиелита, ревматоидного артрита, сифилиса, туберкулеза.
- Гипотиреоз — недостаточная функция щитовидной железы, приводящая к стойкому дефициту гормонов. Тяжелые формы провоцируют проблемы в мочевыделительной системе, почках.
- Гломерулонефрит – острый и хронический. Воспаление почечных клубочков вызывают патогенные микроорганизмы, чаще стрептококки. Результат — нарушение работы иммунной системы, оно и приводит к повреждению нефронов.
- Нефросклероз — заболевание, при котором почечная ткань (паренхима) заменяется соединительной. Следствием становится сильная концентрация креатинина, мочевины, с которыми почки справиться не могут. Финал — массовая гибель нефронов.
- Почечная недостаточность — невозможность почками продуцировать и эвакуировать мочу. Болезнь вызывает мгновенную интоксикацию организма, после нее следует отказ остальных систем.
Сердечно-сосудистая недостаточность — еще одна виновница высокого показателя СКФ. Это патологическое состояние связано с невозможностью сердечной мышцы обеспечить снабжение органов и тканей кровью. Среди прочих страдает и главный фильтр — почки. Гипотония, хронический пиелонефрит, поликистоз, патологии печени также ведут к изменению показателей СКФ.
| Возраст | Средняя СКФ±SD |
| 1 неделя (мальчики и девочки) | 41±15 |
| 2-8 недель (мальчики и девочки) | 66±25 |
| > 8 недель (мальчики и девочки) | 96±22 |
| 2-12 лет (мальчики и девочки) | 133±27 |
| 13-21 год (юноши) | 140±30 |
| 13-21 год (девушки) | 126±22 |
National Kidney Foundation (2002) Clinical practice guidelines for chronic kidney disease: evaluation, classification and stratification. K/DOQI clinical practice guidelines. Am J Kidney Dis 39:S1–S266
Распространенность ХБП в детстве. Большинство существующих данных относительно эпидемиологии ХБП у детей концентрируются на поздних стадиях почечной дисфункции, тогда как популяционные исследования отсутствуют. Некоторые методологически хорошо разработанные регистры по ХБП в детском возрасте ограничиваются небольшими популяциями. Наконец, прямые сравнения частоты и распространенности ХБП в детстве в различных географических областях мира трудны из-за методологических различий в изучаемых возрастных группах, характеристиках степени почечной недостаточности и классификации болезни.
В Италии (ItalKid Project) в среднем регистрируется 12,1 новых случаев ХБП 2-4 стадии (СКФ
В России на 2005 году зарегистрировано 451 детей на ЗПТ или 18,8 на 1 млн детского населения. Такая распространенность тХПН среди детей отражает не низкую заболеваемость, а проблемы с обеспечением детей ЗПТ.
Хотя педиатрические пациенты с тХПН составляют лишь малую часть от общего числа больных с уремией, они предъявляют высокие требования к системе здравоохранения в связи с необходимостью не только коррекции первичных почечных нарушений, но и обеспечения нормального роста, развития и социальной адаптации.
Учитывая высокую степень инвалидизации и снижение качества жизни, сложность и высокую стоимость терапии тХПН, весьма актуальным является предотвращение ее развития у детей с нефропатиями.
Этиология ХБП.В отличие от взрослых, у которых преобладающими причинами ХБП являются сахарный диабет и артериальная гипертензия для детского возраста характерны врожденные заболевания. В развитых странах именно врожденная патология — наиболее частая причина ХБП. В развивающихся странах ХБП диагностируется на более поздних сроках и преобладают инфекционные и другие причины нефропатий.
По данным регистра NAPRTCS. (North American Pediatric Renal Transplant Cooperative Study), почти половину случаев ХБП составляют пациенты с диагнозами: обструктивная уропатия (22%), аплазия/гипоплазия/дисплазия (18%) и рефлюкс-нефропатия (8%) (см. таблицу 1.3). Структурные аномалии преобладают у детей младшего возраста, у детей старше 12 лет увеличивается распространенность гломерулонефрита (ГН). Пациенты с фокально-сегментарным гломерулосклерозом (ФСГС) составляют 8,7 % детей с ХБП, больные со всеми остальными вариантами ГН — менее 10 %.
В Италии гипоплазия почек в сочетании с урологическими нарушениями или без них является причиной 57,6% всех случаев ХБП у детей, тогда как гломерулярные заболевания составляют только 6,8% случаев. Среди пациентов с тХПН, процент гломерулярных заболеваний возрастает до 15,2%, тогда как частота гипоплазии уменьшается до 39,5%, что подчеркивает несоответствие между скоростью прогрессирования этих заболеваний.
Причины ХПН в детском возрасте (по данным NAPRTCS, 2005)
| Диагноз | % больных |
| Общее число больных: 6405 | |
| Обструктивная уропатия | 21,6% |
| Аплазия/гипоплазия/дисплазия почек | 17,6% |
| Другие | 14% |
| ФСГС | 8,7% |
| Рефлюкс-нефропатия | 8,3% |
| Поликистозная болезнь | 4% |
| Prune belly | 2,9% |
| Инфаркт почек | 2,4% |
| Неизвестно | 2,6% |
| ГУС | 2,1% |
| Нефрит при системной красной волчанке | 1,5% |
| Цистиноз | 1,5% |
| Наследственный нефрит | 1,5% |
| Пиело/интерстициальный нефрит | 1,3% |
| Медуллярная кистозная болезнь | 1,3% |
| Хронический гломерулонефрит | 1,2% |
| Мезангиопролиферативный ГН- 1-2типа | 1,4% |
| Болезнь Берже (Ig A-нефропатия) | 1% |
| Врожденный нефротический синдром | 1% |
| Идиопатический ГН с полулуниями | 0,7% |
| Геморрагический васкулит | 0,6% |
| Мембранозная нефропатия | 0,5% |
| Другие системные иммунные заболевания | 0,4% |
| Опухоль Вильмса | 0,4% |
| Гранулематоз Вегенера | 0,26% |
| Диабетическая нефропатия | 0,17% |
| Оксалоз | 0,09% |
| Дрэш синдром | 0,09% |
По данным регистра EDTA, гипоплазия/дисплазия и наследственные болезни являлись наиболее частыми причинами тХПН в возрастной группе 0-4 года, в то время как распространенность ГН и пиелонефрита прогрессивно увеличивается с возрастом. В Финляндии наиболее характерной причиной тХПН у детей младше 15 лет остается врожденный нефротический синдром (Финский тип). В Японии среди детского населения очень высока доля тХПН (34%) вследствие ГН (ФСГС- 60%, IgA нефропатия — 17%). ГН был наиболее частой причиной тХПН и у детей и подростков из Австралии и Новой Зеландии (42 %).
Прогрессирование ХБП.Любое тяжелое заболевание почек приводит к прогрессирующему уменьшению числа функционирующих нефронов, что проявляется снижением, а затем и утратой функции почек. С определенного момента механизмы прогрессирования поражения почек одинаковы при любом заболевании, будь то первичное гломерулярное поражение, тубуло-интерстициальный процесс или врожденные диспластические изменения паренхимы.
При утрате значительной части действующих нефронов в оставшихся возникают компенсаторные изменения гемодинамики: расширение афферентных и менее выраженное расширеннее эфферентных артериол. Это приводит к гиперперфузии, повышению гидростатического давления в капиллярах клубочков и гиперфильтрации. В результате происходит ремоделирование сосудистой стенки артериол, усугубление внутриклубочковой гипертензии, нарушение целостности базальной мембраны клубочков и утечка ультрафильтрата в мезангий, повреждение подоцитов и тубулярного эпителия. Эндотелиальные и мезангиальные клетки, подоциты, тубулярный эпителий в ответ на повреждающие факторы способны продуцировать вещества с провосполительной и просклеротической активностью (хемоаттрактанты, цитокины, факторы роста). Привлечение в очаг повреждения клеток воспаления и развитие в нем фиброза усугубляет повреждение эпителиальных структур почек, замыкая порочный круг. Итогом патологического процесса является гломерулярный склероз в сочетании со склерозом интерстиция, что является морфологическим субстратом ХПН, независимо от ее первопричины.
Течение ранних стадий ХБП вариабельно и часто непредсказуемо. В целом, для врожденных аномалий характерно более медленное прогрессирование до тХПН по сравнению с приобретенными гломерулопатиями. На скорость прогрессирования ХБП влияют различные факторы риска. Некоторые из них (ожирение, гипертензия и протеинурия) поддаются коррекции, тогда как другие (генетическая предрасположенность, раса, возраст, пол) нет.
Ожирение ассоциируется с гипертензией, альбуминурией и дислипидемией. Каждый из этих факторов может потенциально влиять на прогрессирование ХБП. Частота встречаемости ФСГС значительно выше у тучных лиц по сравнению с худощавыми. Негативное влияние ожирения на течение ХБП опосредовано гломерулярной гиперперфузией и гиперфильтрацией, развивающихся у большинства больных с ожирением.
Гипертензия и протеинурия — важные факторы риска прогрессирования первичной почечной болезни у детей и взрослых. Гипертензия усугубляет гиперперфузию и гиперфильтрацию в сохранившихся нефронах; протеинурия оказывает непосредственное повреждающее действие на подоциты и клетки канальцевого эпителия.
Семейные случаи ХБП указывают на существование генетической предрасположенности к прогрессирующим нефропатиям. Многочисленные исследования позволяют предположить связь ХБП с определенными вариантами (полиморфизмом) генов, кодирующих различные медиаторы прогрессирования ХБП, в том числе и компоненты ренин – ангиотензин-альдостероновой системы. Низкая масса тела при рождении ассоциирована с врожденным уменьшением количества нефронов в почках и последующей предрасположенностью к гипертензии и ХБП в дальнейшей жизни.
Пубертатный и ранний постпубертатным период является критическим для пациентов с ХБП, так как в это время часто происходит резкое снижение почечной функции. Возможно, это связано с участием половых гормонов в патогенезе ХБП и/или дисбалансом между остаточной массой нефронов и быстрым увеличением размеров тела.
Регистр NAPRTCS идентифицировал следующие лабораторные маркеры высокого риска достижения тХПН (p 5,5 мг/%, кальций 20 мг/%, гематокрита 1 23456789Следующая ⇒
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
No related posts.
No related posts.
Источник

