Ребенок таращит глаза в 4 года

 Выпячивание органов зрения не всегда выступает тревожным симптомом, требующим безотлагательной медицинской помощи. Однако существуют признаки, появление которых у новорожденного предполагает консультацию невролога или педиатра.
Выпячивание органов зрения не всегда выступает тревожным симптомом, требующим безотлагательной медицинской помощи. Однако существуют признаки, появление которых у новорожденного предполагает консультацию невролога или педиатра.
Явление выпячивания носит название симптом Грефе. Провоцирующими факторами патологии у новорожденного выступает инфицирование матери в период вынашивания, черепно-мозговые травмы или проблемные роды.
Причины
Выпячивание развивается вследствие провоцирующих причин:
- аномальное развитие глазного яблока;
- нарушения в формировании скелетных костей;
- родовая черепно-мозговая травма;
- повышенное внутричерепное давление;
- внутриутробное инфицирование половыми инфекциями;
- эндокринная офтальмопатия;
- роды не в срок;
- гипоксия плода;
- новообразования в головном мозге;
- повышенный уровень внутричерепного давления.
Рекомендуем почитать: Выпученные глаза
Негативно влияние патогенной микрофлоры на плод при вынашивании:
- микоплазмоз;
- герпесный возбудитель;
- токсоплазмоз;
- краснуха;
- хламидиоз;
- токсоплазмоз.
Для устранения вероятности возникновения синдрома у новорожденного необходимо планировать беременность заблаговременно.
Опасные симптомы
Родителей должна настораживать дополнительная симптоматика, помимо выпячивания глаз:
- слабые рефлексы;
- затруднения с заглатыванием молока;
- развитие косоглазия;
- срыгивания;
- непроизвольные движения глазным яблоком;
- тремор подбородка;
- повышенное беспокойство;
- синюшность носогубного треугольника;
- слабость мышечной ткани, которая выражается через недержание головы;
- мраморность кожного покрова;
- запрокидывание головы назад;
- понижение слуха.
Признаки заболевания сигнализируют о необходимости посещения педиатра, который направит к узкопрофильному специалисту. Симптоматика при синдроме развивается на фоне накопления жидкости в спинном мозгу. Протекание патологии сопровождается нарушениями в развитии и росте ребенка.
 В незамедлительной помощи ребенок нуждается при наличии:
В незамедлительной помощи ребенок нуждается при наличии:
- головокружения;
- отечности;
- брадикардии
- при уменьшении тонуса мышечной ткани;
- приступы рвоты, которые не приносят облегчения;
- уменьшение тонуса в мышцах.
Диагностика
В диагностические мероприятия выпячивания глаз у новорожденного входят:
- консультация невролога;
- посещение офтальмолога;
- нейросонография;
- МРТ;
- оценка рефлексов;
- электроэнцефалограмма;
- измерение головы;
- исследование крови и мочи;
- УЗИ щитовидной железы.
На основе полученных клинических данных ребенку прописывают индивидуальное лечение.
Лечение
Терапия зависит от стадии прогрессирования и тяжести протекания. Педиатром назначаются:
- мочегонные средства;
- медицинский массаж;
- оперативное вмешательство в особенно сложных случаях;
- нормализация режима дня;
- ограничение психоэмоциональных нагрузок;
- седативные медикаменты;
- лекарства, нормализующие вегетативно-сосудистую систему;
- препараты, стимулирующие кровообращение.
В случае отсутствия дополнительной симптоматики, кроте того что ребенок таращит глаза, терапия не назначается.
Профилактика
Для профилактики пучения глаз у малыша необходимо:
- проводить гимнастику мышц зрительного аппарата;
- проходить курс профилактического массажа;
- своевременно посещать невролога и офтальмолога согласно календарному плану.
Полезное видео
Таращить глазки могут как детки младшей категории, так и постарше. Стоит отметить, что при наличии дополнительных признаков состояние не требует специального лечения.
Была ли статья полезной?
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
| Предыдущая тема :: Следующая тема | |||||||||
| Автор | Сообщение | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| ЮЮФЛЮ Ясельки На сайте с 23.08.19 |
| ||||||||
| Вернуться к началу | |||||||||
| Зимняя радуга Академик На сайте с 16.01.09 |
| ||||||||
| Вернуться к началу |
| ||||||||
| ЮЮФЛЮ Ясельки На сайте с 23.08.19 |
| ||||||||
| Вернуться к началу | |||||||||
| ЮЮФЛЮ Ясельки На сайте с 23.08.19 |
| ||||||||
| Вернуться к началу |
| ||||||||
| galchenok21 Детский сад На сайте с 02.11.09 |
| ||||||||
| Вернуться к началу | |||||||||
| |||||||||
| | Вы не можете начинать темы Вы не можете отвечать на сообщения Вы не можете редактировать свои сообщения Вы не можете удалять свои сообщения Вы не можете голосовать в опросах |
Источник
Как себя вести, если ребенок часто моргает и жмурится. Нервные тики у детейМногие родители детей возраста 4-10 лет начинают неожиданно замечать, что ребенок начал часто моргать, беспричинно зажмуривать глаза или отводить их в сторону и вверх. На такое поведение ребенка родители реагируют по-разному: некоторые — просто не обращают на это большого внимания, считая, что ребенок просто гримасничает; а другие, наоборот, — начинают жестко контролировать поведение ребенка, предполагая, что частое моргание, зажмуривание и отклонения в движении глаз у детей можно исправить с помощью постоянного запрета повторения дурной привычки. На самом деле поведение и тех и других родителей неправильное. Как равнодушие родителей, так и строгий контроль поведения ребенка ситуацию может только ухудшить. Если родители постоянно делают ребенку замечания: «Перестань жмуриться глазами», «Прекрати моргать без причины», «Не надо закатывать глаза вверх, так ведь некрасиво», то ребенок будет всеми силами стараться подавить непроизвольные движения веками и глазами, что приведет к еще большему эмоциональному напряжению и волнению. В результате такого нервного напряжения любые непроизвольные движения глазами у ребенка уже станут хроническими, то есть неподдающимися волевому контролю. Причиной частого моргания, зажмуривания и других неприятных движений глаз у детей является нервный тик или непроизвольное сокращение мимических мышц лица. Оставлять без внимания даже минимальные быстро проходящие тики у ребенка родителям не следует, так как они сигнализируют о том, что с детской нервной системой происходит что-то неладное. Но перечислять всех детей, у которых периодически наблюдаются тики разного рода, к психически больным также не правильно. Тики могут возникнуть у всех детей, просто не каждый родитель знает, как нужно себя вести, чтобы ребенок смог самостоятельно с ними справиться. Очень часто тики у детей появляются с началом посещения детского сада или школы. Далеко не каждый ребенок может спокойно воспринять смену привычного обстоятельства и вливание в новый коллектив.
У большинства детей именно в эти периоды происходят сильные эмоциональные напряжения, которые приводят к возникновению нервных тиков. Пусковым механизмом для развития детских тиков могут стать также проблемы в общении с другими детьми, строгая воспитательница или учительница, конфликты между родителями в присутствие ребенка, слишком суровое воспитание, страх и другие события в жизни ребенка, которые с точки зрения родителей не заслуживают никакого внимания. К счастью, такие тики не относятся к физиологическим нарушениям и в основном носят временный характер. При правильном поведении родителей они у 80% детей бесследно исчезают уже к 10 годам. В большинстве случаев нервные тики глаз появляются у детей, которые унаследовали предрасположенность к их развитию у своих родителей или родственников через несколько поколений. Если ребенок часто моргает глазами и зажмуривает их, то часто обнаруживается, что кто-то из его родственников также страдал тиками или неврозом навязчивых состояний. Ошибки в воспитании родителей, такие как дефицит общения, повышенная принципиальность, строгое наказание, чрезмерная опека и бескомпромиссность также провоцируют развитие нервных тиков у детей. Некоторые тики формируются на фоне перенесенных заболеваний, приема лекарственных препаратов или травм головы ребенка. Бесконечный просмотр телевизора, чрезмерное увлечение компьютерными играми, несбалансированное питание и сидячий образ жизни — наиболее частые причины, которые способствуют развитию неприятных морганий, зажмуриваний и непроизвольных движений глаз ребенка. Несмотря на то, что детские тики в большинстве случаев через некоторое время исчезают, наблюдение ребенка у невролога во всех случаях их появления обязательно.
Если ребенок начал часто моргать и зажмуривать глаза недавно, то сначала посетите окулиста. Пусть он проверит глаза ребенка на предмет отсутствия микротравм, сухости глаза, присутствия инородных тел и иных отклонений в развитии органов зрения. Даже если соринка попала только в один глаз, ребенок будет моргать обоими. Частое моргание глазами в этих случаях прекращается сразу, как только мешающий роговице глаза объект будет устранен. При обследовании у специалистов расскажите им о здоровье ребенка, в частности о том, нет ли у него аллергических реакций и повышенной возбудимости. Возможно, врач порекомендует обследовать ребенка на предмет пароксизмального состояния путем проведения электроэнцефалографии и нейросонографии с допплером. Очень редко у детей оба глаза непроизвольно и судорожно подергиваются из-за развития неврологической патологии — блефароспазма или синдрома Меже. Эти болезни, к сожалению, не поддаются лечению и в особо сложных случаях могут привести даже к потере зрения. Естественно, прежде чем начать лечение различных непроизвольных движений глаз ребенка, которые особенно тревожат родителей, в первую очередь необходимо исключить факторы, провоцирующие нервные тики. Семейная психотерапия, анализ внутрисемейных отношений, пересмотр режима питания и сна ребенка, адекватность его физических и умственных нагрузок, изменение отношения родителей к воспитанию — самые главные шаги для успешности лечения детских тиков. Родители должны помнить, что каждое их ласковое слово и внимательное отношение к детским проблемам, проявление родительской любви через совместную деятельность помогает ребенку справиться со скопившимся нервным напряжением и устраняет тревожное состояние. Медикаментозное лечение детских тиков начинают только тогда, когда все методы психологической коррекции уже исчерпаны. — Вернуться в оглавление раздела «Неврология.» Автор: Искандер Милевски |
Источник
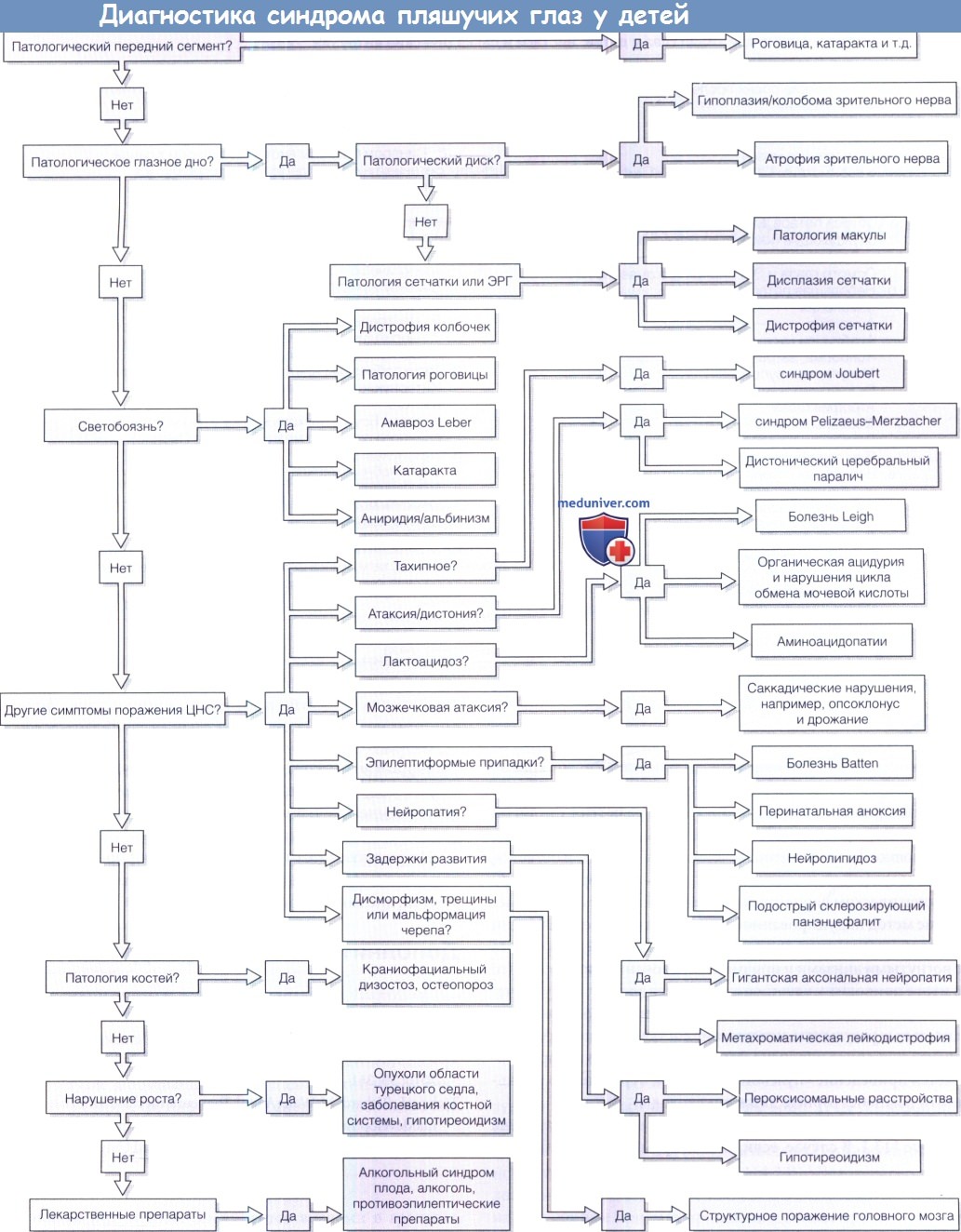
Причины самопроизвольных движений глаз у детей. Почему у ребенка пляшут глаза?В большинстве случаев «пляску» глаз у детей первыми отмечают друзья семьи или родственники, еще до того, как ее заметят сами родители. Иногда вначале обращают на себя внимание другие сочетанные патологические состояния: косоглазие, структурные изменения глазного яблока, например микрофтальм, или слабое зрительное восприятие. Родители спрашивают: «В чем же заключается проблема, можно ли ее исправить, может ли и будет ли ребенок видеть?». Самопроизвольные движения глаз и любое связанное с этим ухудшение зрения — это и есть две основные проблемы, с которыми нам предстоит бороться. Спонтанные движения глаз у детей в общем можно поделить на две основные категории: Серия спонтанных разнонаправленных саккадических движений является наиболее значимым саккадическим расстройством, нередко проявляясь в виде части четверохолмного старт-рефлекса Сеппа. Данное расстройство может быть начальным проявлением генерализованных клонических движений, что часто сочетается с нейробластомой. Наличие данного «опсоклонуса» должно указать врачу на необходимость дополнительного исследования, которое позволит обнаружить эту операбельную опухоль, хотя это явление также может быть частью доброкачественного синдрома «пляшущих глаз-пляшущих конечностей», характерного для детей. Нистагм является наиболее частой причиной колебательных движений глаз у детей. Он может иметь как офтальмологическую, так и неврологическую этиологию. Офтальмологическими причинами, наиболее часто встречающимися у детей, являются: некоторые формы зрительных нарушений (детский сенсорный нистагм) или идиопатические нарушения (ранее относившиеся к моторному врожденному нистагму). а) Клинические «формы волны» синдрома пляшучих глаз. Нистагм может проявляться в разнообразных формах движения (обычно это различные виды перпендикулярных и резких колебательных движений), с разными направлениями и неодинаковой скоростью. Некоторые движения достаточно шаблонны, благодаря чему облегчается постановка диагноза, но, довольно часто, к корректному диагнозу веду т совсем другие зацепки в истории болезни и при физикальном исследовании. Некоторые шаблонные движения весьма специфичны и при этом наводят на мысли об офтальмологической причине заболевания, в то время как другие, встречающиеся гораздо реже, указывают на неврологическую топологию заболевания. В клинической практике важно оценивать следующие факторы: индивидуальные особенности пренатального и натального (наличие диабета у матери, прием лекарственных препаратов, осложнения родов), а также неонатального периодов, зрительную чувствительность ребенка, офтальмологическую симптоматику (сниженная острота зрения, светобоязнь, покачивание головы, косоглазие) и наличие в семейном анамнезе любых признаков зрительных нарушений, в том числе и нистагма. В большинстве случаев детского нистагма преобладают горизонтальные колебательные движения, но иногда отмечены случаи вертикальных, круговых колебательных движений, а также их всевозможные комбинации. При этом может наблюдаться как удовлетворительная фиксация взгляда, так и сниженная острота зрения. Движения глаз могут быть крайне характерными и при идиопатическом детском нистагме, иногда называемым «врожденный нистагм» или «двигательный врожденный нистагм» (горизонтальные, неодинаковые по своей интенсивности, сменяющиеся при взгляде вбок, затухающие при конвергенции, усиливающиеся при попытке зрительного контроля; при этом непереходящие в вертикальные колебания при взгляде вбок, то есть колебания остаются горизонтальными при взгляде на предметы, расположенные сбоку). Возможно наличие «нулевой точки» и компенсаторного поворота головы. Нистагм может быть проявлением сенсорных нарушений (врожденный сенсорный нистагм), но при этом не всегда удается оценить сопутствующую потерю остроты зрения слабой степени. У детей вертикальный нистагм формируется чаще в результате офтальмологических причин, чем неврологических. Острые зрительные нарушения в большинстве случаев ведут к появлению непостоянных, медленных, приходящих горизонтальных движений, периодически сменяемых резкими вертикальными движениями, а также к снижению ответной реакции на зрительные раздражители и оптокинетический тест. Дебют заболевания крайне разнообразен, поскольку глиома зрительной системы может скрываться под маской различных форм детского нистагма с удовлетворительной остротой зрения, и даже представать в форме так называемого «врожденного нистагма» и кивательной судороги. В большинстве случаев «пляска» глаз обнаруживается в детском возрасте, но иногда время дебюта остается неясным. Верной тактикой в случаях, если дебют заболевания не был отмечен в течение приблизительно трех месяцев после рождения, будет проведения МРТ головы и зрительной системы, с целью обнаружения структурных аномалий головного мозга. Латентный нистагм часто сочетается с детской изотропией вкупе с наличием или отсутствием врожденного нистагма. Данное явление представляет собой резкие бинокулярные горизонтальные колебательные движения, вызванные выключением из акта зрения одного глаза, что приводит к толчкообразным движениям в сторону фиксирующего глаза. Иногда данная форма нистагма существует без инициирующего фактора в виде выключения одного глаза из акта зрения, как правило, при наличии косоглазия, но проявления все равно усиливаются при выключении одного глаза из акта зрения, т.е. мы можем говорить о спонтанной бинокулярной недостаточности нистагма (оксюморон — «манифестирующий» латентный нистагм). Латентный нистагм является моторным признаком развивающейся потери зрения, связанной с косоглазием, и, в отдельных случаях, не требует электрофизиологических и неврологических исследований. Нетипичным для детского возраста является монокулярный нистагм, сочетанный с амблиопией, при которой необходима окклюзионная терапия. В редких случаях он может быть предвестником опухоли головного мозга, например глиомы гипоталамуса. Именно поэтому в данном случае рекомендуется МРТ головного мозга. На офтальмологический характер детского нистагма указывает наличие симптомов поражения зрительной системы (низкая острота зрения, покачивание головы, нетипичные движения головой, светобоязнь, косоглазие) при отсутствии заболеваний ЦНС. Причину нистагма можно выявить при офтальмологическом осмотре (билатеральный макулярный токсоплазмоз, билатеральная гипоплазия зрительного нерва, билатеральная катаракта), при этом иногда сетчатка и другие структуры глаза будут выглядеть здоровыми. В таких случаях показано применение электроретинограммы (ЭРГ), которая поможет определить такие нистагмоидные состояния, как врожденная стационарная ночная слепота и палочковый монохроматизм (ахроматопсия). МРТ рекомендована в случае отсутствия патологии при офтальмологическом исследовании и на ЭРГ. Если при исследованиях не было выявлено очевидной патологии, то данный вид нистагма отмечается как «врожденный идиопатический нистагм». Светобоязнь встречается при различных связанных с нистагмом заболеваниях, таких как: дистрофия сетчатки, амавроз Leber, аниридия и альбинизм, но наиболее драматические последствия проявляются в сочетании с палочковым монохроматизмом, который усиливается на открытом воздухе. Для доказательства наличия нарушения проводимости в области хиазм при альбинизме применяют метод вызванных зрительных потенциалов (ВЗР). Для детского нистагма нехарактерно формирование определенных паттернов в ЦНС, которые все чаще определяют в последнее время, но тем не менее данные знания могут быть полезными в дифференциальной диагностике различных заболеваний головного мозга, в определении их этиологии. Крайне важной становится работа в сотрудничестве с неврологом или педиатром, так как нистагм присутствует в клинической картине большинства заболеваний ЦНС, таких как синдром Joubert, Pelizaeus-Merzbacher, Leigh, а также паралич головного мозга. Довольно часто дети с нистагмом страдают от какой-либо системной патологии, что отличает их от детей, у которых наблюдается только нарушения движения глаз. Осцилопсия не относится к симптомам детского возраста, несмотря на то, что она проявляется при большинстве неофтальмологических форм неврологического нистагма. б) Острота зрения. Данные анамнеза и непосредственное наблюдение за тем, как ребенок смотрит на окружающий мир — наиболее простые и удобные способы оценить остроту зрения у ребенка с «пляской» глаз. Чем отличается поведение ребенка с нистагмом от здорового малыша, что он будет делать и что он не будет делать? Конечно, крайне удобным методом оценки остается метод ВЗР, но нестабильность глазодвигательных реакций приводит к снижению качества этого метода. Если результаты метода ВЗР покажутся Вам неудовлетворительными, рекомендуется провести исследование повторно, но с учетом непосредственного наблюдения за поведением ребенка. Некоторые врожденные структурные патологии крайне плохо поддаются лечению. Ранее удаление врожденной катаракты приводит к полной остановке развития нистагма сенсорной депривации. Сенсорные формы заболевания требуют полного и качественно лечения, хотя нистагм и остается, но его интенсивность может уменьшаться с возрастом. При идиопатическом варианте заболевания находит свое применение метод индуцированной конвергенции, уменьшающий частоту спонтанных движений у детей старшего возраста с вогнутыми линзами и призмами с основанием кнаружи, что в итоге приводит к улучшению качества зрения. Хирургические методы лечения нистагма продемонстрировали неубедительные результаты, исключение составляет билатеральная экстраокулярная хирургия мышцы глаза, целью которой является приведение «нулевой точки» к центру с целью уменьшить компенсаторные движения головы. Рабочая классификация нистагма у детей представлена в блоке ниже. В случае, если точное время дебюта заболевния определить затруднительно, оно позднее (более трех месяцев с рождения) или в качестве этиологии подозреваются неврологические нарушения, мы рекомендуем использование нейровизуализации. На рисунке ниже показан алгоритм формирования системного подхода к диагностике синдрома пляшущих глаз у детей, вне зависимости от особенностей движения глаз.
— Также рекомендуем «Почему у ребенка голова повернута? Причины патологического положения головы» Оглавление темы «Советы врачу офтальмологу.»:
|
Источник