Ребенку 1 год алергия
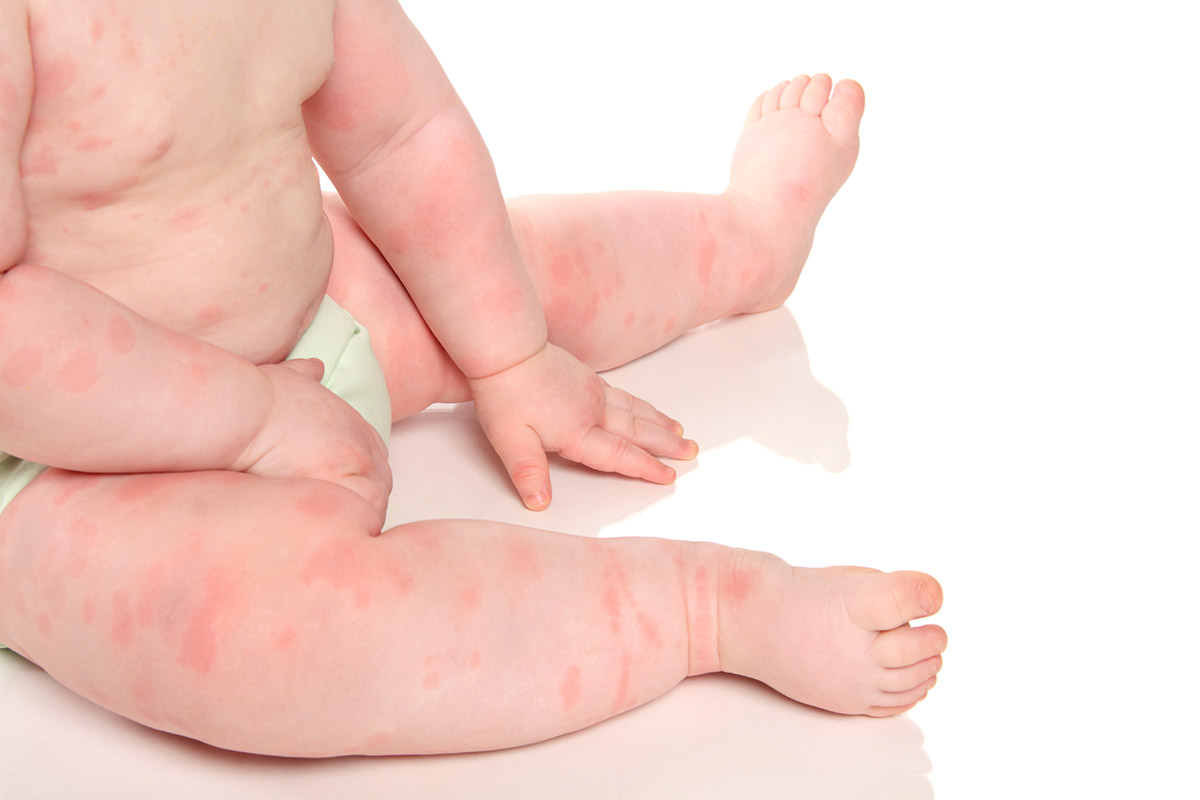
На сегодняшний день каждый третий ребенок страдает от того или иного вида аллергии. Пищевая аллергия может возникнуть у ребенка уже от 1 года, а то и раньше. Благодаря различным методикам и правильной диете можно частично или полностью устранить симптомокомплексы, характерные аллергической реакции.
Описание
Пищевая аллергия – это отклик иммунной системы на ту или иную пищу. Организм вырабатывает специфические антитела к белкам, которые входят в состав определенных продуктов. При пищевой аллергии маленький организм может дать различную реакцию: у одних малышей наблюдается расстройство пищеварения или высыпания на коже, у других — анафилактический шок.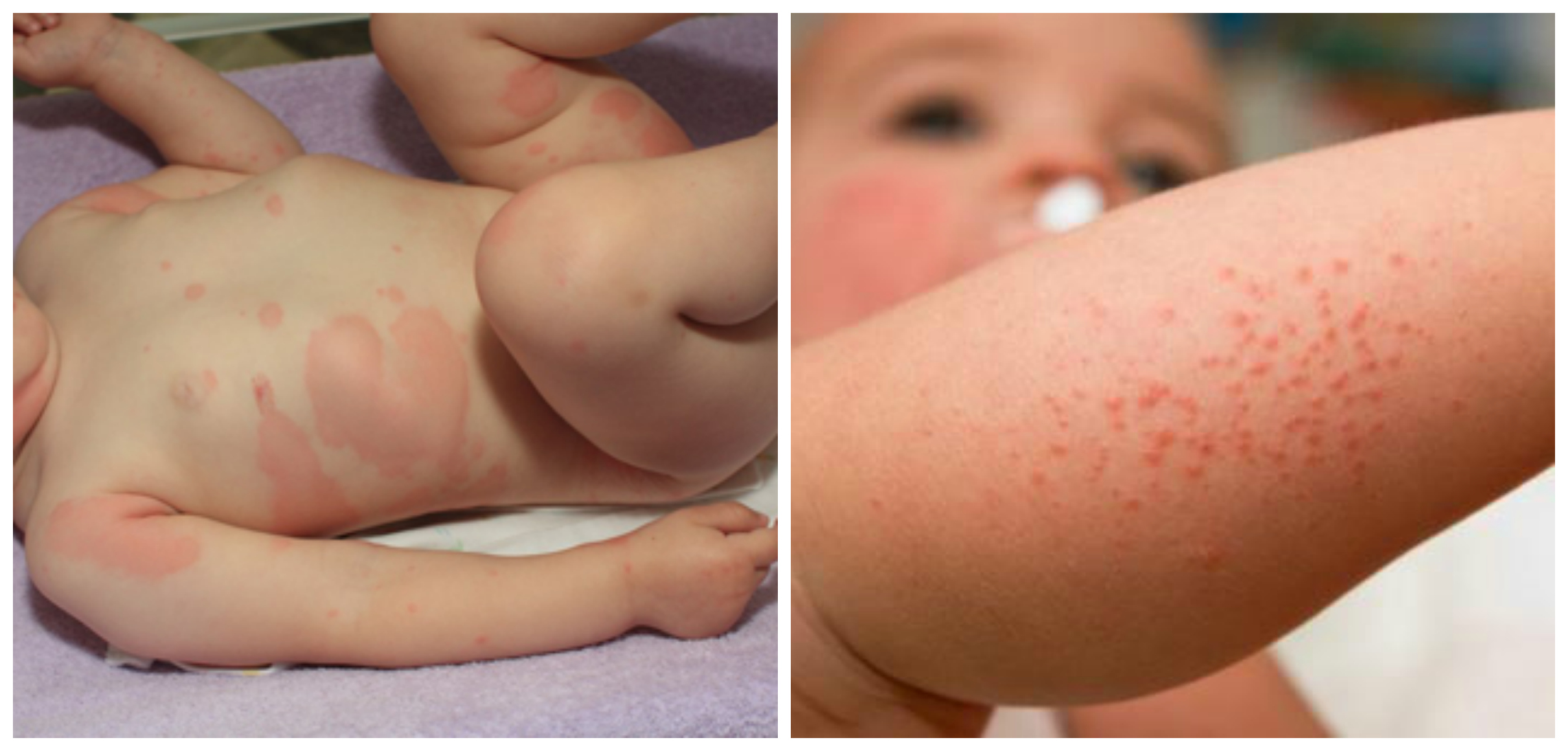
К основным ее видам относят:
- истинную, развивающуюся как самостоятельная ответная реакция организма;
- перекрестная, прогрессирующая на фоне имеющейся аллергии на другие продукты.
Пищевая аллергическая реакция у детей возникает из-за незрелости иммунной системы и высокой степени проницаемости стенок кишечника. Зачастую «провокаторами» выступают:
- Белок животного происхождения. Он содержится в мясе и молочных продуктах. Протеины распадаются на аминокислоты и полипептиды. Небольшая их часть может попадать в кровь также и в нерасщепленном виде при недостаточной ферментации. Тогда они сохраняют функцию антигена. Иммунная система атакует «чужеродный» белок, а в организме вырабатывается биологически активное вещество – гистамин. Именно оно вызывает большинство симптомов пищевой аллергии.
- Растительный белок. Механизм аллергической реакции похож на воздействие протеинов животного происхождения. Растительные белки содержаться в грибах, орехах, бобах.
- Сульфиты. Химические вещества содержаться в свежих фруктах и овощах, сухофруктах.
- Пищевой краситель. Грудничкам противопоказано применение продуктов, в состав которых входят компоненты синтетического происхождения. Природный усилитель цвета вызывает аллергическую реакцию в 100% случаях.

Злоупотребление такими продуктами может дать осложнения пищевой аллергии. В большинстве случаев «агрессивным» веществом выступает глютен в составе зерен таких злаковых культур, как ячмень, овес, пшеница. Когда вы вводите ребенку в рацион новые продукты, избегайте:
- бульонных кубиков;
- пирожных;
- клубнику;
- какао;
- помидоры.
Необходимо с особой долей осторожности относиться к количеству употребления моркови, клюквы, свеклы, цитрусовых. Во время прикорма лучше заменить эти продукты на кабачки, капусту, мясо индейки или баранину.

Причины
Пищевую аллергию связывают с особенностью функционирования пищеварительной системы детей раннего возраста. Когда активность ферментов снижена, нет полноценной защиты кишечника. В результате, аллергены свободно проникают в плазму крови и вызывают определенные симптомы.
Зачастую причиной сильной пищевой аллергии у годовалых детей становится: коровье молоко, куриные яйца, орехи, рыба. Провоцируют ее и другие факторы:
- Наследственность. Если у одного из родителей присутствует какой-либо тип аллергической реакции, то ребенок уже рождается с 30% вероятностью выявления аллергии. Если же оба родителя аллергики, то предрасположенность малыша возрастает вдвое (60%).

- Неправильное питание матери. При грудном вскармливании огромное значение играет то, что ест мама. Это отражается на иммунной системе малыша. Как только вы увидите явные симптомы аллергии, тут же исключите из своего рациона такие продукты, как рыба, витаминизированное молоко, кефир, копчености. Поступление антител в организм ребенка также проходит во время внутриутробного периода, поэтому обезопасить свою кроху от неутешительных последствий аллергии стоит еще до ее рождения.
- Продолжительность вскармливания. Чем дольше ваш малыш будет получать грудное молоко, тем крепче станет его иммунная система и менее подвержена к воздействию аллергенов. Чем раньше вы будете вводить в рацион грудничка искусственные смеси, тем больше увеличите риск проявления у него аллергических реакций. Заменитель грудного молока подбирается только по рекомендациям врача.

- Ошибки в ведении прикорма. Достигая полугодовалого возраста, малышам уже можно аккуратно вводить в рацион новые продукты. Начинайте с небольших доз (1-2 ч. л.) и следите за состоянием кожи своей крохи, ее стулом, появлением кашля. Таким прикормом зачастую становится овощное или фруктовое пюре, каши на воде.
- Нездоровый образ жизни матери. В период беременности и рождения малыша шанс сделать его аллергиком велик, если мать курит или употребляет алкоголь. Это также влияет на хроническое заболевание сердца, сосудов и бронхов ребенка в будущем.
Важно! При пищевой аллергии на конкретный продукт у малышей раннего возраста часто наблюдается гиперчувствительность к другим «раздражителям»: пыльце, косметическим средствам, шерсти домашних животных и пр.
Симптомы
Пищевая аллергия может проявляться видимыми симптомами на коже. В «ответ» на ошибки диеты кормящей матери или введения прикорма, на теле младенца могут проявиться:
- зудящие высыпания;
- сухость и шелушение кожи;
- покраснения вокруг ротика;
- появление опрелостей и себорейной корочки.

Самые распространенные состояния — крапивница и атопический дерматит. У маленьких пациентов могут появиться на теле розовые пятна различного размера, другие высыпания. Из-за того, что эти участки постоянно чешутся, ребенку дискомфортно.

К общим симптомам проявления пищевой аллергии относят:
- температура тела до 39°С;
- раздражения по телу, сопровождающиеся зудом;
- отек слизистой оболочки и припухлости;
- ринит, который по ошибке можно спутать с признаками простуды.
В результате таких реакций, малыш рискует получить:
- задержку физического и психомоторного развития;
- рахит;
- анемию;
- расстройства ЖКТ.
В этот период может ухудшится аппетит грудничка. Со стороны ЖКТ у него часто наблюдается:
- повышенное газообразование;
- запоры или диарея;
- колики;
- тошнота и рвотные позывы.
Кроха становится беспокойной и капризной.
Симптомы могут проявляться комплексно: у малышей начинается не только сбой в работе пищеварительной системы, но и кожный зуд, высыпания на теле. Интенсивность «аллергической картины» будет зависеть от того, как скоро вы прекратили контакт ребенка с аллергеном.
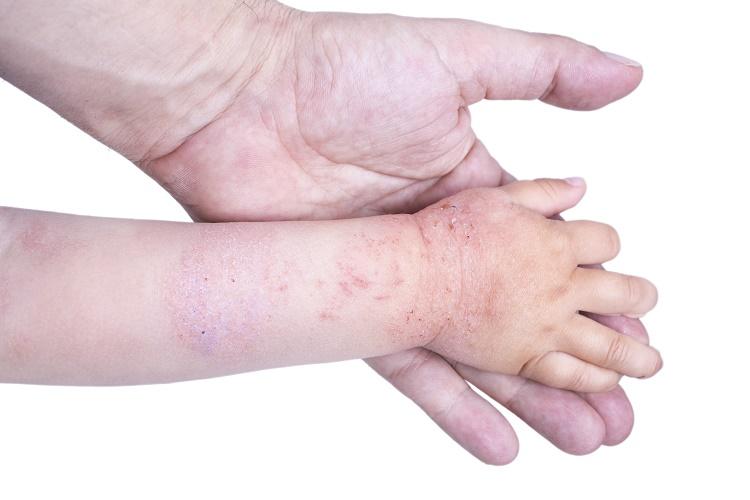
Во время пищевой аллергии могут возникать осложнения, которые зависят от локализации процесса. К наиболее тяжелым случаям относят:
- бронхоспазмы;
- кровотечение;
- отеки на слизистой и гортани;
- астму;
- анафилактический шок.
Любое аллергическое проявление способно снизить иммунитет. Пищевая аллергия становится «зеленым светом» для различного рода инфекций и вирусов в организме.
Важно! При первых же признаках стоит заняться лечением аллергии. Ваша цель — купировать ее симптомы, чтобы она не превратилась в бронхиальную астму или атопический дерматит.
Диагностика
Для установления точного диагноза вам необходимо обратиться к врачу-аллергологу. На основании клинической картины, анамнеза и результатов анализов он назначит определенный курс лечения. Самостоятельно определить природу сыпи на теле младенца довольно сложно. Симптомы пищевой аллергии похожи на симптоматику других болезней (дерматита, кори, ветрянки, краснухи, а также некоторых грибковых и инфекционных заболеваний).
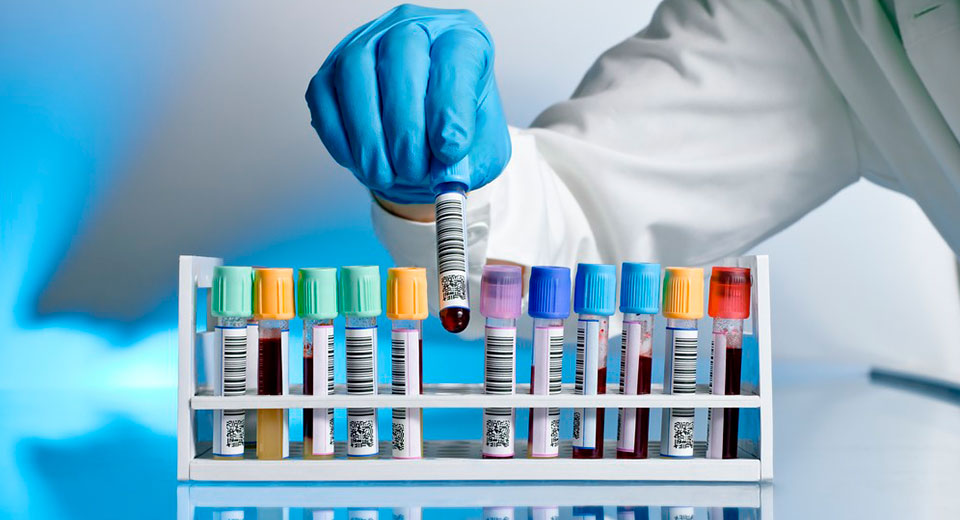
Искать аллерген в крови ребенка необходимо методом исключения. Для этого назначается специальная диета, а в рацион малыша поочередно вводятся привычные для него продукты.
Также вы сможете пройти комплексную диагностику, которая включает:
- УЗИ внутренних органов;
- лабораторные исследования — скарификационные кожные тесты.
В случае с тестами, вы получаете максимально быстрый результат на определение аномальных реакций на конкретный тип аллергена. Врач делает небольшую насечку или маленькие царапины на коже, капает на них вещество с антителами и оценивает результат в течение 20 минут.
Некоторые прибегают к прик-тестам. Тогда аллерген вводят в кожу тонкой иглой. Если реакция присутствует, будет наблюдаться моментальная отечность и покраснение участка, куда вводилась игла.
Когда ребенок переживает острый период аллергического заболевания, врачи рекомендуют сдачу анализов крови на выявление антител.
Диагностика необходима для того, чтобы:
- определить возможность перекрестных реакций;
- выяснить о «возможностях» иммунитета противостоять аллергенам;
- исключить наличие хронических и острых заболеваний;
- убедиться, что у ребенка нет глистных инвазий, способных усилить аллергию.
| Аллергизирующая активность | Пищевые продукты |
|---|---|
| Высокая | Молоко коровье, куриное мясо, ягоды красного цвета, цитрусовые, шоколад, свекла, морковь, мед и орехи |
| Средняя | Любые красные ягоды (малина, смородина, клюква, земляника), зеленый горошек, пшеница, рис, кролик, индейка, персик и абрикос |
| Слабая | Подсушенный белый хлеб, рассольный сыр (брынза), простокваша, кабачки, тыква, чернослив, банан |
Лечение
Главный принцип лечения пищевой аллергии — проведение поэтапной терапии и комплексный подход. Лечение направлено на устранение симптомов и профилактику обострений. Из-за того, что пищевая аллергия становится «спусковым крючком» в развитии гиперчувствительности к другим аллергенам в старшем возрасте, важно пройти курс лечения.
Родители смогут сделать для своей крохи следующее:
- исключить из меню пищевые раздражители;
- соблюдать строгий прием лекарств по рецепту врача;
- повысить иммунитет младенца путем корректировки режима дня, правильной диеты.
Для «искусственников» лучше принимать смеси на основе гидролизатов, молочных и сывороточных белков. В качестве лечебного питания необходимо использовать высокогидролизованные смеси, так как в них полностью или частично отсутствует опасный белок-аллерген.
Вместе с диетой окажутся эффективными препараты:
- антигистаминные;
- гомеопатические.
Максимально натуральные и свежие продукты — залог правильного развития и укрепления иммунитета малыша.
Антигистаминные препараты
При контактировании с аллергеном в организме младенца начинается выработка антител, одним из которых является гистамин. Противоаллергические антигистаминные препараты призваны полностью нейтрализовать или блокировать его выброс. Они выпускаются в виде:
- капель;
- таблеток;
- суспензий;
- сиропов с дозаторами.
Существует 3 поколения антигистаминных препаратов. К последнему относят эффективные таблетки для устранения симптомов аллергии. «Цетиризин», «Лоратадин» можно принимать детям от года.
Основная особенность препаратов 3-го поколения заключается в возможности использования их при продолжительной аллергической реакции.
В возрасте до года легче всего применять капельную форму препаратов, например капли «Зиртек» и «Адвантан». Улучшить самочувствие малыша и устранить высыпания на коже поможет крем «Элидел», «Эриус» или «Фенистил гель».
Гомеопатия
Гомеопатические средства нацелены устранить симптомы аллергической реакции, сохранив иммунитет. Выбор лекарства будет зависеть от характера сыпи:
- Кожные аллергические высыпания на теле в виде пузырьков, волдырей, пятен. В этом случае применяется гомеопатическое средство «Сульфур», основным компонентом которого является сера. Она помогает иммунной системе вырабатывать антигены к аллергенам.
- Экзематозные высыпания, покраснения, появление красные бугорков на коже. Препарат «Белладонна» назначается при первых симптомах аллергии. Он также позволяет уменьшить гиперемию слизистой оболочки глаз при конъюнктивной аллергической реакции.
- Экзема, крапивница, пузырьковые высыпания. Эффективным окажется средство «Рус» с низким показателем разведения, например, «Рус 3».
- Мокнущая экзема, дерматоз. «Антимониум крудум» облегчит состояние пациента при сыпи, которая успела покрыться корочкой.
- Экзема и дерматит. Препарат «Боракс» обладает отличными антисептическими и дезинфицирующими свойствами.
Популярные гомеопатические средства «Хамомилла», «Вибуркол» назначают при различных высыпаниях, образовании волдырей и симптомах удушья. Несмотря на высокую экологичность гомеопатических препаратов, их необходимо применять строго по рекомендациям врачей-гомеопатов.

Профилактика
В профилактике пищевой аллергии важно придерживаться правильного питания:
- оптимальным периодом для введения прикорма детям на грудном вскармливании станет возраст 6 месяцев, для искусственников — 4-5 месяцев;
- постепенно знакомьте ребенка с новой едой в небольших дозах;
- исключайте пищу, содержащую красители и ароматизаторы;
- как можно дольше давайте малышу грудное молоко.
 Некоторым родителям хочется побаловать свою годовалую кроху кусочком шоколада, экзотическими фруктами, сочными ягодами. Не нужно фанатично предлагать малышу пробовать новое «меню».
Некоторым родителям хочется побаловать свою годовалую кроху кусочком шоколада, экзотическими фруктами, сочными ягодами. Не нужно фанатично предлагать малышу пробовать новое «меню».
Диета
Чтобы убрать симптомы пищевой аллергии, важно провести правильную диетотерапию. Для детей она займет до 10 дней, после чего можно осторожно возвращаться к привычному рациону. После проведения необходимых анализов врач исключает продукты:
- с высокой чувствительной активностью (фрукты и ягоды красного и оранжевого цвета, рыба, мед, сахар, варенье);
- перекрестно реагирующие (цитрусовые, бобовые, кефир, пшеничный глютен);
- раздражающие слизистую ЖКТ;
- с пищевыми красителями, эмульгаторами или стабилизаторами.
В зависимости от возраста вашей крохи, включайте следующие гипоаллергенные продукты в ее рацион:
- смеси с гидролизатом молочного белка, в случае если вы отказались от грудного вскармливания (применяются с рождения);
- смеси (основа — изолят соевого белка) с полугодовалого возраста;
- каши, сваренные на воде;
- ягодное, фруктовое, овощное пюре;
- многокомпонентный мясной прикорм из индейки, ягненка (с 10 месяцев).
Для кормящей матери также существует строгая диета:

Источник
Аллергия у детей
Атопический дерматит, детская экзема — в наше время случается очень часто. Более того, сегодня редко можно встретить малыша — ребёнка первых двух лет жизни — у которого не случилось бы какой-либо аллергической реакции.
По сути, аллергия — это неадекватная реакция организма на вполне обычные вещи: пищу, животных, растения, пыль, бытовую химию.
Бывают внешние аллергены — они взаимодействуют с кожей, и внутренние антигены — они попадают в кишечник с пищей, всасываются в кровь.
К первым относятся:
— шерсть;
— пыльца;
— пыль;
— химические вещества;
— косметика.
Вторыми можно назвать пищу, напитки, лекарства.
Лидеры пищевых аллергенов:
1. Коровье молоко
2. Злаковые
3. Белок яйца
4. Арахис
5. Морепродукты
6. Шоколад
7. Апельсины
8. Клубника.
Симптомы пищевой аллергии у детей
Все симптомы пищевой аллергии у детей можно разделить на системные и локальные аллергические реакции. К системным относят анафилактический шок, а локальные делятся на кожные, гастроинтестинальные и респираторные реакции.
Наиболее распространёнными симптомами пищевой аллергии у детей являются высыпания на коже: крапивница, строфулюс, отек Квинке, атопический и контактный дерматиты.
Гастроинтестинальные симптомы пищевой аллергии у детей:
• тошнота;
• диарея;
• метеоризм.
Гастроинтестинальные аллергические реакции встречаются в большинстве случаев детской аллергии на еду и зачастую могут сопровождаться отёком губ и языка.
Среди наиболее распространённых респираторных проявлений детской пищевой аллергии можно выделить:
• аллергический ринит;
• спастический кашель на протяжении долгого времени;
• рецидивирующй бронхит.
Аллергия у ребёнка появляется, если:
• аллерген присутствие во внешней среде, соприкасается с кожей ребёнка, попадает в кровь и вступает в реакцию с потом;
• попадает в организм, а продукты распада всасываются в кровь из кишечника.
Итак, плохо переваренные продукты всасываются в кровь, возникает аллергическая реакция. Из крови аллергены выводятся тремя путями: с мочой, через лёгкие, с потом.
Лечение аллергии у детей
Часто аллергия у детей проходит сама по себе, без лечения. Например, в возрасте 1 года у ребёнка возникла аллергия на какой-либо продукт или внешний раздражитель, а к 5-10 годам аллергия прошла. Дело в том, что незрелые ферменты печени и кишечника годовалого-двухгодовалого ребёнка ещё неспособны расщепить определённые белки. А через несколько лет печень и кишечник «дозревают», и аллергической реакции не случается.
Возможен и другой вариант, когда количества ферментов, которыми обрабатывается съеденная пища, недостаточно. Организм ребёнка может расщепить данный белок, но белка оказалось слишком много, и ферментов не хватило. Т. е. от половины яйца аллергия не развилась, а от целого появилась. В результате часть пищи не переварилась полностью, задержалась в кишечнике, где стала гнить, продукты распада попали в кровь. Частично они нейтрализовались печенью, но печень ребёнка — один из самых незрелых органов, может и не справиться с повышенным объёмом работы. А может и справиться. В том числе поэтому аллергический дерматит развивается не у всех. Печень взрослого человека способна нейтрализовать почти всё, так что с возрастом у большинства детей аллергический дерматит проходит, потому что печень дозревает.
Важно знать, что часто ребёнок съедает больше, чем может нормально переварить, и ограничение нагрузки на кишечник облегчает состояние ребёнка.
Аллергенный для данного малыша продукт можно попробовать дать через 2-2,5 года. Делать это нужно очень осторожно: в малом количестве, постепенно — проверяя реакцию подросшего ребёнка. Однако в старшем детском возрасте проводить подобные опыты практически бесполезно, поскольку иммунологическая толерантность у детей на этом этапе развивается крайне редко.
Впрочем, многие врачи считают, что если у ребёнка появилась аллергия, в последующем она обязательно даст о себе знать.
Единственный способ избавиться от аллергии — прекратить контакт с аллергеном.
Во избежание аллергии у детей нужно, чтобы ребёнок питался качественными продуктами, не контактировал с опасными или неоднозначными для детей веществами (это могут быть и кремы, и чистящие средства), дышал чистым свежим воздухом, много двигался, чтобы кишечник регулярно опорожнялся. Дело в том, что из не опорожнённого кишечника вредные вещества всасываются в кровь и вызывают кожные аллергические проявления.
Аллергия в значительной степени уменьшится или пройдет вовсе, если:
• уменьшить потливость;
• избежать попадания аллергена в организм и предотвратить его всасывание в кровь;
• исключить контакт кожи с внешними раздражителями;
• побольше поить ребёнка;
• уменьшить количество одежды и одеял;
• поддерживать оптимальную влажность (около 60%) и комфортную (приблизительно 22 градуса по Цельсию) температуру воздуха.
Диагностика аллергии у детей
Чтобы лечение имело успех, необходимо определить причину. Существует множество способов диагностики аллергии. Правильный диагноз можно поставить только после комплексного обследования и никогда — после одного анализа. Комплексное аллергологическое обследование начинается с беседы с аллергологом. Врач расспрашивает о жалобах, о начале заболевания, особенностях его развития, об условиях, в которых аллергическая реакция выражена максимально, о наличии подобных заболеваниях у родственников, условиях быта и работы и т.п. После этого врач назначает определенные методы диагностики.
Важно! Все анализы на аллергию проводятся вне обострения, иначе они будут недостоверными.
Кожные пробы
Обследование методом укола (прик-тестирование) или царапины (скарификационный тест) проводится для того, чтобы определить, какие аллергены могут иметь значение в развитии симптомов у конкретного человека. Это абсолютно безболезненные методы. Разница между ними несущественна, первый метод считается более безопасным.
Исследование проводят на предплечье, на чистую кожу наносят капли аллергенов. В случае скарификационных тестов через капли аллергенов наносятся небольшие царапины. Царапины неглубокие, не задевают кровеносные сосуды, то есть оба метода бескровные. Не ставят более 15 проб с аллергенами за один раз. Через некоторое время возможно развитие небольшого отёка и покраснения кожи, что предполагает аллергию на соответствующее вещество.
Исследование специфических антител Ig E
Такой анализ на антитела, ответственных за развитие аллергии, помогает установить группу причинных аллергенов. Метод очень чувствительный, а полученная информация является по своей сути схожей с той, что получена в результате кожного тестирования. Для проведения этого анализа нужно будет сдать кровь из вены.
Провокационные тесты
Кожное тестирование и исследование крови на IgE указывают на те аллергены, которые потенциально могут вызвать аллергические реакции у данного человека. Если после кожных проб и исследования крови диагноз остается неясным, врач может назначить провокационные тесты. Такие исследования проводятся в аллергологических стационарах по строгим показаниям. При проведении провокационных тестов в нос, под язык или непосредственно в бронхи вводится небольшое количество аллергена, а через некоторое время оценивается реакция. Такое исследование может вызывать у больного сильную аллергическую реакцию, поэтому должно проводиться в присутствии врача, который может оказать немедленную медицинскую помощь.
Элиминационные тесты
Если контакт с аллергеном постоянный, то для подтверждения того, что данный конкретный аллерген вызывает клинические проявления аллергии, используют элиминационные тесты. Элиминация — это удаление аллергена. Типичный пример элиминационного теста — элиминационная диета. Это диагностический приём, который заключается в полном выведении из рациона предполагаемого аллергенного продукта. Если после исключения продукта в течение 7-14 дней наступает видимое улучшение течения болезни, то можно говорить о том, что этот продукт является причиной аллергии.
Для диагностики аллергии и коррекции лечения врач может попросить вести специальный дневник, в котором больной будет отмечать время начала аллергии, проявления и возможную причину. Это позволит назначить профилактическое лечение или исключить контакт с аллергеном, например, в случае с аллергией на пыльцу или пищевой аллергией.
Лабораторные методы диагностики аллергии — это всего лишь часть комплексного аллергологического обследования. На их основании врач может предположить причину аллергии. Точный диагноз можно поставить только при совокупности всех данных: опроса, осмотра, лабораторных данных и реакции на лечение.
Источник
