Реактивный артрит ребенку 4 года

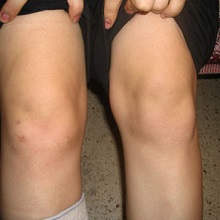 Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Реактивный артрит у детей, он же инфекционно-аллергический артрит – это патология, провоцирующая воспаление в различных суставах организма, не сопровождается гнойными очагами.
Болезнь является весьма распространённой, так как появляется вследствие поражения тела инфекцией, сбоев в иммунитете, респираторных нарушений и других причин. Медицинская статистика показывает большую склонность к реактивному артриту у ребенка мужского пола, но риск остаётся высоким и у девочек.
Болезнь не угрожает жизни, но приносит серьёзные сложности для жизнедеятельности, её важно начать вовремя лечить.
Что это такое?
Реактивный артрит (РА) – воспаление суставов, которое носит вторичный характер и развивается после перенесенной внесуставной инфекции. Ранее считалось, что при этом заболевании микробы в полости сустава не обнаруживаются. Современная наука доказала, что при РА можно выявить антигены возбудителей в синовиальной оболочке или жидкости с помощью специальных методов исследования.
Среди детей до 18 лет РА впервые развивается примерно у 30 человек из 100000. Распространенность этого заболевания – 87 случаев на 100000 детского населения. Среди всех ревматических заболеваний в детском возрасте доля РА составляет 40 – 50%. Таким образом, реактивный артрит (не путать с ревматоидным!) – достаточно распространенная болезнь суставов у детей.
Причины развития
Аномальная реакция иммунной системы – основная причина возникновения реактивного артрита у детей. В результате иммунного ответа на внедрение болезнетворных микроорганизмов вырабатываются антитела, которые уничтожают чужаков. Иногда организм перестает понимать разницу между рецепторами клеток внутреннего слоя, выстилающего сустав и клетками микробов. Поэтому вместе с микроорганизмами иммунитет по ошибке уничтожает ткани суставов собственного организма. Ненормальная иммунная реакция запускает реактивный воспалительный процесс, разрушающий сустав.
Инфекции, которые могут спровоцировать заболевание:
- Инфекции дыхательных путей и неспецифические чаще приводят к реактивному артриту у ребенка, чем урогенитальные или кишечные. Ему в половине случаев предшествуют болезни дыхательных путей: ангина, ОРЗ, бронхит, фарингит;
- На втором месте – возбудители кишечных инфекций: иерсинии, сальмонеллы, шигеллы, кампилобактер;
- Реже всего у детей встречается воспаление суставов, вызванное возбудителями урогенитальных инфекций: хламидий, уреаплазмы, гонококков, микоплазмы.
По разным данным, связь с возбудителем удается точно установить в 50-60% случаев.
У дошкольников чаще развивается артрит тазобедренного сустава. У школьников и подростков – голеностопного или коленного сустава. Мелкие суставы рук и ног у детей при реактивном артрите нечасто оказываются повреждены.
Развитие реактивного артрита зависит не столько от инфекции, сколько от предрасположенности. 85% больных имеют отягощенную наследственность – являются носителями антигена HLA-B27. Для них риск развития реактивного артрита в 50 раз выше.
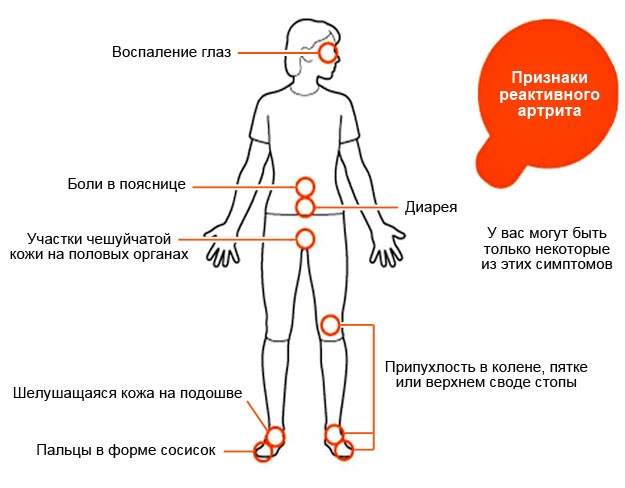
Симптомы и первые признаки
Реактивный артрит у детей Комаровский Е. О. описывает следующей симптоматикой:
- лихорадочное состояние, температура часто достигает 38-39°С;
- глюмерулонефрит;
- тошнота с приступами рвоты, но рвотные позывы появляются не всегда;
- болевые ощущения в любой части головы с головокружением;
- плеврит;
- быстрая утомляемость, слабость;
- признаки болезни проявляются спустя 2-3 недели после инфекционного заболевания;
- ухудшение аппетита и похудание;
- аортальная недостаточность;
- увеличение объёмов лимфоузлов в паху;
- патологии сердечно-сосудистой системы.
Наиболее эффективно лечение реактивного артрита у детей при обнаружении патологии на первом этапе, но в этот период мало характерных симптомов. Недуг полностью излечим на начальной стадии. Если не лечиться или использовать неправильный курс, развивается хроническая форма.
Диагностика
В домашних условиях можно заподозрить реактивный артрит, если воспалению сустава предшествовало какое-либо инфекционное заболевание, а также судя по характерной клинической картине, описанной выше. Далее следует показать ребенка врачу, не начиная самостоятельно никакого лечения, ведь точный диагноз реактивного артрита ставится только после проведения анализов и инструментальных исследований. Все дети с подозрением на реактивный артрит должны быть направлены к ревматологу.
Этапы диагностики:
- Сбор анамнеза.
- Визуальный осмотр.
- Клинический анализ крови (возможно повышение количества лейкоцитов, СОЭ).
- Анализ мочи (также могут быть повышены лейкоциты).
- Ревмопробы (биохимический анализ крови на антистрептолизин О (антитела к стрептококку), СРБ, сиаловые кислоты, общий белок, фибриноген, мочевая кислота, циркулирующие иммунные коплексы), ревматоидный фактор.
- Мазки из мочеиспускательного канала, цервикального канала, конъюнктивы глаза (в случае перенесенной мочеполовой инфекции могут быть выделены хламидии.
- Посев кала на дизгруппу (после кишечной инфекции возможен высев патогенных микроорганизмов – сальмонелл, шигелл, иерсиний).
- Серологические реакции на выявление антител к возбудителям кишечных инфекций.
- Реакция иммунофлюоресценции на обнаружение антигенов хламидий в сыворотке крови и синовиальной жидкости.
- Иммуноферметный анализ – выявляет антитела к хламидиям в сыворотке крови и суставной жидкости.
- Анализ синовиальной жидкости. Может быть повышено количество различных видов лейкоцитов (нейтрофилов – при остром процессе, моноцитов и лимфоцитов – при хроническом).
- Выявление антигена HLA-B27 – в 90 % случаев.
- Рентгенография сустава. Признаки реактивного артрита – кисты в эпифизах, околосуставной остеопороз, воспаление надкостницы, мест крепления сухожилий.
- УЗИ сустава, МРТ – позволяет визуализировать мягкотканые структуры, не видимые на рентгене, наличие суставного выпота.
- Артроскопия – проводится при трудностях в выявлении возбудителя. Врач осматривает сустав изнутри и имеет возможность взять ткани для микроскопического исследования.
К врачу нужно обратиться немедля, если:
- у ребенка покраснение, отек, горячие кожные покровы в области сустава;
- если он жалуется на выраженную боль в суставе;
- при наличии лихорадки.
Последствия реактивного артрита
Без надлежащего лечения реактивные артриты способны вызвать ряд серьезных осложнений. Прежде всего, это касается людей с хроническим течением болезни. Осложнения связаны с частыми обострениями и длительным вяло текущим воспалительным процессом. Чаще всего они встречаются у пациентов, которые обладают генетической предрасположенностью (антигеном HLA-B27).
Наиболее распространенными являются следующие последствия реактивных артритов:
- Хронизация воспалительного процесса. Встречается в среднем у 20% пациентов с реактивными артритами. Она может считаться самым распространенным последствием данного заболевания, так как накладывает отпечаток на жизнь пациента. Человек вынужден длительное время (более года) принимать противовоспалительные препараты, что отражается на его работоспособности.
- Снижение остроты зрения. Является довольно редким последствием синдрома Рейтера. Чаще всего оно вызвано не самой болезнью (которая обычно проходит без последствий самостоятельно), а неправильным приемом препаратов. Без консультации врача-офтальмолога это приведет к обострению хронических заболеваний, если таковые имеются. В частности, речь идет о скрытых формах глаукомы или ускоренном прогрессировании катаракты. Это и становится причиной снижения остроты зрения.
- Ограничение подвижности в суставе. Возникает после интенсивного воспалительного процесса. Отчасти оно объясняется слабостью мышц, если сустав был обездвижен, отчасти – изменениями в полости самого сустава. Наиболее заметно это осложнение при поражении крупных суставов (коленный, локтевой, лучезапястный). При аналогичных проблемах с суставами пальцев ног, например, это не сильно отразится на уровне жизни пациента.
- Хронические болезни внутренних органов. Как уже упоминалось выше, воспалительный процесс при реактивных артритах в редких случаях затрагивает и некоторые внутренние органы. Если пациент поздно обратился к врачу, это может привести к некоторым структурным изменениям и нарушению функции этих органов. В частности, речь идет об утолщении листков плевры и ухудшении фильтрации почек. Наиболее тяжелым осложнением является амилоидоз – отложение патологического белка, которое серьезно нарушает функцию органа.
- Хронические боли в суставе. После перенесенного реактивного артрита остаются редко, но могут беспокоить пациента еще долгие годы. Даже после стихания воспалительного процесса и клинического выздоровления боль иногда остается. Это объясняется структурными изменениями в полости сустава (например, костными наростами на суставных поверхностях или нарушениями выработки суставной жидкости). В результате этих нарушений при движении кости будут сильно тереться друг о друга, что и проявится болевыми ощущениями. Такие боли плохо поддаются медикаментозному лечению и иногда требуют хирургического вмешательства.
Как лечить?
Главной задачей при лечении реактивного артрита у детей в домашних условиях является устранение инфекции.
Если вовремя обратиться к врачу и своевременно начать лечение, то в результате наступает полное выздоровление. К сожалению, некоторые малыши с наследственной предрасположенностью не справляются с болезнью, и реактивный артрит переходит в хроническую форму. При частых рецидивах воспаление может затронуть позвоночник и тем самым вызвать тяжелое заболевание – спондилоартрит.
Медикаменты
Лечение реактивного артрита подразумевает комплексный подход:
- для борьбы с возбудителем заболевания назначают антибиотики, подобранные с учетом вида инфекции;
- для устранения болевых ощущений пациенту рекомендуется принимать нестероидные противовоспалительные препараты (Нурофен, Ибупрофен);
- при острых и длительных болях применяют Нимесулид или Диклофенак;
- в осложненных случаях необходимы гормональные препараты – глюкокортикоиды.
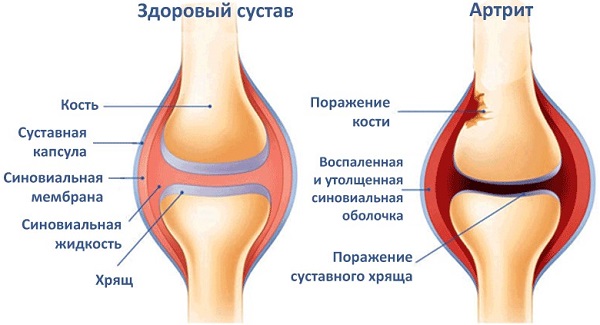
Лечение при острой и хронической формах
При длительном течении болезни для поддержки и укрепления иммунитета рекомендуется принимать иммуномодуляторы. Самые распространенные – Тактивин и Полиоксидоний (рекомендуем прочитать: как давать «Полиоксидоний» детям?). Так как при хронической форме антибиотиков не достаточно, то к лечению подключают еще иммуностимуляторы, которые принимают по определенной схеме. Однако эти препараты нельзя принимать ребенку с симптомами спондилоартрита.
При остром течении коленного артрита деткам в полость сустава вводят гормональные препараты (подробнее в статье: лечение артрита коленного сустава у ребенка). Метод достаточно эффективный, но его нельзя применять, если в полости суставной сумки присутствуют бактерии.
Ремиссия
На этапе ремиссии отсутствуют выраженные симптомы реактивного артрита. Иногда могут возникать слабые дискомфортные ощущения после подвижных игр, переохлаждения. Для их устранения применяются отвлекающие, местнораздражающие наружные средства, например, бальзамы Ким и Барсучок. Во время ремиссии основные усилия врачей направлены на профилактику болезненных рецидивов за счет укрепления защитных сил организма. Для этого детям показан прием сбалансированных комплексов витаминов и микроэлементов: Витамишки, Супрадин Кидс, Мультитабс.
Восстановлению всех функций суставов способствуют физиопроцедуры. Используются магнитотерапия, электрофорез с диметилсульфоксидом, аппликации с парафином и озокеритом, грязелечение, санаторно-курортное лечение. Обязательны ежедневные занятия физкультурой и гимнастикой для укрепления мышц, улучшения кровоснабжения тканей питательными веществами. Также полезны прогулки на свежем воздухе, плавание, аквааэробика.
Профилактика
Ребенка с детства следует приучать к здоровому образу жизни и соблюдению норм личной гигиены. В качестве профилактических мер родителям рекомендуется выполнять следующие рекомендации:
- Своевременно лечить инфекции и хронические заболевания у взрослых членов семьи.
- При планировании беременности женщине следует обследоваться на хламидиоз и при обнаружении инфекции пройти соответствующее лечение, которое предотвратит внутриутробное заражение ребенка.
- Своевременно лечить и вакцинировать домашних животных.
- Приучать ребенка соблюдать личную гигиену( вовремя мыть руки, не брать в рот грязные игрушки, не пользоваться чужими вещами и т.д.).
- Закаливать малыша, повышать его иммунитет, обеспечить ему правильное, полноценное питание, соблюдать режим дня.
- В подростковом возрасте разъяснять вопросы половой гигиены.
Обязанностью каждого родителя является обеспечение ребенку здорового и полноценного образа жизни, а профилактических мер нужно придерживаться не только в периоды болезни, но и на протяжении всей жизни.
Прогноз
У детей с реактивным артритом прогноз в большинстве случаев благоприятный, потому что детский организм быстро восстанавливается. Главным условием является своевременность лечения. В противном случае возможно развитие хронической формы, рецидивы, поражение других органов, развитие ревматоидного артрита и даже слепота.
Источник
Из этой статьи вы узнаете: что такое реактивный артрит у детей, как появляется и развивается патология. Причины и факторы, способствующие развитию патологии, почему болеют не все дети. Симптомы, диагностика и лечение ребенка.

Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 27.04.2019
Дата обновления статьи: 19.01.2020
Содержание статьи:
- Причины и предрасполагающие факторы
- Почему болеют не все дети
- Стадии болезни
- Симптомы и степени недуга
- Диагностика
- Методы лечения
- Прогноз
- Первоисточники информации, научные материалы по теме
Реактивный артрит – асептическое (или негнойное) воспаление суставов у детей, иммунная реакция, возникающая в ответ на несуставную инфекцию (чаще всего причиной патологического процесса становятся бактерии).
Попадая в организм ребенка, возбудитель (например, Хламидия трахоматис) начинает активно размножаться и продуцирует продукты обмена, которые токсичны для тканей. В ответ на развивающийся воспалительный процесс иммунитет стимулирует выработку многочисленных антител (особый белковый комплекс, способствующий уничтожению инфекции) к возбудителям.
Иммунные антитела «опознают» только некоторые части бактерий или вирусов – антигены – которые представляют собой цепочку последовательно соединенных полисахаридов или белков. А поскольку эти цепочки по строению напоминают некоторые элементы суставных клеток, через некоторое время организм начинает продуцировать антитела против собственных тканей.
 Механизм возникновения реактивного артрита. Нажмите на фото для увеличения
Механизм возникновения реактивного артрита. Нажмите на фото для увеличения
Такая реакция приводит к развитию негнойного воспаления (без непосредственного проникновения бактерий и вирусов в сустав), появлению выраженных (острый процесс) или смазанных (хронический) проявлений.
Реактивным артритом могут заболеть и взрослые, но в отличие от них:
- дети болеют в 2–3 раза чаще;
- основные пути заражения у детей – от матери при рождении, бытовые контакты с домашними животными, с носителями инфекции, через предметы общего пользования (у взрослых на первом месте – половой контакт);
- подходят не все способы лечения (некоторые антибиотики противопоказаны по возрасту).
Заболевание опасно развитием хронического реактивного артрита (в 30%), который достаточно часто рецидивирует (повторяется). При этом сухожилия и оболочки регулярно воспаляются, суставы становятся болезненными, припухшими, малоподвижными. Если хронический процесс не лечить, они со временем приобретают полную неподвижность.
 Воспаление сухожилий и суставных оболочек при реактивном артрите
Воспаление сухожилий и суставных оболочек при реактивном артрите
Патология имеет хороший прогноз, ее можно вылечить полностью. При этом симптомы и лечение заболевания (выбор антибиотика, продолжительность курса) напрямую зависят от возбудителя инфекции, которая стала причиной реактивного артрита.
Врач, к которому рекомендуют обращаться при подозрении на патологию, – ревматолог.
Причины и предрасполагающие факторы
Причиной появления реактивного артрита чаще всего становятся урогенитальные инфекции (80% – хламидиоз) и кишечные болезни (иерсиниоз, сальмонеллез), реже – респираторные заболевания носоглотки (ОРВИ).
Реактивный артрит является следствием различных патологий:
- хламидиоза;
- уреаплазмоза;
- иерсиниоза (кишечной инфекции, вызванной энтеробактериями);
- сальмонеллеза;
- шигеллеза;
- бруцеллеза;
- кампилобактериоза;
- ОРВИ (острых респираторных вирусных инфекций);
- гепатита В.
 Бактерии, вызывающие реактивный артрит
Бактерии, вызывающие реактивный артрит
Достаточно редко заболевание возникает из-за перенесенного гепатита В и очень редко – после вакцинации.
Почему болеют не все дети
Реактивный артрит появляется не у всех детей, переболевших, например, хламидиозом, уреаплазмозом или иерсиниозом. Почему?
Чаще всего (в 50 раз) реактивный артрит у детей развивается, если при рождении они унаследовали особый антиген HLA–В27. По структуре он напоминает некоторые части бактерий-возбудителей и после инфицирования, например, хламидиями:
- Собственный организм опознает HLA–В27 как чужеродные элементы хламидий.
- Перестает различать отдельные элементы «своих» и «чужих» клеток.
- Реагирует на них выработкой антител, уничтожая не только возбудителей, но и собственные здоровые ткани.
Кроме врожденной предрасположенности существует целый ряд факторов, из-за которых иммунная система защиты чрезмерно активизируется и может запустить аутоиммунный ответ:
- наследственная предрасположенность к ревматоидным заболеваниям суставов и сердца;
- часто повторяющиеся простуды, ангины;
- перенесенные скарлатина, урогенитальные и кишечные инфекции;
- любые заболевания вирусного или бактериального происхождения;
- инъекции белковых препаратов (иммуноглобулины), вакцинация;
- травмы.
 Высыпания на теле у ребенка при скарлатине. Нажмите на фото для увеличения
Высыпания на теле у ребенка при скарлатине. Нажмите на фото для увеличения
Стадии болезни
По характеру развития процесса выделяют несколько стадий.
| Стадия реактивного артрита | Отличительные признаки |
|---|---|
Острая | Характеризуется яркими, выраженными симптомами, которые могут угасать или возобновляться на протяжении 6 месяцев |
Хроническая | Симптомы обычно стертые, заболевание повторяется не раньше, чем через 6 месяцев |
Рецидивирующая | Болезнь обостряется (сопровождается выраженными симптомами) более чем через 12 месяцев после того, как окончилась острая стадия |
Симптомы и степени недуга
Симптомы зависят от степени и стадии заболевания. Поскольку чаще всего реактивный артрит развивается как результат урогенитального хламидиоза (80%), острая стадия отличается выраженными симптомами:
- уретрита, баланита у мальчиков или вагинита у девочек;
- затем присоединяется конъюнктивит (воспаление слизистой оболочки глаз);
- через некоторое время (1–1,5) – воспаление нескольких суставов нижних конечностей одновременно, которое сопровождается припухлостью, покраснением, болями, повышением температуры сустава, реже – лихорадкой (скачками температуры от субфебрильной до высокой, 37–39°С).
 Конъюнктивит – один из симптомов реактивного артрита у детей
Конъюнктивит – один из симптомов реактивного артрита у детей
В острый период боль может быть настолько выраженной, что ребенок отказывается играть и двигаться.
Хроническая и рецидивирующие стадии заболевания протекают почти бессимптомно, не осложняя жизнь между обострениями, однако с течением времени могут привести к деформации или полной неподвижности суставов.
Принято выделять 4 степени нарушений функции (работы) сустава, в зависимости от того, как они влияют на работоспособность или подвижность больного.
| Степень реактивного артрита | Нарушения и их влияние на работоспособность |
|---|---|
1 степень | Незначительные изменения с полным сохранением подвижности, работоспособности |
2 степень | Ограничения на определенные виды деятельности (бег, прыжки), выполнять элементарные бытовые действия заболевание не мешает |
3 степень | Сохраняется способность выполнять элементарные бытовые действия, другие виды деятельности (кроме самообслуживания) сильно ограничены |
4 степень | Больной неподвижен, не способен выполнять элементарные бытовые навыки, нуждается в помощи со стороны |
Признаки патологии:
- Несимметричное воспаление нескольких суставов ног (голеностопный на одной ноге, коленный на другой), реже – рук (плечевой, лучезапястный).
- При реактивном артрите у детей симптомы проявляются характерной припухлостью (пальцы-сосиски) с покраснением или синюшностью сустава, повышением местной температуры.
- Скованность, дискомфорт, болевые ощущения в пятке, суставах, в ягодицах и позвоночнике, которые могут усиливаться утром или в ночное время.
- Перепады температуры от 37–39°С, выраженная слабость.
- Стоматит и эрозии слизистой рта, сыпь, покраснение, шелушение кожи (в 30%).
Реже (от 5 до 25%) могут развиваться поражения:
- почек (выделение белка, лейкоцитов и эритроцитов с мочой);
- сердца (воспаление наружной оболочки сердца, клапанов аорты, нарушения проводимости);
- дыхательной системы (воспаление плевральной оболочки);
- нервной системы (паралич, менингоэнцефалит).
В 10% случаев (если причина заболевания – кишечная инфекция) у больных наблюдались расстройства пищеварения в виде диареи (синдром энтероколита).

Признаки патологии иногда сильно разбросаны по времени (например, уретрит может появиться за 1,5 месяца до артрита), в этом случае их не связывают в одно целое, что сильно затрудняет диагностику.
Болезнь в 25–30% переходит в хроническую или рецидивирующую форму. С каждым новым обострением в процесс вовлекается все больше суставов, и со временем заболевание осложняется до:
- воспаления сухожилий и оболочек;
- деформации стоп (12%);
- полной неподвижности суставов (5%);
- увеита (воспаления сосудистой оболочки глаза) и катаракты (помутнение хрусталика, полная или частичная слепота).
Результатом осложнений является сильно ограниченная или полная неподвижность малыша.
Диагностика
Врач, которому обращаются по поводу лечения реактивного артрита, – ревматолог, в процессе может потребоваться консультация детских специалистов – уролога и гинеколога. Успешная диагностика основана на предварительном сборе информации о ранее перенесенных заболеваниях (конъюнктивит, уретрит, баланит, вагинит у детей).
Подтверждают предварительно установленный диагноз такими методами:
- Определяя ревматоидный фактор (отрицательный) и С-реактивный белок (положительный и увеличивается) в ревмопробах.
- Анализом на наличие антигена HLA–В27 (выявляют в 90%).
- Анализом мазков из пораженных слизистых (уретры, конъюнктивы глаз, цервикального канала) на наличие возбудителей (хламидий, уреаплазмы).
- Посевом биоматериала на кишечные инфекции (шигеллы, сальмонеллы, энтеробактерии).
- ПЦР-диагностикой биоматериала и иммуноферментным анализом на антитела к возбудителям патологии.
С помощью УЗИ, рентгенографии и МРТ подтверждают, что никаких характерных изменений сустава при реактивном артрите нет.
Методы лечения
Заболевание можно вылечить полностью, особенно хорошо излечивается острый, впервые выявленный реактивный артрит. От других видов воспалительных процессов он отличается тем, что:
- крайне редко меняется структура сустава (не происходит разрушения хрящей, повреждения поверхностей), поэтому его функция после выздоровления восстанавливается полностью;
- иногда бесследно проходит сам.
Сложности с лечением появляются, если предварительно реактивный артрит у детей уже лечили, установив неправильный диагноз. В этом случае возбудитель (например, хламидии) может потерять чувствительность к антибиотикам и терапия сильно затрудняется ограниченным выбором медикаментов.
Цели терапии:
- вылечить первичную кишечную, урогенитальную (или другую) инфекцию у ребенка и у близких (родителей, братьев, сестер);
- устранить воспалительный процесс, отек, красноту сустава;
- восстановить иммунитет;
- вернуть суставу подвижность физиопроцедурами.
Для системной терапии используют:
- Антибиотики макролидного (Азитромицин), фторхинолонового (Норфлоксацин), тетрациклинового ряда – для лечения инфекционного процесса (вызванного хламидиями, уреаплазмой). Продолжительность лечения – 1,5–2 месяца.
- Антибиотики аминогликозиды (Амикацин), фторхинолоны для лечения кишечных инфекций (сальмонеллы, шигеллы). Наиболее эффективная схема назначения – несколько курсов по 10 дней.
- Нестероидные противовоспалительные средства (Диклофенак) или глюкокортикостероиды (Преднизолон, иногда в инъекциях в сустав), чтобы снять воспаление, до полного исчезновения симптомов.
- Иммуномодуляторы (Ликопид совместно с антибиотиками), продолжительность полного курса – 24 дня.
- Витамины (комплекс выбирает лечащий врач).
Иногда (когда иммунная система слишком активна и заболевание быстро прогрессирует) назначают иммунодепрессанты (Сульфасалазин).
Местно лечат мазями, кремами и другими противовоспалительными средствами (повязки с Димексидом).
 Лекарственные препараты для лечения реактивного артрита у детей
Лекарственные препараты для лечения реактивного артрита у детей
Хирургические методы лечения
Изредка больному требуется эвакуация выпота (извлечение жидкости) из полости сустава. Процедуру производят одноразовым шприцем большого объема:
- в суставную щель вводят тонкую иглу (успешное попадание – провал иглы в полость);
- присоединяя ее к пустому стерильному шприцу, натягивают в него жидкость из суставной сумки;
- после полного удаления жидкости в полость сустава, не меняя иглу, другим шприцем вводят лекарство (антибиотик или противовоспалительный препарат);
- извлекают иглу и шприц, накладывают достаточно тугую (сдавливающую повязку).
Процедура помогает устранить лишнюю жидкость, а введение лекарства предотвращает появление нового выпота.
Физиотерапия
Физиотерапевтические процедуры призваны вернуть подвижность суставу после основного курса лечения. Для этих целей назначают:
- фонофорез с гидрокортизоном (лечение ультразвуком);
- криотерапию;
- бальнеотерапию (сероводородные ванны);
- лечебные грязи;
- ЛФК (лечебную физкультуру).
 Лечение грязями
Лечение грязями
Прогноз
Реактивный артрит – не редкость, у детей его диагностируют в 87–90 случаях на 100 тысяч человек. В 95% – прогноз благоприятный, любые формы (даже хроническая и часто рецидивирующая) поддаются излечению с полным восстановлением подвижности суставов, если удается установить и устранить причину заболевания – возбудителя инфекции.
Признаки острой патологии появляются постепенно, на протяжении 3–6 месяцев, в 15–20% исчезают самостоятельно в течение 1–6 месяцев. В 80% случаев причиной инфекции, которая приводит к развитию реактивного артрита, становятся хламидии (внутриклеточные паразиты).
В 25–30% случаев заболевание переходит из острой в хроническую форму, в 15% – появляются функциональные нарушения, в 5% – поражение позвоночника и выраженная деформация суставов.
Продолжительность лечения зависит от возбудителя первичной инфекции и формы заболевания (острая, хроническая). От острого артрита избавляться легче, на это может понадобиться от 1,5 до 2 месяцев (если возбудитель – хламидия, уреаплазма).
Первоисточники информации, научные материалы по теме
- А. А. Баранов. Федеральные клинические рекомендации по оказанию медицинской помощи детям с реактивным артритом, 2015.
https://www.pediatr-russia.ru/sites/default/files/file/kr_rart.pdf - В. В. Бадокин. Диагностика и лечение реактивных артритов.
https://cyberleninka.ru/article/v/diagnostika-i-lechenie-reaktivnyh-artritov - Кроткова И. Ф., Эбзеева Е. Ю. Реактивные артриты – подходы к диагностике. РМЖ «Медицинское обозрение» № 11, 2014.
https://www.rmj.ru/articles/allergologiya/Reaktivnye_artrity__podhody_k_diagnostike/ - Е. С. Жолобова, Е. Г. Чистякова, Д. В. Дагбаева. Реактивные артриты у детей — диагностика и лечение. «Лечащий врач», 2007.
https://www.lvrach.ru/2007/02/4534797 - Давлетгильдеева З. Г., Карибаева Д. О., Каматаев А. С., Балтабай Р. Р., Кожин А. Б., Кенжебеков А. О., Бейкутулы Н. Особенности современного течения реактивных артритов у детей. «Молодой ученый», 2016 №6.
https://moluch.ru/archive/110/26994 - Постинфекционный артрит в детской практике. Postinfectious Arthritis in Pediatric Practice. Doina Anca PLESCA, Monica LUMINOS, Luminita SPATARIU, Mihaela STEFANESCU, Eliza CINTEZA, Mihaela BALGRADEAN.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3865125/
Загрузка…
Источник
