Относительные границы сердца ребенок 5 лет

В последнее время отмечается рост патологий у детей, связанных с сердечно-сосудистой системой. При раннем выявлении недуга процент выздоровления намного выше. Одним из эффективных методов определения работоспособности главного органа в организме является перкуссия. Рассмотрим алгоритм определения границ сердца у детей, причины отклонений от нормы, а также на какие заболевания они указывают и как их предотвратить.
Особенности сердечно сосудистой системы ребенка

Сердечная мышца у ребенка имеет свои анатомические особенности в зависимости от возраста. К примеру, при рождении масса сердца составляет всего 0,8 % от общего веса малыша (22 г), у взрослых – 0,4 %. Желудочки (правый и левый) практически одинаковы по массе, толщина стенки всего 5 мм. К году масса сердца увеличивается вдвое, к 3 годам – в три раза, к шести годам – в 11 раз. С возрастом растет нагрузка на левый желудочек, толщина его стенок к 14 годам достигает 10 мм, а правого – всего 6 мм.
По мере взросления происходит также созревание тканей, уплотнение соединительной ткани и разрастание артерий, с помощью которых происходит кровоснабжение. До 12 лет у ребенка аорта уже легочной артерии, потом просветы становятся одинаковыми, а границы сердца у детей формируются до 15 лет. С возрастом также увеличивается объем кровотока.
Различия также есть в анатомическом расположении сердца у детей и взрослых:
- У малышей сердце расположено выше, по мере взросления оно опускается. В первую очередь это обусловлено строением диафрагмы.
- При рождении сердце малыша напоминает шарик. На протяжении первых лет жизни оно перемещается внутри клетки и постепенно спускается.
- Различие есть и в частоте сердцебиения, у малышей пульс более частый по сравнению со взрослыми, поскольку сердечная мышца сокращается быстрее и обмен веществ происходит интенсивно.
Как проводится исследование работы сердце у детей
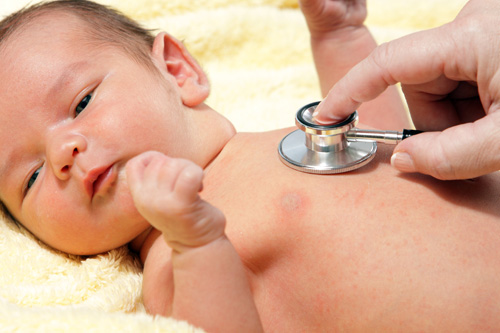
Перед тем как определить границы сердца у детей, необходимо исследовать главный орган на работоспособность. Первый показатель – это частота пульса. Он должен быть симметричен на обеих руках. К характеристикам пульса также относятся такие свойства, как ритмичность, напряжение, наполнение, величина и форма.
При этом учитывается, что показатели сердцебиения могут быть индивидуальными. В зависимости от возраста есть определенные нормы, отклонения от которых может состоять в пределах 20 %. Если пульс более частый – налицо тахикардия, замедленный ритм сердца говорит о брадикардии. Частота пульса подсчитывается за минуту в перерывах между физическими нагрузками. Ритмичность – это когда его измеряют через определенные промежутки времени.
Отклонения от нормальных показаний могут быть вызваны различными заболеваниями, даже не связанными с органами сердечно-сосудистой системы. Но это повод обратиться к врачу. Определить работу сердца можно с помощью кардиограммы разовой или с измерением показателей на протяжении суток, чтобы заметить, как и когда меняется состояние сердечной мышцы.
Особенности расположения сердца у детей по возрасту

Существуют показатели работы сердечной мышцы, которые определяют нормальное развитие ребенка. В первую очередь это относится к размерам и расположению сердца, что обусловлено анатомическим строением как детей, так и взрослых.
Определение границ сердца у детей позволяет оценить функциональность органа, а также выявить возможные патологии в его развитии. Различают границы относительной и абсолютной тупости сердца по возрасту:
- до двух лет орган расположен в 2 см от левой сосковой линии, вверху на уровне второго ребра;
- к семи годам – в 1 см от левой сосковой линии, а вверху в районе 2-го межреберья;
- к 12 годам — на уровне левой сосковой линии и третьего ребра.
Границы абсолютной тупости главного органа вне зависимости от возраста выглядят так: правая сторона располагается на уровне левой стернальной линии, вверху до двух лет на уровне 3-го ребра, до семи лет – 3-го межреберья, к 12- годам – на уровне 4-го ребра.
Полученные знания о месте расположения сердца в зависимости от возраста позволяют выслушать орган стетоскопом и оценить работу его компонентов. Этот физический метод диагностики называется аускуляцией сердца и проводится в 5 разных точках:
- Митральный клапан прослушивается в области верхушечного толчка.
- Клапан аорты – во 2-м межреберном промежутке с правой стороны.
- Клапан легочной артерии — во 2-м межреберном промежутке с левой стороны,
- Трехстворчатый клапан – в основании мечевидного отростка грудины.
- Клапан аорты – в точке Боткина-Эрба (4 межреберный промежуток слева от грудины).
При оценке аускуляции можно оценить работу сердца по следующим показателям:
- громкость, ясность и чистота тонов;
- ритмичность;
- соотношение тонов;
- наличие или отсутствие шумов.
У здоровых детей слышны громкие, ясные и ритмичные тоны, шумы отсутствуют. Если присутствует шум, это говорит о патологии, которую исследуют на локализацию, интенсивность и продолжительность.
Способы определения границ сердца у детей
Методом перкуссии можно определить размер, положение и конфигурацию сердца как у детей, так и у взрослых. Ее можно проводить в вертикальном и горизонтальном положении. Различают также непосредственную перкуссию, определяющую размеры и конфигурацию органа у малышей и опосредованную – применяется у подростков.
Перкуссия границ сердца у детей, основные правила:
- Абсолютные границы сердца определяют тишайшей перкуссией, относительные — тихой.
- Проводят метод исследования вдоль межреберий, двигаясь от легких к сердцу (легочный звук более ясный, потом идет тупой), при этом палец двигается параллельно границе сердца, которая определяется заранее.
- Абсолютную границу определяют по внутреннему краю пальца, относительную – по внешнему.
- В орто-сагитальной плоскости перкусия определяет левую границу относительной сердечной тупости.
- Процедуру проводят в определенной последовательности.
Определение границ сердца у детей методом перкуссии проводят по следующей последовательности:
- определяется высота стояния диафрагмы;
- правую границу определяют на одно ребро выше (4-е межреберье), далее – левую границу;
- верхушечный толчок находят пальпаторно и по этому межреберью (по 4 или 5) определяют левую границу органа.
Относительные и абсолютные границы сердца у ребенка

Рассматривая размер, конфигурацию и расположение сердца, стоит отметить, что его границы зависят от возраста. К примеру, границы сердца у ребенка 5 лет выглядят следующим образом: верхняя граница на уровне 2-го межреберья, правая – на расстоянии 1 см от правой грудинной линии, а левая – на 1 см от левой грудинной линии.
До двух лет орган у малыша находится в 2 см от грудинных линий, потом происходит его перемещение и увеличение в размерах. Также меняется и его конфигурация — из круглого шарика оно превращается в полость опуклой формы, похожую на сердце.
Причины смещения границ
Возможно смещение границ сердца у детей, которое не зависит от естественных процессов, то есть возраста, а связано с патологией. Здесь специалисты определяют не только угол смещения, но и его направление.
О чем говорит характер смещения границ сердца?
- Смещение в правую сторону говорит о кардиальных или экстракардиальных причинах – может свидетельствовать о гипертрофии правых отделов сердца (дефекте межпредсердной перегородки). Также может быть следствием пневмоторакса, хронической пневмонии, бронхиальной астмы или коклюша.
- Смещение влево – говорит о гипертрофии левого желудочка, недостаточностью митрального клапана или об увеличении правой стороны сердца также может быть следствием сепсиса, инфекционных заболеваний и правостороннего экссудативного плеврита.
- Смещение вверх – может быть причиной гипертрофии или дилятации обоих желудочков (стеноз и недостаточность митрального клапана), кардит, кардиомиопатия, фиброэластоз.
- Смещение во все стороны возникает при экссудативном плеврите, гипертиреозе и гипотиреозе.
Уточнить диагноз, полагаясь на знания о границах сердца у детей по возрасту, можно с помощью выслушивания работы органа. При этом стоит помнить, что при метеоризме, асците, опухолях наблюдается увеличение размеров абсолютной тупости, при эмфиземе легких, пневмотораксе, энтероптозе – уменьшение.
Какие нормы и отклонения в частоте сердцебиения у детей?

Оценить показатели главного органа можно по другим факторам, если границы сердца у детей в норме. В первую очередь исследуется сердцебиения малыша, то есть его частота (ЧСС). Нормальные показатели новорожденных малышей – 100–160 уд./мин, деток до 10 лет – 700-120 ударов в минуту, до 12 лет – 60–100 уд./мин.
При этом синусовая аритмия, то есть нерегулярность сердечного ритма (замедление и ускорение), для детей считается вполне нормальным явлением. Ее можно выявить с помощью ЭКГ и она не вызывает беспокойства. Врачи ориентируются на усредненные показатели сердцебиения детей в зависимости от возраста.
Нормальные показатели ЧСС детей по возрасту:
- 1 месяц – 140 уд/мин (отклонения от нормы, невызывающие беспокойства от 110 до 170 уд/мин);
- 12 месяцев – 130 уд/мин (100–170 уд/мин);
- 3 года – 105 уд/мин (85–130 уд/мин);
- 5 лет – 95 уд/мин (за отсутствием смещения границ сердца у ребенка 5 лет пульс может колебаться от 75 до 125 уд/мин);
- 8 лет – 90 уд/мин (70–115 уд/мин);
- 10 лет – 85 уд/мин (65–110 уд/мин);
- 12 лет – 80 уд/мин (60–105 уд/мин);
- 15 лет – сердцебиение почти как у взрослого человека и составляет 75 уд/мин (колебания от 55 до 110 уд/мин считаются нормальными).
Учащенное сердцебиение при его нормальном расположении может быть вызвано психоэмоциональным состоянием малыша (плачем). А вот замедленное должно насторожить. Это может свидетельствовать о врожденных проблемах, которые привели к нарушению ритма. У подростков может быть брадикардия, то есть замедление сердечного ритма. Чаще всего она наблюдается у тех, кто активно занимается спортом.
Обратиться к врачу стоит при выявлении сердечного ритма у ребенка меньше 50 уд/мин, длительных по продолжительности перебоев ритма сердца (оно должно работать без остановок) или резкого ускорения ЧСС без причины.
Что влияет на изменение частоты пульса?

Определение границ сердца у детей 5 лет (в особенности перед школой) является важным показателем, который определяет отсутствие патологий. Не менее важным критерием оценки органа является и частота пульса. Но что может привести к изменениям в ЧСС, то есть замедлить или ускорить его?
Способствовать брадикардии могут физиологические факторы: усиленная физическая нагрузка, длительный сон, охлаждение тела, прием седативных препаратов. Стоит также отметить, что она может свидетельствовать о других нарушениях: отравлении, язве, инсульте, черепно-мозговой травме, повышенном артериальном давлении, опухоли, заболевании нервной системы, сердечной недостаточности, анемии, гипертиреозе и патологии в работе сердца.
Показатели ЧСС у ребенка могут меняться по ряду причин:
- нарушения в сердечной деятельности;
- недостаток кислорода в легких;
- снижение содержания кислорода в крови и патологии органа.
Как правило, такие показатели далеки от нормы ребенка по возрасту, поэтому требуют постоянного наблюдения.
Профилактика
Нормальное сердцебиение и правильное расположение сердца в пределах нормы границ обеспечивает хорошее снабжение кровью жизненно важных органов, в первую очередь мозга. Для того чтобы защитить ребенка от проблем с сердцем существуют профилактические меры:
- Занятия спортом (около получаса в день) – это даже может быть прогулка на свежем воздухе.
- Отсутствие стрессов и перенапряжений. Избегать тех ситуаций, когда малыш может испытывать страх).
- Нормализация веса за счет рациона. Еда для ребенка должна быть разнообразной и состоять из необходимых по возрасту витаминов и минералов.
- Отдых и полноценный сон.
На хорошую работу сердца влияют такие физические нагрузки, как бег, плавание и езда на велосипеде.
Источник
Граница | Возраст детей | ||
До 2 лет | 2-6 лет | 7-12 лет | |
Относительная | |||
Правая | По правой | На 2-1 см кнутри | На 0,5-1 см кнаружи |
Верхняя | 2 ребро | 2 межреберье | 3 ребро |
Левая | 2-1 см кнаружи от | По левой | На 1 см кнутри от |
Поперечник | 6-9 | 8-12 | 9-14 |
Абсолютная | |||
Правая | Левый край грудины | ||
Верхняя | 3 ребро | 3 межреберье | 4 ребро |
Левая | По наружному | По средне-ключичной | Кнутри от |
Поперечник | 2-3 | 4 | 5-5,5 |
Для
определения правой
границы абсолютной тупости сердца
палец-плессиметр ставят на расстоянии
1—2 см от правой границы относительной
тупости параллельно правому
краю грудины и передвигают его кнутри
до появления абсолютно
тупого звука. Отметку границы делают
по краю пальца, обращенному к границе
относительной тупости.
Для
определения левой
границы абсолютной тупости палец-плессиметр
ставят параллельно левой границе сердца
в
зоне относительной тупости, несколько
кнаружи от нее, и перкутируют,
передвигая палец до появления тупого
звука. Отметку
границы наносят по наружному краю
пальца.
При
определении верхней
границы абсолютной тупости
палец-плессиметр ставят на верхнюю
границу относительной
сердечной тупости у края грудины
параллельно ребрам
и спускаются вниз до появления тупого
звука.
Границы
сердечной тупости у здоровых детей
разных возрастных
групп представлены в таблице 11.
Поперечник
сердца — это расстояние от правой до
левой границы
относительной тупости, определяемое в
сантиметрах.
У
детей первого года жизни поперечник
сердца составляет
6—9 см, у детей 2—4 лет 8—12 см, у детей
дошкольного
и школьного возраста 9—14 см.
Аускультация
сердца
у детей младшего возраста проводится
в положении лежа с разведенными и
фиксированными
(«кольцом» согнутых пальцев рук
помогающего при обследовании)
или в положении сидя с разведенными в
стороны руками ребенка.
У
детей старшего возраста аускультация
проводится в различных
положениях (стоя, лежа на спине, левом
боку).
Во
время деятельности сердца возникают
звуковые явления,
которые называются сердечными тонами.
I тон
обусловлен захлопыванием митрального
и трикуспидального
клапанов, колебаниями миокарда, начальных
отделов
аорты и легочного ствола при растяжении
их кровью, а также
колебаниями, связанными с сокращением
предсердий.
II
тон
образуется за счет колебаний, возникающих
в начале
диастолы при захлопывании полулунных
створок клапана
аорты и легочного ствола за счет колебания
стенок начальных
отделов этих сосудов.
Звучность
тонов меняется в зависимости от близости
расположения
фонендоскопа к клапанам — источникам
звукообразования.
Общепринятые
точки и порядок аускультации
Область
верхушечного толчка – выслушиваются
звуковые
явления при закрытии митрального
клапана, поскольку
колебания хорошо проводятся плотной
мышцей левого желудочка
и верхушка сердца во время систолы
ближе всего подходит
к передней грудной стенке.
2
межреберье справа у края грудины —
выслушивание звуковых
явлений с клапанов аорты, где она очень
близко подходит
к передней грудной стенке.
2
межреберье слева от грудины — выслушивание
звуковых
явлений с полулунных клапанов легочной
артерии.У
основания мечевидного отростка грудины
— выслушивание
звуковых явлений с трехстворчатого
клапана.Точка
Боткина — Эрба (место прикрепления 3—4
ребер
слева к грудине) — выслушивание звуковых
явлений с
митрального и аортального клапанов.
У
детей дошкольного возраста лучше
выслушивать сердце в
период задержки дыхания, так как
дыхательные шумы могут
мешать аускультации сердца.
При
аускультации сердца следует сначала
оценить правильность
ритма, затем звучание тонов, их соотношение
в разных
точках аускультации (I
тон следует после продолжительной
паузы сердца и совпадает с верхушечным
толчком. Пауза
между I
и II
тонами короче, чем между II
и I).
Звуковые явления
в различных точках аускультации следует
изображать графически.
У
верхушки сердца и основания мечевидного
отростка у
детей всех возрастных групп I
тон громче, чем II,
только в
первые дни жизни они почти одинаковы.
У
детей первого года жизни I
тон на аорте и легочной артерии
громче, чем II,
что объясняется низким кровяным давлением
и относительно большим просветом
сосудов. К 12— 18
месяцам сила I
и II
тонов у основания сердца сравнивается,
а с 2—3 лет начинает превалировать II
тон.
В
точке Боткина сила I
и II
тонов приблизительно одинакова.
Исследование
пульса
Учитывая
лабильность пульса у детей (при крике,
волнении он учащается на 20—100%),
рекомендуется считать его либо
в начале, либо в конце обследования, а
у детей младшего возраста и очень
беспокойных детей — во время сна.
Исследуется
пульс на лучевой, височной, сонной,
бедренной,
подколенной и артерии тыла стопы.
Пульс
на a.
radialis
следует ощупывать одновременно на обеих
руках, при отсутствии разницы в свойствах
пульса дальнейшее исследование можно
проводить на одной руке. Кисть
ребенка захватывается правой рукой
врача в области
лучезапястного сустава с тыльной
стороны. Пальпация артерии
проводится средним и указательным
пальцами правой
руки.
На
височной артерии пульс исследуется
прижатием артерии
к кости указательным и средним пальцами.
При
беспокойстве ребенка и затруднении
пальпации на руке
пульс исследуется на бедренной и
подколенной артериях
в вертикальном и горизонтальном положении
ребенка. Ощупывание проводится
указательным и средним пальцами правой
руки в паховой складке, в месте выхода
артерий из-под
пупартовой связки и в подколенной ямке.
Пальпацию
сонных артерий осуществляют мягким
надавливанием
на внутренний край грудино-ключично-сосцевидной
мышцы
на уровне перстневидного хряща гортани.
Пульс
на a.
dorsalis
pedis
определяется при горизонтальном
положении ребенка. Второй, третий и
четвертый пальцы врача
помещаются на границе дистальной и
средней трети стопы.
Характеризуются
следующие свойства
пульса:
частота,
ритм, напряжение, наполнение, форма.
Для
определения частоты пульса подсчет
ведется не менее
одной минуты. Частота пульса меняется
в зависимости от
возраста ребенка
Возраст детей | Средняя |
Новорожденные | 140—160 |
1 | 120 |
5 | 100 |
10 | 90 |
12—13 | 80—70 |
Ритмичность
пульса оценивается по равномерности
интервалов
между пульсовыми ударами. В норме пульс
ритмичен,
пульсовые волны следуют через равные
промежутки времени.
Напряжение
пульса определяется силой, которую
необходимо
применить для сдавливания пальпируемой
артерии. Различают
напряженный, или твердый (pulsus
durus),
и напряженный,
мягкий, пульс (p.
mollis).
Наполнение
пульса определяется количеством крови,
образующим
пульсовую волну. Исследуется пульс
двумя пальцами:
проксимально расположенный палец
сдавливает артерию
до исчезновения пульса, затем давление
прекращают и дистально
расположенный палец получает ощущение
наполнения
артерии кровью. Различают полный пульс
(p.
pie
nus)
— артерия имеет нормальное наполнение
-и
пустой (p.
vacuus)
— наполнение меньше обычного.
Величина
пульса определяется на основании
суммарной оценки
наполнения и напряжения пульсовой
волны. По величине
пульс делят на большой (p.
magnus)
и малый (р. рагvus).
Форма
пульса зависит от скорости изменения
давления в
артериальной системе в течение систолы
и диастолы. При ускорении
нарастания пульсовой волны пульс
приобретает как
бы скачущий характер и называется скорым
(p.
celer);
при
замедлении нарастания пульсовой волны
пульс называется
медленным (p.
tardus).
Правила измерения
АД
— Перед измерением
АД пациенту необходимо отдохнуть в
течение 5 минут.
— Измерение АД
должно проводиться в тихой, спокойной
и удобной обстановке при комфортной
температуре. Непосредственно в комнате,
где проводится измерение АД, должны
быть кушетка, стол, место для исследователя,
стул для пациента с прямой спинкой и,
по возможности, регулируемой высотой
сиденья, или приспособления для
поддержания руки пациента на уровне
сердца. Во время измерения пациент
должен сидеть, опираясь на спинку стула,
с расслабленными, не скрещенными ногами,
не менять положения и не разговаривать
на протяжении всей процедуры измерения
АД.
—
Измерение артериального давления должно
проводиться не раньше, чем через 1 час
после приема пищи, употребления кофе,
прекращения физических нагрузок,
пребывания на холоде и контрольных
работ в школе.
— Плечо
пациента должно быть освобождено от
одежды, рука должна удобно лежать на
столе (при измерении АД в положении
сидя) или на кушетке (при измерении АД
в положении лёжа), ладонью кверху. При
измерении АД на руках манжета накладывается
на 2 см выше локтевого сгиба, при этом
под манжету можно свободно подвести
палец.
— При измерении АД
на нижних конечностях ребёнок лежит на
животе, а манжета накладывается на бедро
так, чтобы нижний край манжеты был на
2-2,5 см выше подколенной ямки. Стетоскоп
прикладывается к подколенной ямке
(области подколенной артерии)
— Повторные измерения
проводятся не ранее, чем через 2-3 минуты
после полного выпускания воздуха из
манжеты.
У детей до 9
месяцев АД на нижних конечностях равно
АД на верхних конечностях. Затем, когда
ребёнок принимает вертикальное положение,
АД на нижних конечностях становится
выше на 20-30 мм.рт.ст
В
норме
АД оценивается по формулам:
До
1 года (Попов А.М.) САД=76+2n,
где n
– возраст в месяцах, ДАД составляет ½
или 2/3 от САД.
Старше 1 года:
САД=100+2n,
где n-возраст
в годах (Попов А.М.), ДАД составляет ½ или
2/3 от САД.
САД=80+2n
(Молчанов В.И.)
САД=90+2n
(Воловик А.Б.)
САД=102+0,6n,
ДАД=63+0,4n
(Волынский)
Основные критерии
изменений АД
Нормальное
АД
— средние уровни САД и ДАД не выходят за
пределы 10 и 90 центилей значений для
данного возраста и роста.
Высокое
нормальное АД
— САД и ДАД, уровень которого находится
в пределах 90-го и 95-го центилей для
соответствующего возраста и роста.
Артериальная
гипертензия
определяется как состояние, при котором
средний уровень САД и/или ДАД, рассчитанный
на основании трех отдельных измерений,
равен или превышает 95-й центиль для
соответствующего возраста и роста.
Таблица 12
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
