Непрямой массаж сердца ребенку 5 лет

Тот, кто спас одну жизнь, спас целый мир Mishnah Sanhedrin
Особенности сердечно-легочной реанимации у детей разных возрастов, рекомендованные Европейским советом по реанимации, были опубликованы в ноябре 2005 года в трех зарубежных журналах: Resuscitation, Circulation и Pediatrics.
Последовательность реанимационных мероприятий у детей в общих чертах сходна с таковой у взрослых, но при проведении мероприятий по поддержанию жизни у детей (ABC) особое внимание уделяется пунктам А и В. Если реанимация взрослых основана на факте первичности сердечной недостаточности, то у ребенка остановка сердца это финал процесса постепенного угасания физиологических функций организма, инициированного, как правило, дыхательной недостаточностью. Первичная остановка сердца очень редка, фибрилляция желудочков и тахикардия являются ее причинами менее чем в 15% случаев. Многие дети имеют относительно длинную фазу предостановки, что и определяет необходимость ранней диагностики данной фазы.
Педиатрическая реанимация слагается из двух этапов, которые представлены в виде схем-алгоритмов (рис. 1, 2).
Восстановление проходимости дыхательных путей (ДП) у пациентов с потерей сознания направлено на уменьшение обструкции, частой причиной которой является западение языка. Если тонус мышц нижней челюсти достаточный, то запрокидывание головы вызовет движение нижней челюсти вперед и откроет дыхательные пути (рис. 3).
При отсутствии достаточного тонуса, запрокидывание головы нужно сочетать с выдвижением вперед нижней челюсти (рис. 4).
Однако у детей грудного возраста существуют особенности выполнения этих манипуляций:
- не следует чрезмерно запрокидывать голову ребенка;
- не следует сжимать мягкие ткани подбородка, так как это может вызвать обструкцию дыхательных путей.
После освобождения дыхательных путей необходимо проверить, насколько эффективно дышит пациент: нужно присматриваться, прислушиваться, наблюдать за движениями его грудной клетки и живота. Часто восстановления проходимости дыхательных путей и ее поддержания бывает достаточно для того, чтобы пациент в последующем дышал эффективно.
Особенность проведения искусственной вентиляции легких у детей раннего возраста определяется тем, что маленький диаметр дыхательных путей ребенка обеспечивает большое сопротивление потоку вдыхаемого воздуха. Для минимизации повышения давления в воздухоносных путях и предупреждения перерастяжения желудка вдохи должны быть медленными, а частота дыхательных циклов определяется возрастом (табл. 1).
Достаточный объем каждого вдоха – это объем, обеспечивающий адекватные движения грудной клетки. Убедиться в адекватности дыхания, наличии кашля, движений, пульса. Если присутствуют признаки циркуляции – продолжить дыхательную поддержку, если циркуляции нет – начать непрямой массаж сердца. У детей до года, оказывающий помощь, своим ртом плотно и герметично захватывает нос и рот ребенка (рис. 5)
у старших детей реанимирующий предварительно двумя пальцами зажимает нос пациента и своим ртом накрывает его рот (рис. 6).
В детской практике остановка сердца обычно вторична по отношению к обструкции дыхательных путей, которую чаще всего вызывают инородное тело, инфекция или аллергический процесс, приводящие к отеку дыхательных путей. Очень важна дифференциальная диагностика между обструкцией дыхательных путей, вызванной инородным телом, и инфекцией. На фоне инфекции действия по удалению инородного тела опасны, так как могут привести к ненужной задержке в транспортировке и лечении пациента. У пациентов без цианоза, с адекватной вентиляцией следует стимулировать кашель, нецелесообразно использовать искусственное дыхание. Методика устранения обструкции дыхательных путей, вызванной инородным телом, зависит от возраста ребенка. Очистку пальцем верхних дыхательных путей вслепую у детей не рекомендуют использовать, так как в этот момент можно протолкнуть инородное тело глубже. Если инородное тело видно, его можно удалить, используя зажим Келли или пинцет Меджила. Надавливание на живот не рекомендуют применять у детей до года, поскольку при этом существует угроза повреждения органов брюшной полости, особенно печени. Ребенку в этом возрасте можно оказать помощь, удерживая его на руке в позиции «всадника» с головой, опущенной ниже туловища (рис. 7).
Голову ребенка поддерживают рукой вокруг нижней челюсти и грудной клетки. По спине между лопатками быстро наносят четыре удара проксимальной частью ладони. Затем ребенка укладывают на спину так, чтобы голова пострадавшего была ниже туловища в течение всего приема и выполняют четыре надавливания на грудную клетку. Если ребенок слишком крупный, чтобы поместить его на предплечье, его помещают на бедре так, чтобы голова находилась ниже туловища. После очистки дыхательных путей и восстановления их свободной проходимости при отсутствии спонтанного дыхания начинают искусственную вентиляцию легких. У детей старшего возраста или взрослых при обструкции дыхательных путей инородным телом рекомендуют использовать прием Хеймлиха – серию субдиафрагмальных надавливаний (рис. 8).
Неотложная крикотиреотомия – один из вариантов поддержания проходимости дыхательных путей у больных, которым не удается интубировать трахею. Как только дыхательные пути освобождены и выполнено два пробных дыхательных движения, необходимо установить, была ли у ребенка только остановка дыхания или одновременно была и остановка сердца – определяют пульс на крупных артериях. У детей до года пульс оценивается на плечевой артерии (рис. 9)
, т. к. короткая и широкая шея младенца делает затруднительным быстрый поиск сонной артерии. У детей старшего возраста, как и у взрослых, пульс оценивается на сонной артерии (рис. 10).
Когда у ребенка определяется пульс, но нет эффективной вентиляции, проводится только искусственное дыхание. Отсутствие пульса является показанием к проведению искусственного кровообращения с помощью закрытого массажа сердца. Закрытый массаж сердца никогда не должен выполняться без искусственной вентиляции. Рекомендуемая область сдавления грудной клетки у новорожденных и грудных детей – на ширину пальца ниже пересечения межсосковой линии и грудины. У детей до года используют две методики выполнения закрытого массажа сердца: – расположение двух или трех пальцев на груди (рис. 11);
– охватывание грудной клетки ребенка с формированием ригидной поверхности из четырех пальцев на спине и использование больших пальцев для выполнения компрессий. Амплитуда компрессий составляет примерно 1/3-1/2 от переднезаднего размера грудной клетки ребенка (табл. 2).
Если ребенок большой и три пальца не создают адекватной компрессии, то для проведения закрытого массажа сердца нужно использовать проксимальную часть ладонной поверхности кисти одной или двух рук (рис. 12).
Скорость компрессий и соотношение их к дыханию зависит от возраста ребенка (см. табл. 2). Механические приборы для компрессии грудной клетки интенсивно использовались у взрослых, но не у детей в связи с очень большим количеством осложнений.
Прекардиальный удар никогда не следует применять в педиатрической практике. У старших детей и взрослых его рассматривают как необязательный прием, когда у пациента отсутствует пульс, а дефибриллятор быстро использовать невозможно.
Читайте другие статьи по оказанию помощи детям в различных ситуациях
Источник
При остановке сердечной деятельности пациенту в неотложном порядке проводят непрямой массаж сердца для восстановления сердцебиения. У ребенка присутствует ряд особенностей (преобладание хрящевой ткани над костной, более отрицательное давление в плевральной полости и т.д.), в связи с чем техника непрямого массажа сердца у детей немного отличается. Часто реанимационные мероприятия детям проводят при перинатальных патологиях (удушье, загрязнение околоплодных вод) прямо в родильном зале.
В каких случаях необходимо выполнять непрямой массаж сердца у детей
Непрямой массаж сердца у детей является частью реанимационных мероприятий, которые стоит выполнять в условиях клинической смерти (остановка дыхания и/или сердцебиения). Его начинают проводить в том случае, когда наблюдается загрязнение околоплодных вод, ребенок не реагирует на раздражение (находится без сознания).
Показанием для реанимационных процедур являются тотальный цианоз (синюшность) кожных покровов и преждевременные роды.
В норме у ребенка сердцебиение должно быть чаще ста ударов в минуту. Закрытый массаж сердца новорожденному проводят при частоте сердечных сокращений меньше 60 ударов, после того как в течение 30 секунд ребенку проводилась искусственная вентиляция легких чистым кислородом
Особенности выполнения непрямого массажа сердца у новорожденных и детей постарше
Основная особенность, которую стоит учитывать при проведении закрытого массажа сердца у детей, – мягкая структура костной ткани из-за большого процентного содержания хрящевых волокон. Поэтому его проводят в данном случае двумя способами: либо кончиками больших пальцев одной руки, в то время как остальная часть рук поддерживает спину, либо кончиками пальцев одной руки (второго и третьего пальца, например), придерживая спину другой рукой. Подобное выполнение помогает минимально травмировать грудную клетку младенца.
Непрямой массаж сердца новорожденному проводят всегда вместе с искусственной вентиляцией легких. Важно, чтобы эти два процесса не выполнялись одновременно и при этом во время проведения искусственного дыхания руки не отводились от грудной клетки ребенка.
Глубина надавливания при проведении реанимации детям составляет 1-2 см для новорожденного ребенка, 2-4 см для ребенка постарше. Частота выполнения надавливаний составляет 150 раз в минуту для новорожденного, 120-130 движений для ребенка школьного возраста.
У детей постарше принципы реанимации сходны с теми, что проводят взрослым. Разница заключается в частоте надавливаний на грудную клетку, которая на 20-30 нажатий меньше, и более щадящем режиме выполнения (пальцы при надавливаниях не касаются грудной клетки с целью смещения центра тяжести тела реаниматора).
Методика выполнения массажа сердца у ребенка
Для проведения реанимационных мероприятий пациент укладывается в горизонтальное положение, под нижний конец тела подкладывается что-то для улучшения притока крови. Реаниматор кладет свою руку на нижнюю треть грудины ребенка, что соответствует линии между сосками. Также можно отмерить два поперечных пальца над мечевидным отростком. Вторая рука кладется под прямым углом над ведущей. Нажатия совершаются резко, целью их является компрессия грудной полости на одну треть от исходного размера. Важным моментом является работа не руками, а весом собственного тела.
Оказание неотложной помощи младенцу выполняется сугубо пальцами реаниматора с поддержанием спины ребенку. Алгоритм непрямого массажа сердца новорожденному требует, чтобы к данной процедуре приступали только в случае неэффективной легочной реанимации на протяжении 30 секунд.
Минимальная частота, при которой сердечная реанимация у новорожденного считается эффективной, составляет 90 нажатий в минуту (это соответствует трем надавливаниям за две секунды после одного вдоха). Результат существенно улучшается при увеличении частоты надавливания до 150 нажатий в минуту, поскольку американские протоколы советуют проводить непрямой массаж с максимально возможной для реаниматора частотой.
Оценка эффективности проведения закрытого массажа сердца у ребенка
Успешно проведенным считается реанимационное мероприятие, после которого на сонной и/или бедренной артерии визуализируется пульс, а также наступает сужение расширенных зрачков. Наличие пульсовой волны говорит о восстановлении сердцебиения, достаточного для создания давления в кровеносном русле. Сужение зрачка свидетельствует о наличии базовых рефлексов, которые замыкаются на уровне продолговатого мозга.
Непрямой массаж сердца ребенку проводят только в том случае, когда длительность клинической смерти не превышает пяти минут, и заканчивают, если не удается восстановить спонтанное дыхание и сердцебиение в течение 10 минут
Основные принципы выполнения непрямого массажа сердца у взрослых
Проведения реанимационных мероприятий у взрослых регламентируется протоколом ABC. Данное положение указывает строгий порядок оказания помощи, в который входит восстановление проходимости дыхательных путей искусственным дыханием и непрямым массажем сердца. По последним данным, после восстановления дыхательных путей при выполнении более ста нажатий в минуту на грудную клетку, сохраняя необходимую глубину компрессии, можно не выполнять искусственное дыхание.
Массаж выполняется нажатием расположенных под прямым углом друг к другу рук на нижнюю треть грудины.
Ребенок не дышит. Первая помощь: массаж сердца: Видео
[rBlock name=after_video return=1]
[rBlock name=after_sharing return=1]
[rBlock name=after_text return=1]
Источник
Первенец.ру
→
Детское здоровье
→
Помощь больному малышу
→ Реанимация ребёнка
При возникновении таких ситуаций, когда ребёнок не дышит и у него отсутствует пульс, Вы должны знать, как оказать ему первую помощь. Всегда срочно вызывайте скорую помощь!
Зафиксируйте время наступления клинической смерти, и сообщите затем врачу, это поможет более точно определить объём необходимых лечебных мероприятий.
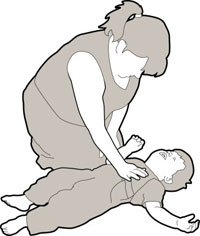
Если ребёнок не дышит
Очень маленькому ребёнку, в возрасте до 1 года, искусственное дыхание можно проводить, захватывая сразу рот и нос. Ребёнку старшего возраста искусственное дыхание проводится изо рта в рот.
- положите ребёнка на спину на твёрдую поверхность
- освободите дыхательные пути платком или куском чистой материи от слюны, остатков пищи и т. д.
- рукой разогните шею ребёнка, чтобы голова немного откинулась назад, под шею можно что-то подложить, например, плотно свёрнутую небольшую одежду или полотенце, в этом случае одна Ваша рука будет лежать на лбу ребёнка и закрывать при необходимости нос, а другая на подбородке. Шею не разгибают при подозрении на травму шейного отдела позвоночника(падение с высоты, ныряние, авария).
- нажмите на подбородок вниз, чтобы ребёнок открыл рот, выдвините подбородок максимально вперёд и вверх, чтоб предупредить западение языка, а если это сделать невозможно проводите дыхание через нос.
- ребёнку старшего возраста зажмите нос
- сделайте вдох и плотно приложите свой рот ко рту ребёнка
- медленно выдохните, как только грудная клетка ребёнка приподнимется, выдох прекращается (т.к. ваш объём лёгких больше чем ребёнка)
- освободите рот и сделайте новый вдох, за это время ребёнок непроизвольно выдохнет
- делайте искусственное дыхание с частотой 20 вдохов в минуту ребёнку старшего возраста и с частотой 30 вдохов маленькому ребёнку
Если вы проводите искусственное дыхание очень маленькому ребёнку, проводите выдох особенно осторожно, не выдыхайте до конца, чтобы не повредить лёгкие малыша. Обратите внимание, поднимается ли грудная клетка у ребёнка во время Вашего выдоха. Если грудная клетка не поднимается, слегка увеличьте силу выдоха.
Если нет пульса
Если нет дыхания и пульса, проводите искусственное дыхание одновременно с закрытым массажем сердца.
- делаем 3-4 вдоха.
- если ребёнок грудного возраста поместите указательный и средней палец одной руки на ширину одного пальца ниже линии сосков, ребёнок должен находиться на твёрдой поверхности
- проводите пять нажатий на глубину 1-2 см, после чего делайте один вдох, затем опять пять нажатий и т. д. Частота нажатий 100 раз в минуту.
- если ребёнок от 1 до 7 лет расположите нижнюю часть своей ладони в нижней трети грудины, проводите пять нажатий на глубину 2-3 см и один вдох, скорость нажатий приблизительно должна быть 80-100 раз в минуту
- если ребёнок старше 10 лет, то массаж сердца проводится обеими кистями выпрямленных рук, расположенных в нижней трети грудины,сила нажима 4-5 см. Частота 80 в минуту.
Если обе процедуры выполняет один и тот же человек, то можно сделать два вдувания подряд, а затем 10-12 нажатий на грудную клетку. Эффективность оценивается через 1 минуту от начала реанимации, а затем каждые 2-3 мин. до приезда скорой.
Реанимацию следует прекратить при появлении регулярных самостоятельных дыхательных движений и пульса.
Особенности проведения непрямого массажа сердца для детей разного возраста
Возраст | Рука | Точка нажатия | Глубина нажатия | Частота | Соотношение вдох/нажатие |
Дети до года | 2 пальца | 1 поперечный палец ниже сосковой линии | 1,5 – 2 см | >120 | 1/5 |
Дети 1-7 лет | 1 рука | 2 поперечных пальца вверх от прикрепления мечевидного отростка | 3 – 4 см | 100-200 | /5 |
Дети старше 7 лет | 2 руки | 2 поперечных пальца вверх от прикрепления мечевидного отростка | 4 – 5 см | 80-100 | 2/15 |
 Редактор статьи Коваль Анастасия Андреевна,
Редактор статьи Коваль Анастасия Андреевна,
врач-педиатр, закончила Кировский Государственный Медицинский Институт, мама со стажем
Корректор: Астарова Р. Н.
Дата публикации: 25.04.2011
Дата обновления: 21.03.2015
Перепечатка без активной ссылки запрещена!

Источник
| Этапы | Обоснования |
| Уложить ребенка спиной на ровную твердую поверхность и расположиться справа от него. | Условия, необходимые для достижения максимального эффекта реанимационных мероприятий. |
| Поместить часть руки на нижнюю треть грудины, но не на мечевидный отросток: новорожденному –ладонную поверхность первой фаланги большого пальца, остальные пальцы поместить под спину малыша. ребенку от 1 до 12 месяцев-указательный и средний пальцы. ребенку 1-7 лет-проксимальную часть кисти(а не пальцы) ребенку старше 7 лет-обе руки, сложенные крест на крест | Обеспечение необходимой площади давления. Мечевидный отросток можно сломать. |
| Надавить на грудную клетку вниз так, что она переместилась вглубь на: 1)1-1,5 см у новорожденного. 2)1-2,5 см у грудного ребенка. 3)3-3,5 см у ребенка старшего возраста. | Слабое давление на грудную клетку не обеспечивает полного прохождения крови по кругам кровообращения в фазу искусственной систолы, сильное давление может привести к переломам ребер, грудины. |
| Уменьшить давление на грудную клетку, позволяя ей вернуться в исходное положение. | Обеспечение искусственной диастолы. |
| При проведение непрямого массажа сердца в сочетании с проведением искусственного дыхания -вдох и нажатия на грудную клетку проводить в соотношении 1:3 у новорожденных (частота компрессиий 120 в мин.), у остальных детей 2:15 (частота компрессий 110 в мин) | Обеспечение оптимального соотношения ЧДД и числа сердечных сокращений. |
Задание 10.
Вы фельдшер школы. В школе карантин по кори.
Задание: продемонстрируйте технику проведения вакцинации кори. Назовите сроки вакцинации, ревакцинации.
Ответ 10.
Техника проведения вакцинации кори
Цель: профилактика кори.
Оснащение:
— живая коревая вакцина «Приорикс» — 1 доза во флаконе.
— стерильный столик с ватными шариками, салфетками, пинцетом
— 70% этиловый спирт
— мензурка для помещения вакцины
— светозащитный конус из черной бумаги
— шприцы 1 мл, иглы для подкожных инъекций
— чистые перчатки
— стерильный лоток для оснащения
— лоток с дезраствором для использованного материала
— лоток с дезраствором для замачивания шприцев
Обязательные условия:
—выполняя вакцинацию необходимо соблюдать основные принципы иммунопрофилактики
— все живые вакцины нуждаются в строгом соблюдении «холодовой цепи», разрушаются под действием тепла, света, спирта.
— поле перед инъекцией обрабатывается антисептиком и дается 30 секунд на испарение,
— после инъекции на место инъекции прикладывается сухой ватный шарик
— разведенная вакцина должна вводиться немедленно
— если во флаконе 2 или 5 доз, прикрыть флакон темным колпаком и поместить в холодильник (использовать в ближайший час)
| Этапы | Обоснование |
Подготовка к процедуре | |
| Организовать выполнение 1-4 принципов иммунопрофилактики | Профилактика поствакцинальных осложнений |
| Объяснить маме цель и ход проведения процедуры, получить согласие | Обеспечение права на информацию |
| Подготовить необходимое оснащение | Обеспечение четкости и быстроты процедуры |
| Достать из холодильника вакцину, проверить наличие этикетки, срок годности, целость ампулы, внешний вид препарата. | Принцип проверки вакцины перед употреблением |
| Вымыть и осушить руки, надеть перчатки | Обеспечение инфекционной безопасности |
Выполнение процедуры | |
| Достать из упаковки ампулу с растворителем, прочитать надпись на ампуле | Применяется растворитель той же фирмы, что и вакцина |
| Шейку ампулы надрезать наждачным диском, отломить, протереть ватным шариком смоченным антисептиком. Сбросить ватный шарик в лоток. | Обеспечивается профилактика инфицирования во время инъекции |
| Накрыть стерильной салфеткой. Ампулу поставить в мензурку. | Предотвращение падения ампулы |
| Протереть крышку флакона с вакциной ( 1 доза) ватным шариком, смоченным антисептиком, дать 30 секунд на испарение антисептика. | Живые вакцины разрушаются под действием антисептиков. |
| Вскрыть упаковку шприца. Надеть на него иглу с колпачком, зафиксировать иглу на канюле, снять с иглы колпачок | Предупреждение падения иглы во время работы |
| Взять ампулу с растворителем и набрать его в шприц в количестве 0,5мл. Ввести растворитель во флакон с вакциной. Перемешать вакцину возвратно-поступательными движениями поршня в шприце. | Для равномерного растворения вакцины |
| Набрать в шприц 0.5 мл препарата(пустой флакон сбросить в дезраствор) | Строгий учет вакцины |
| Сменить иглу. Взять пинцетом со стерильного столика салфетку и выпустить в нее воздух из шприца (сбросить салфетку в емкость с дезраствором), положить шприц в стерильный лоток | Предупреждение попадания вакцины в окружающую среду |
| Надеть перчатки. Обработать двумя шариками смоченными антисептиком кожу плеча на границе средней и нижней трети, дать 30 секунд на испарение антисептика. Можно вводить вакцину в область нижнего угла лопатки. | Обеззараживание инъекционного поля |
| Захватить кожу в месте инъекции в складку и ввести иглу под углом 45 градусов. Не меняя руки, ввести лекарство. | Вакцина вводится внутрикожно. |
| Прижать сухой ватный шарик к месту инъекции и быстро извлечь иглу. | Профилактика развития постинъекционного абсцесса |
Завершение процедуры | |
| Сбросить ватный шарик и шприц в лоток с дезраствором | Обеспечение инфекционной безопасности |
| Снять перчатки и сбросить их в дезраствор | Все, что касалось вакцины, должно быть обеззаражено |
| Провести регистрацию проведенной прививки в журнал профпрививок, историю развития ребенка (ф.112), карту профилактических прививок(ф.63). Организовать наблюдать за ребенком не менее 30 минут после проведения прививки. Дать советы по уходу. Провести учет поствакцинальных осложнений | Четкая регистрация введенной вакцины, учет поствакцинальных осложнений |
Примечание:
Формы выпуска вакцины: 1, 2, 5 доз во флаконе и растворитель — вода для инъекции.
Вакцина против кори, краснухи, паротита – тривакцина («Тримовакс»).Форма выпуска: упаковка с флаконом, содержащим 1 дозу лиофилизированной вакцины + 1 шприц с растворителем.
Задание №11
Вы медсестра прививочного кабинета детской поликлиники.
Задание: продемонстрируйте технику проведения прививки АКДС ребенку 3 месяцев. Назовите сроки вакцинации, ревакцинации.
Ответ 11.
Введение АКДС вакцины
Цель: профилактика коклюша, дифтерии, столбняка.
Оснащение:
Вакцина АКДС
Стерильный столик с ватными шариками, салфетками, пинцетом
Шприц 1 мл (или 2 мл), иглы
Спирт 70%
Лоток для оснащения
Лоток для использованного материала
| Этапы | Обоснование |
| Организовать выполнение 1-4 принципов иммунопрофилактики | Профилактика поствакцинальных осложнений |
| Подготовить необходимое оснащение | Обеспечение четкости и быстроты процедуры |
| Вымыть и осушить руки, надеть перчатки | Обеспечение инфекционной безопасности |
| Достать из упаковки ампулу с вакциной, протереть шейку ампулы ватным шариком со спиртом, надрезать наждачным диском и обломить | Обеспечивается профилактика инфицирования во время инъекции |
| Накрыть стерильной салфеткой и надломить | Вскрытие ампулы с использованием салфетки предупреждает попадание вакцины в окружающую среду |
| Ампулу поставить в мензурку | Предотвращение падения ампулы и, следовательно, предотвращение попадания вакцины в окружающую среду |
| Вскрыть упаковку шприца | |
| Надеть на него иглу с колпачком, зафиксировать иглу на канюле, снять с иглы колпачок | Предупреждение падения иглы во время работы |
| Взять ампулу с АКДС-вакциной и набрать шприц 0.5 мл препарата(пустую ампулу сбросить в дезраствор) | Строгий учет вакцины |
| Взять пинцетом со стерильного столика салфетку и выпустить в нее воздух из шприца (сбросить салфетку в емкость с дезраствором),положить шприц внутрь стерильного столика или в стерильный лоток | Предупреждение попадания вакцины в окружающую среду |
| Надеть чистые перчатки. Обработать двумя шариками со спиртом кожу переднебоковой поверхности бедра. | Обеззараживание инъекционного поля |
| Ввести вакцину внутримышечно | |
| Извлечь иглу, обработать место инъекции ватным шариком, оставленным в руке после обработки инъекционного поля | Профилактика развития постинъекционного абсцесса |
| Сбросить ватный шарик и шприц в лоток с дезраствором | Обеспечение инфекционной безопасности |
| Снять перчатки и сбросить их в дезраствор | Все, что касалось вакцины, должно быть обеззоражено |
| Организовать выполнение 6-7 принципов иммунопрофилактики | Четкая регистрация введенной вакцины, учет поствакцинальных осложнений |
Задача №12
Вы работаете в стационаре. Под вашим наблюдением находится ребенок 3 месяцев. Диагноз: кандидозный стоматит.
Задание: продемонстрируйте технику проведения обработки полости рта при кандидозном стоматите.
Ответ 12.
Источник
