Менингококковый менингит ребенку 2 года
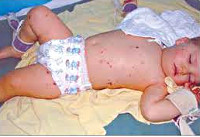
Менингококковая инфекция, без сомнения, является одним из самых опасных инфекционных заболеваний у детей. Несмотря на все достижения современной медицины, достаточно часто случается гибель маленьких пациентов от этого заболевания. Начинается оно в большинстве случаев как обыкновенное ОРВИ, но уже в течение нескольких часов состояние ребенка прогрессивно ухудшается, нарастает специфическая симптоматика, приводя родителей в полную растерянность. Драгоценное время уходит, а запоздалая госпитализация нередко не может компенсировать уже упущенные возможности.
Возбудитель инфекции
Возбудителем данного заболевания является менингококк. Существует 12 серогрупп этой бактерии. Тяжелые формы инфекции вызывают 6 из них (A, B, C, W, Y и X). В России наиболее распространен серотип А. Данный микроб очень хитер: он имеет защитную полисахаридную капсулу, которая окружает его и предохраняет от воздействия иммунной системы человека. Особенно опасна встреча с данным микробом детям до 5 лет. Новорожденные и дети до 3 месяцев, находящиеся исключительно на грудном вскармливании, подвержены заболеванию меньше, так как они защищены материнскими антителами, попадающими к ним через молоко.
Причины
Менингококковая инфекция поражает детей в определенные сезоны, чаще зимой и осенью. При этом каждые 10-15 лет происходят массовые вспышки заболеваемости. Причина вспышек в том, что менингококк с годами мутирует (изменяется), а коллективный иммунитет не успевает приспособиться к его видоизмененной форме.
Инфекция передается только воздушно-капельным путем от человека к человеку, проникая через слизистую верхних дыхательных путей. Источником инфекции может быть как больной любой формой инфекцией, так и ее здоровый носитель. Дети до 3 лет никогда не бывают просто носителями инфекции, они могут только заразиться и переболеть обычно генерализованной формой инфекции.
Наиболее часто распространение инфекции происходит в местах большого скопления людей, преимущественно в детских коллективах (сады, школы, группы развития, оздоровительные лагеря, детские медицинские учреждения).
Носителями или больными, переносящими менингококковый назофарингит (не угрожающая жизни локальная форма инфекции), часто являются пожилые люди. Они могут даже не подозревать об имеющимся у них опасном микробе. Так достаточно часты случаи заболевания маленьких детей генерализованными формами инфекции после посещения и обильных поцелуев у бабушек и дедушек. обладая информацией об этом факте, родители должны пресекать близкие контакты в виде обильных поцелуев в лицо пожилых родственников с детьми первых 5 лет жизни.
В открытом пространстве инфекция долго не живет, поскольку боится:
- солнечных лучей;
- сухой среды;
- холода;
- высоких температур (выше 50 по цельсию).
Во всех этих случаях она просто погибает.
Формы заболевания и симптомы.
Инкубационный период — время от попадания инфекции в организм до появления первых клинических симптомов — составляет от 2 до 10 дней. В среднем, 4 — 5 дней.
В зависимости от возраста ребенка, состояния его иммунной системы и наличия/отсутствия сопутствующих заболеваний может развиться локализованная или генерализованная форма болезни.
К локализованным формам относятся:
Бессимптомное носительство: менингококк остается на слизистой, размножается и периодически выделяется во внешнюю среду. Сам пациент не болеет, но является заразным для окружающих.
- Острый менингококковый назофарингит: воспаление ограничивается слизистой носоглотки.
Развиваются они в случае, если защитные силы организма справляются с инфекцией, и она не попадает в кровь. Чаще такими формами болеют старшие дети и подростки с хорошим иммунитетом.
К генерализованным формам относятся:
- Менингит
- Менингоэнцефалит
- Менингококковый сепсис — заражение крови (менингококцемия).
Развиваются они, если возбудителю удается преодолеть местную иммунную защиту на слизистых оболочках носоглотки, и он попадает в кровь. С током крови и по лимфатическим сосудам бактерии разносятся по организму, проникают в кожу, почки, надпочечники, легкие, оболочки головного мозга, в сердце. Размножение и гибель менингококков приводит к выбросу эндотоксина — токсичного продукта распада бактерий, который разрушает стенки сосудов, приводя к образованию кровоизлияний на коже и слизистых оболочках. Первоначально они напоминают сыпь — красноватые точки на коже или слизистых полости рта, носоглотки, иногда глаз, а затем принимают типичный вид кровоизлияний, не исчезающих при надавливании, склонных к слиянию, приводящих к формированию участков некроза кожи.
Этот же бактериальный токсин приводит к развитию отека мозга и обширным кровоизлияниям во внутренние органы.
Существуют также смешанные ( сочетание, например, менингита и сепсиса) и редкие формы (менингококковый полиартрит, менингококковая пневмония, перикардит, иридоциклит и др.)
Клиническая картина
Клиническая картина определяется формой заболевания. Локализованный формы отличаются легким, среднетяжелым или даже бессимптомным течением. Генерализованные — практически всегда тяжелое или крайнетяжелое состояние.
Носительство протекает без жалоб, возбудитель обнаруживается только при лабораторном обследовании.
Острый менингококковый назофарингит практически не отличим от ОРВИ (повышение температуры, слабость, головная боль, сонливость, насморк со слизисто-гнойным отделяемым, боли в горле при глотании). Он может закончиться выздоровлением, переходом в носительство или стать причиной развития генерализованных форм заболевания. Появление даже единичных геморрагических высыпаний свидетельствует от генерализации процесса даже при хорошем самочувствии ребенка и требует немедленной госпитализации машиной скорой помощи в инфекционный стационар.
Если заболевание принимает генерализованную форму, то симптоматика меняется. Заболевание развивается крайне быстро. Причем, чем младше ребенок, тем меньше времени есть у медиков на то, чтобы оказать ему помощь.
При менингокоцемии (сепсисе) наиважнейшим симптомом является характерная сыпь в виде пятен сине-багровой окраски, не исчезающих при надавливании, быстро распространяющихся по всему телу и имеющих склонность к слиянию. Эти пятно есть ничто иное, как кровоизлияние. Причем такая сыпь в некоторых случаях может быть первым и единственным признаком инфекции — остальные симптомы попросту не успевают развиться, и ребенок погибает от тяжелейшего инфекционно-токсического шока, причем температура тела может быть даже пониженной
Именно поэтому при обнаружении даже единичного элемента подобного характера даже на фоне хорошего самочувствия ребенка необходимо немедленно вызывать скорую помощь. Менингококковая инфекция — это повод к помещению ребенка в условия реанимации.
Тоже самое касается и различного рода кровотечений, в том числе, и носовых, развившихся у заболевшего ребенка. Любой больной ребенок, переносящий ОРВИ, с кровотечением должен быть немедленно обследован для исключения менингококковой инфекции.
Менингококовый менингит и менингоэнцефалит отличается тяжелым течением в сравнении с вирусными менингитами. Заболевание также развивается крайне быстро. Порой, одних суток достаточно, чтобы получить развернутую клиническую картину.
К симптомам менингита относятся:
- тошнота и отвращение к еде;
- рвота, не связанная с приемом пищи и не приносящая облегчения;
- фебрильная лихорадка
- ничем не купируемая головная боль
- обезвоживание и постоянное чувство жажды;
- свето- и звукобоязнь;
- дезориентация;
- галлюцинации;
- сильная головная боль;
- вынужденная поза — поза «легавой собаки» ( ребенок может лежать с запрокинутой головой и подтянутыми ногами, сильно плакать при попытке изменить положение)
- могут присоединятся судороги и учащение дыхания, связанное с вовлечением в патологический процесс дыхательного центра
- при вовлечении в процесс сосудистого центра развивается брадикардия. Таким образом, наблюдается парадоксальная реакция: замедление ЧСС при повышении температуры тела
При любых подозрениях на менингококковую инфекцию нужно сразу же вызвать скорую помощь.
Диагностика
Менингококковая инфекция у детей проблематично диагностируется из-за схожести начальных симптомов с другими заболеваниями.
Самым информативным методом диагностики считается взятие пробы ликвора (спинномозговой жидкости). После пункции образец исследуют с помощью ряда анализов. В нормальном состоянии ликвор прозрачный, бесцветный, как вода. При поражении инфекцией он мутнеет. Другие показатели ликвора, указывающие на менингококк:
- повышенное содержание белка;
- пониженное содержание глюкозы;
- наличие бактерий менингококка;
- наличие гноя.
Кроме ликвора исследуют кровь, мочу и слизь из носоглотки. В качестве дополнительных методов диагностики используют НСГ (УЗИ головного мозга у младенцев, КТ, ЭЭГ). Лечением занимаются инфекционисты, неврологи, кардиологи, реаниматологи.
Визуально врач может предварительно диагностировать менингококковую инфекцию по характерным высыпаниям на теле ребенка и определить степень тяжести, чтобы правильно выбрать тактику лечения на догоспитальном этапе и этапе транспортировки ребенка в медучреждение.
Лечение
Крайне важно как можно раньше поставить предварительный диагноз и начать лечение на догоспитальном этапе. Ребенку с подозрением на менингококковую инфекцию немедленно (еще дома) вводится антибиотик, подходящий для борьбы с грамм «-» микроорганизмами, и максимально разрешенная для данного возраста доза глюкокртикостероидных гормонов. Далее, ребенок транспортируется строго в лежачем положении в машине скорой помощи (не папа везет!!!) в инфекционный стационар. Ребенка несут на носилках, а не он идет своими ногами по лестнице, даже при хорошем самочувствие, так как инфекционно-токсический шок может развиться стремительно.
Для лечения менингококковой инфекции применяют следующие группы препаратов:
- глюкокортикоиды;
- антибиотики, к которым чувствителен возбудитель;
- мочегонные средства;
- противосудорожные;
- медикаменты, повышающие давление;
- препараты для поддержания сердечной деятельности
- препараты, предотвращающие образование тромбов
- витамины;
- иммуномодуляторы.
Проводится мощнейшая дезинтоксикационная терапия.
Когда состояние стабилизируется, врач назначает следующие препараты:
- поливитамины;
- ноотропные препараты;
- средства, улучшающие микроциркуляцию
Для реабилитационного периода подходят различные физиотерапевтические процедуры, например, УВЧ, магнитотерапия, электрофорез, массаж.
Питание во время лечения также играет роль. Нельзя заставлять малыша насильно есть. Пища должна быть сбалансированной, есть нужно небольшими порциями по 5-6 раз в день.
Последствия и осложнения
Менингококк может вызвать ряд серьезнейших осложнений.
К осложнениям острого периода заболевания относятся:
- отек легких;
- токсический шок;
- отек головного мозга;
- острая сердечная недостаточность;
- почечная недостаточность;
- острый отек и набухание головного мозга
- эпендиматит (поражение оболочки, выстилающей желудочки мозга)
К последствиям перенесенного заболевания относятся:
- задержка развития;
- церебрастенический синдром (быстрая утомляемость, ухудшение памяти, снижение познавательной активности);
- неврозоподобные состояния (навязчивые движения, заикания, страхи, головные боли, нарушения сна, головокружения, чрезмерная возбудимость);
- эпилептиформные припадки;
- стойкая очаговая неврологическая симптоматика
Избежать последствий можно при своевременном лечении.
Если ребенок перенес менингококковую инфекцию, то у него вырабатывается стойкий иммунитет. После полного выздоровления малыша его должны осмотреть педиатр и невролог и дать свое заключение. Примерно через месяц после полного излечения ребенка допускают в учебные учреждения. После перенесенной инфекции необходимо наблюдаться у специалистов.
Профилактика
Предотвратить заболевание менингококковым менингитом можно, если сделать прививку. Это не обязательная вакцина и делается она по личному желанию. Однако ее необходимо сделать, если в окружении ребенка кто-то уже болеет менингитом, либо если планируется поездка в страны, где эта болезнь распространена.
Уже заболевшие должны быть помещены в специальные отдельные палаты в инфекционном отделении больницы. Если у ребенка назофарингит, он также должен пребывать на карантине, но можно обойтись домашними условиями.
Чтобы не заразиться менингококком, нужно придерживаться простых мер профилактики:
- избегать мест массового скопления людей в период вспышки менингита;
- укреплять иммунитет;
- следить за гигиеной.
В детских садах должна чаще проводиться влажная уборка. Если больной ребенок находится дома, необходимо чаще проветривать помещение, а также кипятить его одежду и постельное белье, посуду также нужно ополаскивать в кипятке.
Читайте также: как проявляется свинка у ребенка
Источник
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Менингит у детей
Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация менингита у детей
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит — изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность — при менингококковой, дыхательная недостаточность — при пневмококковой, тяжелая диарея — при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
Наиболее типичным для менингита у детей является менингеальный синдром. Ребенок лежит на боку, с запрокинутой головой; руками, согнутыми в локтях и ногами, согнутыми в тазобедренных суставах («поза взведенного курка»). Отмечается повышенная чувствительность к различным раздражителям: гиперестезия, блефароспазм, гиперакузия. Характерным признаком служит ригидность затылочных мышц (невозможность прижать подбородок ребенка к грудной клетке из-за напряжения затылочных мышц). Вследствие повышенного внутричерепного давления у грудных детей отмечается напряжение и выбухание большого родничка, выраженная венозная сеть на голове и веках; при перкуссии черепа возникает звук «спелого арбуза». К характерным для менингита у детей оболочечным знакам относятся симптомы Кернига, Брудзинского, Лессажа, Мондонези, Бехтерева.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения — пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Источник
