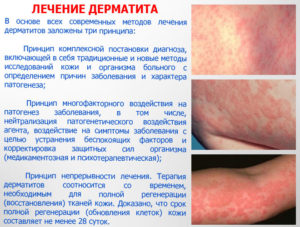
Красные пятна под коленками у ребенка 2 года
Когда у младенца появляются красные пятна на ногах, возможно у ребенка дерматит под коленками. Это проявление обостренной реакции иммунной системы на внешние раздражители. Довольно часто раздражение вызывает зуд, из-за чего малыш может расчесывать покраснение или плакать от дискомфорта. Из-за того, что это хроническое заболевание, родителям необходимо точно знать, чем оно вызвано и как его лечить.
Причины дерматита
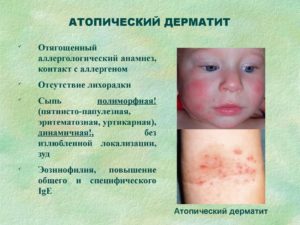
Атопический дерматит
Атопический дерматит (диатез, нейродермит) представляет собой хроническое заболевание, которое вызвано наследственными факторами.
Появляется у людей, родители которых были склонны к аллергическому риниту или поллинозу. Также одним из факторов риска является частая бронхиальная астма у родственников.
Нейродермит проявляет себя в виде сильного зуда, покраснений или высыпаний, которые на фото выглядят плоскими. Анализы показывают заметно увеличенный иммуноглобулин.
Когда у ребенка диагностирован атопический дерматит, то важно знать что это хроническое заболевание кожи. В основном оно появляется из-за генетической предрасположенности.
Если у родственников присутствуют врожденные аллергии или бронхиальная астма, то это означает, что младенец может также быть носителем чувствительной иммунной системы.
Основные причины:
- пыльца растений;
- шерсть животных (любых или же определенного вида);
- домашняя пыль;
- табачный дым;
- стрессовые ситуации;
- лактоза;
- каши;
- стиральный порошок;
- вода;
- гигиенические средства.
Аллерген легко выявить, ведь после него область покраснения под коленками у грудничка усиливаются. Также, если вовремя не убрать из окружения возбудитель, то раздражение будет распространяться. Но лучше всего сдать специальные анализы, которые помогут точно выявить аллерген.
Симптомы заболевания
Признаки заболевания носят эпизодический характер, и могут полностью пропасть, когда исчез контакт с раздражителем. Но важно помнить, что при попадании аллергена на кожу или в дыхательные пути, иммунная система атакует его, что снова вызывает внешние симптомы.
Признаки атопического дерматита:
- локализованная сухость кожи;
- местная отечность;
- крапивница;
- красные пятна на коже;
- шелушение;
- нарастающий зуд.
Локализация проявлений атопического дерматита зависит от возраста. Это происходит потому, что кровеносная система перераспределяет кровь в зависимости от того, как растет тело.
Где чаще всего появляется сыпь:
- У младенцев чаще всего сыпь появляется на голове, из-за того, что почти 60% питательных веществ идет на строительство мозга (за первый год он увеличивается в 2–2,5 раза).
- Раздражение под коленками у ребенка появляется чаще всего в дошкольном возрасте. Также страдают от дерматита и локти.
- У ребенка школьного возраста большинство покраснений появляется на голенях и предплечьях, в тех местах, где проходят вены.
- Но важно помнить, что каждый организм индивидуален, и заболевание может проявиться во всех перечисленных областях. Иногда оно отмечается на шее или паховой области, там, где находятся крупные артерии.
В каком возрасте появляется
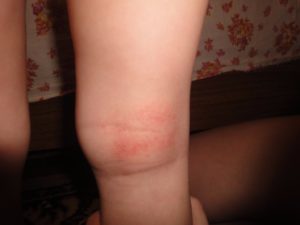
Красные пятна на коленях у ребенка
Из-за того, что атопический дерматит вызван генетическими факторами, то его не регистрируют во взрослом возрасте. Чаще всего первые признаки появляются в младенческом возрасте, и составляют порядка 65% от тех, кто предрасположен к данному заболеванию. К 5 годам этот показатель доходит до 90% детей.
Если у ребенка проявилась болезнь в первый год жизни, то существует вероятность что она пройдет еще до 4 лет. Но большинство носителей перерастают данное заболевание только в подростковом возрасте.
Ведь тогда все системы организма подвергаются большим гормональным всплескам. Такие стрессовые состояния помогают иммунной системе начать реагировать правильно.
Но примерно 5-10% детей, у которых был диагностирован атопический дерматит, будут страдать от него всю жизнь.
Как избежать обострения
Когда у ребенка красные шершавые пятна под коленками, необходимо принять меры, устраняющие раздражитель. Если же внешнего фактора нет, а заболевание носит внутренний характер, то такие меры помогут ускорить выздоровление.
Что нужно сделать:
- Удалить из окружения малыша вещи, содержащие синтетические волокна. Лучше всего кожа ребенка реагирует на хлопковые вещи.
- Для купания использовать специальные средства, которые не содержат компонентов способных вызывать аллергию.
- Заменить стиральный порошок на гипоаллергенный, без отдушек и красителей. Лучше всего выбирать средство, придуманное специально для детей, или используемое для нежных тканей. И также следует отказаться от кондиционеров или других веществ.
- Использовать специальные увлажняющие мази (эмоленты). При этом стоит выбирать средства без красителей и ароматизаторов. Сначала кожу ребенка очищают водой с мылом, или специальной салфеткой, после чего наносят небольшое количество увлажняющего крема, слегка втирая. Кожа должна быть хорошо смазана, но при этом нельзя использовать слишком много средства, иначе может появляться опрелость.
- Доктор Комаровский считает, что одной из причин может быть хлор в водопроводной воде. Поэтому нужно ограничить принятие водных процедур, ребенок не должен находиться в воде дольше 10 минут. А также важно следить, чтобы вода была 27-28 градусов.
- Для того чтобы не появилась вторичная инфекция, необходимо предотвратить расчесывание зудящих областей. Требуется аккуратно обрезать ногти, так чтобы не было острых краев.
Кроме этого, важно проконсультироваться с участковым педиатром, о причинах подобного покраснения. Это поможет исключить инфекционные или грибковые факторы, и сосредоточиться только на лечении дерматита.
Лечебные средства
Когда у грудничка под коленками появилась краснота, важно помнить что лекарственные препараты можно применять только по назначению врача. Кожа у младенцев очень нежная и тонкая, а значит все вещества, попадающие на нее, проникают в организм. А при самостоятельном лечении невозможно точно рассчитать, дозу лекарства, что может вызывать аллергическую реакцию или отравление.
Виды лекарств:
- Мази местного применения, которые облегчают дискомфорт и смягчают кожу.
- Пероральные препараты, в виде таблеток или сиропов, которые помогают организму справиться с проблемой, вызвавшей покраснение.
Даже средства, назначенные педиатром, требуют детального изучения. Прежде чем дать препарат ребенку, необходимо изучить дозировку, выяснить какие существуют противопоказания, и что за побочные эффекты могут возникнуть. Это важно сделать для того, чтобы при нештатных ситуациях знать причину странного поведения малыша. Такая внимательность поможет скорректировать лечение.
Препараты, отпускаемые без рецепта:
- Лекарства с топическими стероидами, облегчают внешнее проявление болезни.
- Местные лекарства с антигистаминным эффектом, хорошо действуют при сухой или зудящей коже. Имеют минимальный список побочных эффектов. Но важно выбирать лекарственные средства, не содержащие этанол, ведь он даже в малых дозах вреден для грудничка.
- Пероральные антигистаминные препараты, помогают снять зуд и красноту.
Лекарства, для которых требуется назначение врача:
Иммуномодуляторы местного и внутреннего типа в состав которых входят нестероидные компоненты.
- Применяются для снятия покраснения и зуда. Трое из четырех детей старше 24 месяцев избавляются от всех признаков заболевания. Из-за того, что эти препараты оказывают довольно сильное воздействие, для грудничков они практически не применяются. Ведь у малышей иммунная система только начинает формироваться, и такое вмешательство может нарушить этот процесс.
- Некоторые антигистаминные средства, применяемые внутрь, доступны только по назначению врача (хотя большую часть этих препаратов можно получить и без рецепта). Это разделение происходит из-за того, что в них есть довольно сильные вещества, чтобы вызывать отравление, и применять их без крайней необходимости не следует.
- Антибиотики, применяемые внутрь, необходимы для подавления инфекционных заболеваний, которые возникли из-за ослабления организма.
- Стероидные препараты, применяемые внутрь практически не назначаются для детей, из-за опасности возникновения синдрома отмены.
Если покраснение под коленками у ребенка вызвано внешними факторами то, кроме медицинской поддержки необходимо избавиться и от первопричины заболевания. Это необходимо сделать незамедлительно, так как, в противном случае, после выведения из организма всех лекарств, раздражение появится снова.
Вовремя не купированный атопический дерматит, способствует развитию бронхиальной астмы у четырех из 5 детей. А у некоторых организм настолько ослабевает, что даже самые незначительные бактерии могут вызывать вторичную инфекцию.
Поэтому если возникли подозрения что красные пятна это необычная потертость, то надо сразу же обращаться за медицинской помощью. Особенно внимательными должны быть родители, если в анамнезе существуют родственники подверженные астме или аллергии.
Источник
Атопический дерматит (АД) — хроническое генетически обусловленное воспалительное поражение кожи аллергической природы. Его могут вызывать несколько и даже очень много факторов — аллергенов, поступающих в организмребенка пищевым (с продуктами), контактным (при соприкосновении кожи с одеждой и т.д.) или респираторным путем (при вдыхании пыльцы, пыли).
Пишу этот пост потому что хочу помочь мамам и деткам которые столкнулись с этом жуткой болезнью.
Сначала я кратко расскажу как у нас он начался и как мы с ним жили.
В 1,4 года мой сын подцепил вирус. Температура держалась 4-5 дня 39 градусов. Очень плохо сбивалась, пока уже в выходной день мы не сделали анализ крови и нам дали добро на антибиотики. Аугментин сыну мы еще не давали и педиатр не предупредила о том что его нужно давать вместе с антигистаминными. Максим был склонен к аллергии с детства, но к тому моменту уже перерос ее. На 3й день приема антибиотика у него опухли и отекли глаза, под ними появились красные пятна. Испугавшись я отменила лекарство и побежала к педиатру. Это была зима (после мороза кожа светлела) и врач просто сказала : нет тут ничего..ну немного сухая кожа, наверное из-за прогулок по морозу. Это было время когда мы изрядно испортили ребенку организм и я не прощу себе этого никогда. С тех пор мы забыли что такое спокойные ночи. Сын просыпался с криками в 2 ночи и до 5-6 плакал и чесался и раздирал ноги в кровь. У него были язви под коленками и в сгибе локтей. Период у нас этот длился очень долго. До 2,5 лет…Почти год малыш не спал по ночам. Он перестал развиваться.
Каких врачей мы проходили? Невролог, дерматолог, аллерголог. Даже в кож вен ездили. Лечение одно: антигистаминные, диета стандартная и при обострениях гормональная мазь.
Не пугайтесь что мазь гормональная, она очень хорошо помогает в местах сгиба. Пару раз нанесите и увидите результат.
Главная ошибка (я так считаю) которую совершают врачи: отговаривают сделать анализ аллергенов на продукты.
Итак мы лечились год. Пока я не психанула и не потащила малого на анализ аллергенов (90 пищевых продуктов)…. и этот анализ показал аллергию на 90% продуктов из списка. Далее я выделила степень выраженности аллергии. Те продукты которые давали минимальную реакцию продолжала давать. Также давала обычный лоратадин (никаких сиропов, ничем не мазать ноги), если Вы хотите увлажнять тело ребенка то рекомендую изначально испробовать на себе: сделайте эпиляцию и нанесите крем. Скажу что малому мазала мустелу до тех пор пока не помазала себе ноги им….Я чуть до потолка не подпрыгнула от того как оно щиплет, а теперь представьте как ребенку когда Вы будете наносить крем на воспаленную кожу. Для увлажнения я использовала до ремиссии масло для купания (тоже фирмы мустела атопик).
Когда наступила ремиссия то перестала. Купались мы полностью 1 раз в неделю без мыла. Сейчас у нас полная ремиссия, купила вот такое мыло
Я заметила что при нашей индивидуальной диете и уходе мы пошли на поправку. Однако часто замечала что сын начинал больше чесаться когда я одевала ему пижаму. Однажды мы поехали в деревню в гости к свекру. У него там не было комфортных условий и я стирала вещи руками. Пошла в магазин и купила пачку нашего любимого Ушастого няня. Постирала я три вещицы и мои руки увеличились в два раза, пошла ужасная реакция на порошок!!!!!! Тогда я и поняла что проблема может быть не только в еде..И то что мы с рождения пользуемся этим порошком ничего не значит… Я побежала в магазин и купила обычное мыло Друг для детского белья
Девочки, с тех пор я забыла что такое аллергия! Иногда у нас проявляется она, когда малый очень нервничает и плачет. Но это редкие случаи, он начинает чесаться мы его успокаиваем и даем лоратадин чтобы не спровоцировать обострение.
Уже 4 месяца мы держимся в ремиссии. Я полностью исключила молочные и кисломолочные продукты
(если переживаете за кальций то есть вот такой препарат )
Малый спит всю ночь, а это для нас сказка!!
Итак первые шаги которые я рекомендую делать первое время: сдать анализ на пищевую аллергию и на основе результатов создать индивидуальную диету, исключить мыло и шампуни во время купания (повторюсь, на первое время), использовать во время купания масло, пересмотреть порошки которыми стираете белье, даже если Вы в них уверенны, используйте лучше мыло (им тоже можно стирать в машинке предварительно натерев на терке и поместив в сам барабан), не используйте сиропы от аллергии, лучше таблетки (лоратадин не горький и дешевый препарат, его можно растереть в порошок и добавить в чай или компот).
Я буду очень рада если помогу своим опытом хоть кому то! Ведь я как никто знаю как тяжело приходится ребенку! Здоровья вам!!!! Мой пост носит информативный характер основанный на моем личном опыте
Источник
Любые высыпания на теле внушают тревогу, особенно если они возникают у ребенка. Кожные изменения могут возникнуть на любом участке, включая область коленного сустава. Почему там появляются красные пятна, стоит спросить у врача, ведь лишь специалист может определить их природу.
Причины
Организм ребенка очень чувствителен к различным воздействиям – внешним или внутренним. Многие дети реагируют сыпью под коленками на определенный пищевой продукт, к которому развивается аллергия. У грудничков это проявляется в виде диатеза, но в более старшем возрасте может превратиться в атопический дерматит (нейродермит). Другими факторами развития сыпи будут:
- Потница.
- Укусы насекомых.
- Контактный дерматит.
- Псориаз.
- Инфекции (скарлатина, краснуха, ветрянка).
- Болезнь Лайма.
- Ревматизм.
Каждая ситуация требует внимательного подхода, тщательного наблюдения и диагностики. Не исключено, что за сыпью скрываются серьезные состояния, требующие своевременной терапии. Поэтому любые отклонения от нормы должны стать сигналом для консультации врача.
Симптомы
Важнейшим основанием для постановки диагноза является клиническая картина. Еще при целенаправленном опросе и выяснении анамнестической информации врач устанавливает признаки, характерные для той или иной патологии. А при физикальном обследовании они находят подтверждение, делая представление о ситуации более полным. То есть именно симптоматика позволяет предположить, почему возникают красные пятна под коленками у ребенка.
Аллергия
Аллергический характер сыпи является наиболее частым. Красные пятнышки у малыша или взрослого могут появиться из-за сенсибилизации к определенным веществам (пищевым, бытовым, лекарственным). Кожа реагирует на аллергены различным способом – крапивницей, нейродермитом или экземой. И каждая ситуация выгляди по-своему.
Для крапивницы характерно появление зудящих волдырей (отечных ярких пятен) с неровными очертаниями, которые сначала локализуются в месте контакта с веществом, а затем распространяются по телу. В области естественных складок, в том числе и под коленкой, бывает нейродермит. Это уже свидетельство хронической аллергии – плоские папулы с шелушащейся поверхностью, зудом и усиленным кожным рисунком (лихенификацией).
Экзема же характеризуется сначала покраснением, затем на этом месте образуются папулы и пузырьки (везикулы). Последние быстро лопаются, обнажая мокнущую эрозивную поверхность. Та, в свою очередь, заживает с образованием корочки. Но процесс этот достаточно длительный, и без устранения причинного фактора приносит массу неприятностей.
Покраснение и пятна в области коленных суставов зачастую представляют собой процесс аллергической природы.
Потница
Еще одно весьма распространенное состояния для детского возраста – потница. Особенно актуальной она становится для новорожденных и грудничков. Несовершенство терморегуляции в сочетании с чрезмерным укутыванием и нарушением температурно-влажностного режима в помещении становятся основными факторами развития потницы.
Отрицательное воздействие пота на кожу проявляется в виде небольших пузырьков телесного или розового цвета, которые, как правило, локализуются в области крупных складок. Они не приносят малышу дискомфорта, но сигнализируют о необходимости изменения внешних условий. Если же процесс идет дальше, то элементы сыпи окружаются воспалительным венчиком и сопровождаются зудом. А в запущенных случаях под коленками формируются мокнущие очаги.
Псориаз
Красные бляшки на коленках свидетельствуют о псориазе. Это хронический дерматоз, который может дебютировать уже в детском возрасте. Пятна, приподнятые над поверхностью кожи, покрываются чешуйками, из-за чего становятся шершавыми. Из-за повышенного ороговения и воспалительной реакции бляшки приобретают серебристый оттенок, на них подчеркнут кожный рисунок. Для псориаза характерно волнообразное течение – с обострениями и ремиссиями. Причем высыпания могут локализоваться и на других участках тела (волосистая часть головы, ладони, подошвы, спина).
Инфекции
Особое внимание у детей необходимо уделять сыпи инфекционного характера. Но ее легко распознать – в таком случае патологические элементы распространяются по всему телу, а не только в области коленей. При некоторых заболеваниях (например, скарлатине) сыпь сгущается в области естественных складок. В остальных случаях такой закономерности не отмечено.
Коревая сыпь имеет пятнисто-папулезный характер и возникает этапами (голова, туловище, конечности) и склонна к слиянию. При краснухе мелкие элементы преобладают на лице, разгибательных поверхностях рук и ног, пояснице. А ветряная оспа сопровождается появлением пузырьков, заполненных прозрачным содержимым.
При многих инфекциях детского возраста характерен продромальный период, в котором возникают недомогание, головные боли, повышается температура тела. При кори и краснухе типичны катаральные проявления (боли в горле, насморк, конъюнктивит), а скарлатина протекает с ангиной.
Детские инфекции характеризуются появлением сыпи по всему телу, катаральным и интоксикационным синдромом.
Болезнь Лайма
Боррелиоз или болезнь Лайма также имеет инфекционную природу. Передается патология при укусе клеща. На этом месте у ребенка или взрослого образуется типичное красное пятно, которое распространяется в стороны, достигая в диаметре 10–20 см и более (мигрирующая эритема). Наряду с кожными проявлениями, в клинической картине присутствуют общеинфекционные симптомы:
- Лихорадка.
- Головные боли.
- Ломота в мышцах.
- Слабость и утомляемость.
Далее клиническая картина дополняется поражением нервной (менингоэнцефалит), сердечно-сосудистой системы и суставов (артрит). При запоздавшем или отсутствующем лечении болезнь переходит в хроническую форму.
Ревматизм
С поражением суставов протекает и ревматизм. Это системное заболевание соединительной ткани воспалительного происхождения. Вызывается ревматизм гемолитическим стрептококком – возбудителем ангины и скарлатины. Основными признаками болезни считаются:
- Миокардит.
- Артрит.
- Малая хорея.
Отдельно выделяют кожную форму, которая проявляется кольцевидной или узловатой эритемой. Эти изменения в основном локализуются около крупных суставов (коленные, локтевые).
Дополнительная диагностика
Учитывая полиморфизм причин сыпи, установить ее источник помогут дополнительные исследования. Исходя из конкретной ситуации, могут понадобиться лабораторные тесты:
- Общие анализы крови и мочи.
- Биохимия крови (ревмопробы, антитела).
- Аллергопробы.
Инструментальное обследование при кожных высыпаниях показано реже – ревматизм требует электрокардиографии и УЗИ сердца, рентгенографии суставов, а при менингеальном синдроме назначают люмбальную пункцию. Соответственно, необходима и консультация смежных специалистов: аллерголога, инфекциониста, ревматолога.
План диагностических мероприятий составляется в индивидуальном порядке, на основании результатов клинического обследования.
Появление сыпи на коленке или под ней – это признак, требующий тщательного изучения. Он может говорить о потнице или аллергии, но бывают и гораздо более серьезные состояния, которые нельзя упускать из виду.
Загрузка…
Источник