Гноиться пупок у ребенка 3 года
Как известно, пупок (от лат. umbilicus) — это естественный рубец, появляющийся на передней брюшной стенке после иссечения пуповины у младенца. В первые минуты после появления малыша на свет акушер перерезает и пережимает канатик специальной пластмассовой прищепкой.
Спустя 7-10 дней его остатки отпадают вместе с прищепкой, образуя ранку. По мере ее заживления приблизительно за две недели на животике малыша вырисовывается аккуратный пупочек.
Но иногда случается так, что в процессе заживления ранки мама замечает, что у новорожденного мокнет пупок. Такое состояние ни в коем случае нельзя игнорировать.
Как правило, подобное явление возникает в результате неправильного или недостаточного ухода.
Например, может сыграть роль тот факт, что кроху искупали не в кипяченой, а в простой водопроводной воде, в которую «закрались» болезнетворные бактерии, вовремя не обработали ранку дезинфицирующим средством или недостаточно хорошо выстирали и прогладили пеленку или распашонку.
- Все это может привести к инфицированию пупочной ранки, в результате чего в ней начинает скапливаться прозрачная жидкость, на поверхности образуется тонкая корочка, после засыхания и отпадения которой остаются небольшие язвочки.
- Такое состояние в медицине называется «катаральный омфалит» (так называемый мокнущий пупок). А вот если из него выделяется гнойная жидкость, ткани вокруг краснеют и отекают, у ребенка повышается температура, появляются озноб и слабость, область ранки плохо пахнет, речь уже идет о более серьезном диагнозе — гнойном омфалите.
Это заболевание лечится в условиях стационара, поскольку при отсутствии или неправильном лечении оно может привести к серьезным последствиям, таким как омертвение тканей кожи, их отслоение и даже сепсис.
Именно поэтому чтобы не допустить появление гнойного омфалита, очень важно вовремя начать лечение легкой формы заболевания.
Катаральный омфалит легко поддается лечению и в большинстве случаев заканчивается выздоровлением.
Суть этой терапии заключается в следующем:
- увеличение количества процедур обработки пупочка. Промежуток времени между ними должен составлять не менее 2 часов;
- для обработки следует использовать специальные антисептики. Привычной перекиси водорода для этих целей недостаточно. Пупочек и область вокруг него вначале нужно аккуратно очистить стерильным ватным тампоном или палочкой, смоченной в перекиси, а уж затем обработать спиртовым раствором фурацилина, зелени бриллиантовой, хлорофиллипта или диоксидина. Обработка пупка, само собой разумеется, должна производиться только чистыми, тщательно вымытыми хозяйственным мылом руками;
- купать малыша необходимо в слабом растворе марганцовки (перманганата калия). У новорожденного должна быть отдельная ванночка, которую после каждого использования нужно чистить раствором пищевой соды;
- первое купание крохи после обнаружения симптомов заболевания должно проводиться только после разрешения педиатра;
- для заживления ранки ежедневно следует устраивать ребенку «воздушные ванны». Очень важно, чтобы край подгузников не соприкасался с этой областью(в продаже имеются изделия со специальной выемкой);
- по усмотрению врача может быть назначено физиотерапевтическое лечение — СВЧ, УВЧ-терапия, УФО, гелий-неоновый лазер.
Стоит отметить, что омфалит — не только детское заболевание. Оно возникает также и у взрослых людей.
«Мокрый пупок» возникает у взрослых и детей подросткового возраста намного реже, чем у младенцев. И это неудивительно, ведь у взрослого человека пупочная ранка уже давным-давно зажила и вероятность появления инфекционного очага крайне мала.
Омфалит у взрослых и подростков может возникнуть по следующим причинам:
- несоблюдение личной гигиены;
- отсутствие или неправильное лечение образовавшихся кожных повреждений.
Чаще всего эта проблема возникает у взрослых именно в результате недостаточного ухода за собой — например, человек не слишком тщательно вымывает зону пупка, не удаляет загрязнения, собирающиеся в нем. Способствовать прогрессированию заболевания могут такие факторы, как ослабленный иммунитет, переохлаждение, хроническая утомляемость и т. д.
Как это ни странно звучит, но в зоне риска заболевания часто находятся молодые женщины. Почему же так происходит?
Все дело в том, что многие дамы украшают свои животики пирсингом, в результате чего черезкожное повреждениев кровь попадает инфекция, которая и приводит к тому, что у женщины впоследствии мокнет пупок.
Также причиной заболевания может быть свищ. Это врожденная патология, обусловленная наращиванием мочевого или желточно-кишечного протоков. В этом случае жидкость, выделяемая из пупка, является мочой.
Свищи бывают и приобретенными. Они возникают в результате продолжительного процесса передней брюшной стенки, из-за чего через отверстие выходят гнойные накопления.
Чаще всего у мужчин и женщин возникает легкая форма заболевания, основными симптомами которой являются:
- отек кожи;
- покраснения;
- появление серозных выделений.
А при более тяжелой форме:
- выделения становятся кровянистыми и гнойными;
- пупок не только мокнет, но и неприятно пахнет;
- к тому же страдает общее состояние человека — появляется слабость и повышается температура тела;
- пуп становится более выпуклым и горячим на ощупь;
- его поверхность покрывается корочкой.
Следующей, наиболее тяжелой ступенью является некротическая (гангренозная) форма омфалита, при которой воспаление поражает все слои брюшной стенки и распространяется на внутренние органы. Кожа становится темной, приобретает синий цвет, могут появляться язвы разного размера. Такое состояние чревато отмиранием тканей и развитием перитонита с последующим сепсисом.
Диагностировать самостоятельно это заболевание очень сложно, да и опасно. Для этой цели необходимо обратиться к хирургу, который и поставит точный диагноз.
Метод лечения «мокнущего пупка» у взрослых будет зависеть от причин, которые его вызвали.
- Так, простая форма заболевание лечится промыванием этой области антисептическими средствами — раствором марганцовки и перекисью водорода, накладыванием 1%-ной синтомициновой эмульсии или тетрациклиновой мази.
- При необходимости грануляции прижигаются раствором нитрата серебра и ультрафиолетовым облучением. Гнойная и некротическая формы лечатся только в условиях стационара.
- В этих случаях наряду с местным проводят также общее лечение с использованием антибиотиков.
- При гнойных воспалениях для предотвращения инфицирования других органов рана дренируется, и гной выходит наружу через специальный зонд.
- Ну а при наличии свищей без хирургического вмешательства обойтись никак не удастся. В этом случае для устранения проблемы хирург иссекает свищи и ушивает в стенках мочевого пузыря и/или кишки.
Относитесь внимательно к своему и здоровью своих детей. При первых же признаках «мокнущего пупка» немедленно обращайтесь к врачу!
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Воспалительный процесс в области пупка с образованием гноя называется омфалит. Заболевание чаще развивается у новорожденных детей после попадания инфекции в пупочную ранку. На фоне воздействия провоцирующих факторов патологический процесс может развиваться у взрослых людей.
Причины омфалита
Пирсинг пупка — частая причина занесения инфекции
Воспалительный процесс в области пупка развивается после попадания в ткани различных болезнетворных или условно-болезнетворных микроорганизмов, к которым относятся бактерии, грибки. У новорожденных детей инфекция развивается после неправильной обработки пупочной ранки антисептиками или при ее отсутствии. Причины появления гноя из пупка у взрослых людей и детей старше 1-го года включают следующие факторы:
- Пирсинг – прокалывание кожи около пупка, которое часто имеет место у женщин, повышает риск занесения инфекции, особенно в случаях, если процедура выполняется недостаточно продезинфицированным инструментарием. Прокол должен проводиться только в условиях медицинского учреждения с обязательным соблюдением правил асептики и антисептики, направленных на предотвращение инфицирования тканей.
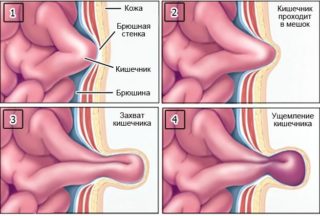
- Пупочная грыжа с последующим защемлением тканей, которую может провоцировать беременность.

Процесс образования и ущемления грыжи
- Различные перенесенные микротравмы кожи около пупка, которые не были надлежащим образом обработаны и начали гноиться.
- Наличие анатомических особенностей – глубокий пупок, особенно на фоне больших запасов подкожной жировой клетчатки, провоцирует развитие болезнетворной или условно-болезнетворной микрофлоры на коже с последующей воспалительной реакцией.
- Врожденный порок развития, который характеризуется формированием свища (незаращение желчно-кишечного или мочевого протока) – патологический канал или «дырка» в пупке, соединяющаяся с брюшной полостью. В нем создаются условия для развития инфекционного процесса, в том числе вызванного условно-болезнетворной микрофлорой.
- Недостаточная гигиена пупка, особенно на фоне излишней массы тела.
Знание провоцирующих факторов необходимо для проведения профилактических мероприятий, направленных на исключение их воздействия.
Симптомы патологии
Гнойные выделения из пупка — признак инфекции
Воспалительный процесс характеризуется появлением нескольких характерных симптомов:
- Покраснение (гиперемия) тканей вокруг пупка, они становятся горячими на ощупь (локальное повышение температуры).
- Отечность тканей, развивающаяся вследствие локального выхода плазмы из сосудистого русла в ткани на фоне повышения проницаемости стенок капилляров. При этом пупок часто выпячивается.
- Ощущения дискомфорта в области пупка в виде боли.
- Патологические выделения – может появляться слизь с прожилками крови, гной – признак того, что ткани начали загнивать.
- Поверхностное нарушение целостности тканей в виде эрозий или изъязвлений – по мере прогрессирования патологического процесса они покрываются корочкой. Затем под ней может скапливаться гной (нагноение), который периодически может нарывать с выходом наружу.
- Общая интоксикация – гнойный процесс практически всегда сопровождается повышением температуры от +38 °С, ломотой в теле, головной болью, ухудшением аппетита, вплоть до его полного отсутствия. Выраженность интоксикации зависит от тяжести течения гнойного процесса.
Если воспаление имеет грибковое происхождение, кожа вокруг пупка начинает чесаться и шелушиться, гноя при этом нет. Если зуд очень выражен, на коже появляются расчесы, которые являются входными воротами для бактериальной инфекции.
Мокнущий пупок — простая форма омфалита
В зависимости от тяжести течения, характера патологического процесса и преимущественной симптоматики выделяется несколько клинических форм омфалита:
- Мокнущий пупок или простая форма – воспалительная реакция сопровождается небольшими эрозиями, серозными выделениями, может формироваться корочка. Общее состояние ребенка или взрослого человека не страдает.
- Флегмонозная форма – тяжелое течение воспаления, которое распространяется на ткани, окружающие пупок. Происходит скопление гноя в межклеточном веществе, при этом нет четкого ограничения патологического процесса. На поверхности образуется корочка, из-под которой периодически сочится гной (в большей степени при надавливании). Страдает общее состояние, развивается тяжелая интоксикация с повышением температуры до +39 °С, ломотой, общей слабостью.
- Гангренозная (некротическая) форма развивается на фоне отсутствия терапевтических мероприятий, происходит гибель тканей, при этом гноится пупок с запахом гнили. Значительно ухудшается общее состояние человека, на фоне интоксикации развивается истощение (кахексия).
На фоне отсутствия адекватного лечения происходит постепенное прогрессирование заболевания. При этом воспалительный процесс начинается с мокнутия, затем область начинает гноиться, развивается флегмона и далее – гангрена. После гибели участка тканей может формироваться патологический канал (свищ), соединяющийся с брюшной полостью. Это повышает риск развития перитонита (воспаление брюшины, которое часто имеет гнойный характер) и смертельного исхода на фоне интоксикации и декомпенсации функциональной активности всех органов.
К какому врачу обращаться
При появлении первых признаков развития воспалительного процесса в области пупка необходимо обращаться за квалифицированно помощью. До развития гнойного воспаления диагностикой и лечением патологии у детей занимается неонатолог или педиатр, у взрослых – терапевт или семейный врач.
Если на фоне прогрессирования воспалительной реакции происходит образование гноя, следует обращаться к врачу хирургу. Специалист проведет осмотр очага, при необходимости назначит дополнительное обследование, а также подберет терапевтическую тактику.
Диагностика
Первичным методом диагностики заболевания является пальпация живота
Первичный диагноз специалист устанавливает на основании клинического обследования, которое включает сбор анамнеза, осмотр, пальпацию (прощупывание) тканей. При необходимости врач назначает дополнительные объективные исследования. Для верификации возбудителя выполняется несколько анализов:
- Микроскопия патологических выделений, которая дает возможность ориентировочно, но быстро установить происхождение воспалительного процесса.
- Бактериологический посев – осуществляется нанесение биологического материала (обычно выделения) на специальные питательные среды. При наличии возбудителя на них вырастают колонии микроорганизмов, которые идентифицируются по различным свойствам. Исследование дает возможность определить чувствительность выделенных бактерий к основным антибактериальным средствам с последующим выбором наиболее эффективных препаратов.
- ПЦР (полимеразная цепная реакция) – исследование подразумевает выявление и идентификацию генетического материала возбудителей. Оно обладает высокой чувствительностью и специфичностью, назначается в сомнительных случаях, когда другие диагностические методики не дают возможности точно установить вид микроорганизмов.
Для оценки функционального состояния организма назначается общий анализ крови, мочи. При необходимости проводится ЭКГ (электрокардиограмма), флюорография, рентгенография различных областей тела. На основании результатов врач подбирает оптимальное лечение.
Методы терапии
Перекись водорода для обработки омфалита
Лечить омфалит следует комплексно. Назначается несколько направлений терапевтических мероприятий, к которым относятся:
- Обработка тканей растворами антисептиков – используются фурацилин, перекись водорода, которые оказывают минимальное повреждающее действие на ткани.
- Физиотерапия – кварцевание тканей, воздействие ультрафиолетовым облучением.
- Антибиотикотерапия – при бактериальном происхождении назначаются антибиотики широкого спектра действия: цефалоспорины, защищенные полусинтетические пенициллины. После бактериологического посева подбираются препараты, к которым возбудители максимально чувствительны. При развитии гангренозного воспаления назначается Мирамистин.
- Хирургическое вмешательство – на фоне образования гноя выполняется рассечение тканей и устанавливается дренаж для оттока. Самостоятельно прокалывать нельзя, так как есть риск повреждения органов брюшной полости. Если сформировался свищ, который самостоятельно не может зарасти, проводится удаление измененных тканей, после чего выполняется пластика канала. В современных клиниках для манипуляций используется лапароскопия.
Направление терапевтических мероприятий определяется в индивидуальном порядке. Обычно одновременно назначаются антибиотики и антисептики.
Профилактические меры

Необходимо регулярно проводить очищение пупочной зоны
Предотвращение воспалительного процесса в пупке возможно при выполнении профилактических мероприятий:
- Обеспечение достаточной гигиены кожи пупочной области, особенно у лиц с повышенной массой тела.
- Обработка ранок растворами антисептика.
- После рождения ребенка и отсечения пупочного канатика накладывается специальная стерильная прищепка. При первых признаках развития воспалительной реакции необходимо обрабатывать растворами антисептиков.
- Повышение активности иммунитета, для чего используются иммуностимуляторы преимущественно на растительной основе.
Гнойное воспаление пупка легче предотвратить, чем бороться с последствиями. На фоне своевременного начала адекватного лечения удается получить хороший прогноз и избежать осложнений.
Источник
Омфалит у новорожденных – воспаление пупочной ранки. Сопровождается ее нагноением и общей интоксикацией. Заболевание опасно развитием перитонита и сепсиса.
Суть патологии
После перерезания пуповины на животе новорожденного остается ранка. В норме она заживает на 10–13 день. Но иногда этот участок кожи воспаляется – развивается омфалит.
Гнойные поражения кожи характерны для периода новорожденности. Воспаление пупка занимает среди них второе место. Обнаруживается оно у 7–10% новорожденных.
Омфалит у новорожденных – воспаление пупочной ранки вследствие попадания в нее инфекции
Причины заболевания
Единственная причина омфалита – попадание в пупочную ранку инфекции. Возбудителем чаще является бактериальная флора:
- стафилококки;
- стрептококки;
- кишечная палочка.
Это условно-патогенная флора, распространенная на коже и слизистых. Ребенок заражается от собственных испражнений, предметов ухода, рук родителей или медицинского персонала.
Инфицирование происходит, когда пупочная ранка еще не зажила – до 12 дня после рождения. Способствуют развитию омфалита у новорожденного плохой гигиенический уход, неправильная обработка пупочной ранки. Выше риск заболевания у недоношенных, малышей с внутриутробной инфекцией, другими гнойничковыми поражениями кожи.
Разновидности болезни
Если омфалит развивается у здорового малыша, его называют первичным. Если у ребенка уже наблюдалась патология – свищ на животе, внутриутробная инфекция – воспаление является вторичным.
В зависимости от выраженности патологического процесса выделяют три формы болезни:
- катаральный – простое воспаление;
- флегмона;
- гангрена.
Последние две формы являются тяжелыми, требуют хирургического вмешательства. Заболевание всегда протекает остро, в хроническую форму не переходит.
Симптомы заболевания
Клиническая картина зависит от формы патологии. Чаще диагностируется самый благоприятный вариант – катаральный. К 10-му дню после рождения пупочная ранка не заживает. Кожа вокруг нее красная, слегка отечная. Из ранки выделяется прозрачная жидкость. Периодически образуются корочки, но быстро отпадают. Общее состояние малыша не изменяется.
При катаральном омфалите лечение проводится амбулаторно
Флегмонозный процесс развивается на фоне простого воспаления. Поражаются кожа и подкожная клетчатка. Вокруг пупка видно яркое покраснение, припухлость. На коже появляется везикулопустулез – мелкая пузырьковая сыпь. Воспаленные лимфатические сосуды представлены красными полосами на животе. Флегмонозный процесс сопровождается выделением гноя из пупка. На дне ранки образуется язва.
Появляются общие симптомы:
- лихорадка до 38 градусов;
- вялость;
- отказ от груди;
- частые срыгивания;
- медленная прибавка в весе;
- задержка стула и мочи.
У детей с нарушением иммунитета, недоношенных на первый план выходит общая симптоматика, быстро развиваются осложнения.
У ослабленных детей внешние признаки омфалита могут не проявляться. Инфекция сразу распространяется вглубь, вызывая тяжелую интоксикацию.
Некротический омфалит – самый тяжелый. Он возникает редко, у младенцев с выраженным нарушением иммунитета. Гнойный процесс распространяется в ширину и глубину. Кожа и подкожная клетчатка расплавляются, а затем отторгаются. Пупочная ранка сначала синюшная, затем черная.
Общее состояние ребенка крайне тяжелое. Температура сначала повышается, затем резко падает ниже 36 градусов. Выражены симптомы интоксикации – отказ от еды, заторможенность, отсутствие реакции на звук и свет. Стул очень редкий или отсутствует, уменьшается число мочеиспусканий. Возможна рвота.
Осложнения
При простом воспалении осложнением является фунгус пупка. Из-за долгого выделения жидкости из пупочной ранки на ее дне появляются грибовидные разрастания. Они еще больше замедляют процесс заживления.
Гнойный вариант болезни сопровождается особо тяжелыми осложнениями:
- перитонит;
- тромбоз сосудов;
- энтероколит;
- пневмония.
Вследствие расплавления подкожной клетчатки на животе образуется свищ. Это канал из брюшной полости на поверхность живота. Из него периодически выходит прозрачное или гнилостное содержимое.
Наиболее грозное осложнение – сепсис. Это распространение инфекции с током крови по всем органам. Летальность при его развитии достигает 80%. Возникает у ослабленных младенцев при отсутствии своевременного лечения.
При гнойном омфалите развивается сепсис – заражение крови
Методы диагностики
Определить омфалит может врач при обычном осмотре. Жидкость из пупочной ранки отправляют на бактериологическое исследование. Так определяют возбудителя заболевания, его чувствительность к антибиотикам.
Чтобы вовремя заметить развитие осложнений, ребенка должен осмотреть хирург. Проводятся рентгенография и ультразвуковое обследование брюшной полости.
Лечение воспаления пупка
Лечебная тактика зависит от формы заболевания. При простом воспалении разрешается амбулаторное наблюдение педиатром. Пупочную ранку обрабатывают растворами антисептиков – перекисью водорода, фурацилином, диоксидином. Обработку делают ватным тампоном, каждый раз берут новый. Процедура повторяется после каждого купания ребенка. Моют малыша слабо-розовым раствором марганцовки. На область пупка назначают УВЧ или УФО. Лечение занимает 5–7 дней.
Специальной диеты не требуется. Малыша кормят грудным молоком или искусственной смесью. Купание ежедневное, для ванны используют только кипяченую воду. Применение народных средств не рекомендовано. Самолечение способствует распространению инфекции и развитию более тяжелых форм болезни. Допустимо использование отвара ромашки, шалфея для купания малыша.
Амбулаторное лечение должен контролировать педиатр – проводить осмотр каждые два дня.
При флегмоне и некрозе пупка показана госпитализация. В стационаре проводят антисептическую обработку. Затем на сухую ранку накладывают повязку с антибактериальной мазью – левомицетином, тетрациклином. В подкожную клетчатку вводят растворы антибиотиков.
Питание обычное – грудное молоко или искусственная смесь. Если малыш отказывается брать грудь матери, его кормят через бутылочку или зонд.
Системное лечение заключается в приеме антибактериальных препаратов, внутривенном введении растворов для дезинтоксикации. По показаниям вводят человеческий иммуноглобулин. Назначают витамины, ферменты, пробиотики. При тяжелом течении показано переливание плазмы крови.
Хирургическое вмешательство показано при некрозе тканей, развитии осложнений. Погибшие участки кожи и подкожной клетчатки иссекают, рану обрабатывают антисептиками. Затем накладывают мазевые повязки, проводят активную медикаментозную терапию, назначают физиопроцедуры. После выписки из стационара ребенок находится под амбулаторным наблюдением педиатра.
Прогноз
В большинстве случаев омфалит заканчивается благоприятно, без осложнений. Неблагоприятные исходы наблюдаются у ослабленных, недоношенных младенцев. Присоединение перитонита или септического состояния означает высокий риск летальности.
Профилактика
Меры по предотвращению омфалита заключаются в тщательном гигиеническом уходе за малышом. Правила простые:
- ежедневное купание в кипяченой воде с добавлением марганцовки;
- обработка пупочной ранки раствором бриллиантового зеленого, фукорцином;
- использование чистых, проглаженных пеленок и ползунков;
- соблюдение матерью личной гигиены;
- исключение контакта пупочной ранки с испражнениями, грязными предметами;
- избегание общения с инфекционными больными.
Ослабленным детям дополнительно назначают витамины, пробиотики, физиопроцедуры.
Чтобы избежать симптомов омфалита, нужно тщательно ухаживать за пупочной ранкой
Омфалит – распространенное заболевание пупка у младенцев. Возникает вследствие инфицирования при неправильном гигиеническом уходе. В большинстве случаев протекает благоприятно, у младенцев со сниженным иммунитетом развиваются опасные осложнения.
Читайте в следующей статье: уход за пупком у новорожденного
Источник
